Introduzione: La Procreazione Medicalmente Assistita (PMA) e il Contesto Nazionale
La procreazione medicalmente assistita (PMA), comunemente definita "fecondazione artificiale", rappresenta l’insieme delle tecniche utilizzate per sostenere il concepimento in quelle coppie per le quali il concepimento spontaneo è irrealizzabile o estremamente improbabile, o nei casi in cui altre forme di intervento farmacologico e/o chirurgico si siano rivelate inadeguate. Questa branca della medicina riproduttiva si avvale di diverse tipologie di tecniche che prevedono la manipolazione di ovociti, spermatozoi o embrioni, il tutto all'interno di un percorso terapeutico finalizzato al raggiungimento di una gravidanza. Le metodiche si suddividono in base alla loro complessità e al grado di invasività, classificandosi in tecniche di I, II e III livello. Le tecniche di PMA offrono una possibilità di procreazione anche a chi, solo in tempi recenti, riteneva di non poter avere figli, sebbene sia opportuno sottolineare che le percentuali di successo, in particolare dopo i 40 anni di età della donna, risultano comunque limitate. L’età della donna, oltre a diverse condizioni patologiche che possono condizionare negativamente la capacità riproduttiva sia maschile che femminile, rappresenta il fattore che maggiormente incide sulla riduzione della possibilità di avere un bambino tramite i trattamenti di PMA.
Il Quadro Normativo: I Livelli Essenziali di Assistenza (LEA) e i Decreti Attuativi
In Italia, la regolamentazione della Procreazione Medicalmente Assistita ha subito significative evoluzioni nel corso degli anni. Le linee guida sulla PMA, originariamente previste dalla legge 40/2004, hanno indicato l’utilizzo, in prima istanza, delle opzioni terapeutiche più semplici e meno invasive. Un punto di svolta fondamentale è avvenuto nel 2014, quando la Corte Costituzionale ha eliminato il divieto di fecondazione eterologa nel nostro Paese, ovvero la fecondazione in cui uno o entrambi i gameti provengono da un donatore esterno alla coppia. Di conseguenza, le tecniche oggi utilizzabili includono sia quelle omologhe (con gameti della coppia) sia quelle eterologhe.
Con il decreto 20 marzo 2024, il Ministero della Salute ha pubblicato le nuove linee guida sulla procreazione assistita, aggiornando ulteriormente il quadro di riferimento. Un passaggio cruciale per l'accesso ai trattamenti di PMA è stato l'inserimento di queste prestazioni nei Livelli Essenziali di Assistenza (LEA), come stabilito dai LEA 2017. Questo significa che sono state incluse nel nuovo nomenclatore della specialistica ambulatoriale tutte le prestazioni necessarie nelle varie fasi del percorso di procreazione medicalmente assistita, sia omologa che eterologa.

Grazie al decreto tariffe, dal primo gennaio sono entrate in vigore nuove disposizioni che garantiscono l'accesso alle prestazioni necessarie per curare l'infertilità attraverso il Servizio Sanitario Nazionale (SSN), ricomprendendo pienamente la fecondazione assistita omologa ed eterologa. Per tutte le spese connesse alle prestazioni di raccolta, conservazione e distribuzione di cellule riproduttive finalizzate alla PMA eterologa, è previsto un contributo, il cui importo viene definito dalle singole Regioni. È verosimile che, in conseguenza di queste modifiche normative, la domanda di PMA aumenterà in modo appropriato, in particolare nelle regioni del Sud del Paese, dove fino ad ora è stata frenata principalmente da difficoltà economiche. Questo rappresenta un appuntamento al quale il SSN non può farsi trovare impreparato. È indispensabile agire sulle note disomogeneità in termini di offerta del SSN attualmente esistenti, lavorare sull’appropriatezza dei percorsi di prevenzione, diagnosi e cura dell’infertilità, e misurare le liste d’attesa per gestirle, governarle e offrire trasparenza alle coppie.
Il Ruolo del Registro Nazionale PMA e la Trasparenza
In Italia, il Registro nazionale PMA, che è gestito dall’Istituto Superiore di Sanità (ISS), svolge un ruolo di fondamentale importanza. Questo registro raccoglie i dati delle strutture autorizzate all’applicazione delle tecniche di PMA, degli embrioni formati e dei bambini nati attraverso queste tecniche. I dati così raccolti vengono elaborati per la Relazione annuale del Ministro al Parlamento, un documento che permette una visione costante del trend della PMA nel corso degli anni.
Questa attività di monitoraggio è cruciale non solo per valutare l'andamento e l'efficacia dei trattamenti, ma anche per garantire la trasparenza e la pubblicità delle tecniche di procreazione medicalmente assistita adottate e dei risultati conseguiti. Inoltre, il Registro fornisce una mappa dettagliata dei centri autorizzati in ogni regione italiana, offrendo uno strumento prezioso per le coppie e per gli operatori sanitari. La Relazione al Parlamento di novembre ha mostrato una ripresa significativa tra il 2020 e il 2021 delle attività di PMA, dopo il calo attribuibile all'emergenza Covid-19. Questa ripresa si è tradotta in un aumento del numero di cicli erogati, un incremento in termini assoluti del numero di bambini nati vivi grazie alle tecniche di PMA e una loro crescente incidenza rispetto al totale delle nascite. Nello specifico, questa incidenza è passata dal 2,79% nel 2020 al 4,15% nel 2021, rispetto al 3,37% del 2019, evidenziando una progressiva integrazione della PMA nel contesto riproduttivo nazionale.
Le Disparità Regionali: Un Allarme Costante
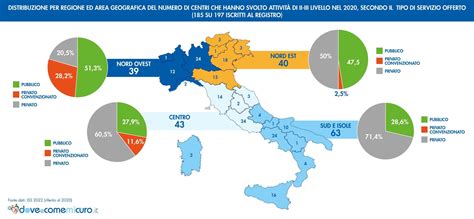
Nonostante l'aggiornamento dei Livelli Essenziali di Assistenza (LEA) abbia rappresentato un passo avanti significativo per la procreazione medicalmente assistita (PMA), a cinque mesi di distanza dall'entrata in vigore dei nuovi LEA, l'allarme della Società di riproduzione umana evidenzia come troppi ritardi, soprattutto al Sud, persistano nell'adeguamento alla nuova normativa. Questo crea una situazione di profonda disomogeneità nell'accesso ai trattamenti sul territorio nazionale. La Relazione al Parlamento sottolinea che "Rimane la diversa distribuzione dei centri pubblici e privati convenzionati, più presenti nel Nord del Paese", un problema già evidenziato nell'anno precedente con le stesse parole.

Quattro Regioni, in particolare, non riescono ancora a garantire la piena applicazione della normativa. Queste si concentrano nel Centro Sud, e includono Puglia, Calabria, Molise e Sardegna. Tuttavia, i ritardi non sono un fenomeno esclusivo del Sud Italia. Anche nel Nord, in alcune situazioni, la maggior parte dei centri pubblici garantisce unicamente il primo livello di trattamento, ossia l'inseminazione intrauterina, e pertanto non la fecondazione in vitro (che costituisce il secondo livello) e tantomeno il recupero testicolare degli spermatozoi attraverso procedure chirurgiche avanzate (il terzo livello). A ciò si aggiungono Regioni come le Marche, che continuano ad arrancare nell'offerta dei servizi, a dispetto delle decine di migliaia di coppie che ogni anno si rivolgono al servizio sanitario nazionale per cercare una soluzione ai loro problemi di fertilità.
I Diversi Livelli di PMA e l'Offerta Incompleta
Le tecniche di Procreazione Medicalmente Assistita (PMA) si suddividono in diverse categorie, classificate in base alla loro complessità e invasività. Queste metodiche sono rappresentate da opzioni terapeutiche suddivise in tecniche di I, II e III livello.
- Le metodiche di I livello sono considerate semplici e poco invasive. La loro caratteristica principale è che la fecondazione si realizza all’interno dell’apparato genitale femminile. Un esempio tipico è l'inseminazione intrauterina, dove gli spermatozoi vengono introdotti direttamente nell'utero della donna.
- Le tecniche di II e III livello, al contrario, sono più complesse e invasive e prevedono che la fecondazione avvenga in vitro, al di fuori del corpo femminile.
- Il II livello include procedure come la FIVET (Fecondazione in Vitro ed Embryo Transfer) o l'ICSI (Iniezione Intracitoplasmatica dello Spermatozoo), dove gli ovociti vengono prelevati, fatti incontrare con gli spermatozoi in laboratorio e, una volta fertilizzati, gli ovociti o gli embrioni ottenuti vengono mantenuti in coltura per valutarne lo sviluppo, per poi essere trasferiti nell'utero. Questo processo inizia con la stimolazione ovarica e il monitoraggio ecografico della crescita follicolare, seguito dal prelievo eco-guidato degli ovociti (pick-up).
- Il III livello comprende procedure ancora più avanzate e complesse, spesso chirurgiche, come il recupero testicolare degli spermatozoi tramite microchirurgia, necessarie in casi di infertilità maschile severa.
Nel contesto italiano, la problematica principale risiede nel fatto che, come evidenziato dai dati, non tutte le Regioni sono in grado di offrire tutti e tre i livelli di assistenza. In molte aree, specialmente nel Centro-Sud, l'offerta si limita spesso al primo livello, lasciando le coppie con necessità di trattamenti più avanzati costrette a cercare altrove. Questa carenza nell'offerta dei livelli superiori di PMA contribuisce in modo significativo alle disuguaglianze regionali nell'accesso alle cure e incide direttamente sulle possibilità di successo delle coppie.
L'Impatto Critico del Fattore Tempo e delle Liste d'Attesa
Il fattore tempo e la disponibilità di una vasta rete di centri sanitari specializzati sono elementi dirimenti nel percorso della Procreazione Medicalmente Assistita (PMA). La Società scientifica in occasione del proprio congresso nazionale a Verona ha dimostrato l'importanza cruciale della tempistica. Generalmente, le coppie che si confrontano con problemi di fertilità impiegano un periodo considerevole, stimato in 4 o 5 anni, prima di intraprendere un percorso terapeutico adeguato che possa richiedere l'intervento della PMA.
Questo ritardo iniziale è aggravato ulteriormente dalle interminabili liste d'attesa per accedere alla terapia, le quali possono variare da un minimo di 6 mesi fino a superare l'anno, arrivando in alcuni casi anche a due anni. Le informazioni online non certificate a volte riferiscono attese fino a 24 mesi nel SSN, pur non essendo dati ufficiali, riflettono una percezione diffusa di lunghi tempi di attesa.
Quanto tempo dura un ciclo di PMA?
Come spiega Piomboni, “Il ritardo dell'avvio della fecondazione in vitro provoca una riduzione delle possibilità di successo, un effetto che si acuisce in modo particolare con l'età materna avanzata e in presenza di una causa nota di infertilità”. La gravità di questo impatto è quantificabile: in pratica, per le donne di età compresa tra i 36-37 anni, 38-39 anni e 40-42 anni, anche un ritardo di soli 6 mesi riduce le nascite rispettivamente del 5,6%, del 9,5% e dell'11,8%. Se il ritardo si estende a 12 mesi, per le donne over 40 le possibilità di successo diminuiscono drasticamente di ben il 22,4%. Questi dati evidenziano con chiarezza come il tempo sia una variabile non solo importante, ma decisiva per l'esito positivo dei trattamenti di PMA, e come le lunghe attese compromettano seriamente le probabilità di successo per molte coppie.
Le Sfide Specifiche dell'Eterologa e i Costi
La fecondazione eterologa, ovvero quella che impiega gameti provenienti da donatori esterni alla coppia, presenta sfide aggiuntive e costi specifici che contribuiscono alle disparità regionali. Una delle maggiori criticità è che molte Regioni, in particolare quelle sottoposte a piani di rientro e che mostrano le maggiori difficoltà sul fronte dell'efficienza del servizio sanitario, non sono nemmeno in grado di assicurare pienamente la fecondazione eterologa.
Un ostacolo significativo è l'assenza di donatrici di ovociti in Italia. Come prosegue Piomboni, “In Italia non ci sono donatrici di ovociti e tutte le aziende sanitarie sono costrette a rivolgersi alle banche certificate estere, diversificando continuamente le fonti di approvvigionamento”. Questa dipendenza da fonti esterne comporta costi elevati: “Solo che anche un minimo stock di 6 ovociti costa 2.500 euro e non tutte le Regioni hanno la disponibilità finanziaria necessaria” per coprire tali spese.
A questo si aggiunge la questione della disomogeneità a livello nazionale nelle procedure di accesso alle terapie, in parte dovuta a una certa discrezionalità delle Regioni nell'applicazione concreta della normativa. “Le disposizioni dovrebbero essere uguali in tutto il Paese, ma molte non sono in grado di applicarle - dice Piomboni -. Inoltre, cambiano anche i ticket per ogni step del percorso”. Questa variabilità nei costi a carico del paziente aggiunge un ulteriore elemento di iniquità. Le Regioni dovrebbero organizzarsi meglio e, quando non riescono a provvedere con i propri centri pubblici, dovrebbero comunque garantire le prestazioni attraverso l'offerta di strutture private convenzionate, un'offerta che, tuttavia, spesso non è disponibile o è insufficiente.
L’incertezza del costo per la fecondazione eterologa, che continuerà a variare tra le Regioni anche in forza degli accordi regionali per l’importazione dei gameti, potrebbe mantenere o addirittura aumentare la tendenza delle coppie alla mobilità nazionale, spingendole verso le regioni che richiederanno un contributo economico inferiore.
Uno Sguardo Dettagliato alle Criticità Regionali
A fronte di Regioni che spiccano per la loro offerta di servizi, grazie a una vasta rete di centri pubblici e privati convenzionati - come la Lombardia, il Veneto, l'Emilia-Romagna e la Toscana - ve ne sono altre che rimangono significativamente indietro nell'assicurare un accesso adeguato alla Procreazione Medicalmente Assistita. Questa eterogeneità crea un quadro complesso di difficoltà e opportunità disuguali per le coppie su tutto il territorio nazionale.
Nel Centro Sud, la situazione è particolarmente critica. Il Molise, ad esempio, non dispone nemmeno di un centro pubblico per la PMA, il che significa che i Livelli Essenziali di Assistenza (LEA) in questo campo non sono garantiti per i residenti. Analogamente, le Marche presentano una situazione di forte limitazione, con una sola struttura pubblica di terzo livello disponibile.
Il Lazio mostra un quadro misto: pur avendo un'unica clinica privata convenzionata, garantisce l'accesso a 5 centri pubblici di terzo livello, il che rappresenta comunque una buona offerta per le prestazioni più complesse. Le cose sembrano funzionare relativamente meglio in Campania, che vanta 8 centri del Servizio Sanitario Nazionale (SSN), sebbene solo quattro di questi siano di terzo livello. Tuttavia, la Regione non offre nemmeno un centro privato convenzionato, limitando le opzioni disponibili per i pazienti.
Un caso emblematico è quello della Puglia, che possiede quattro strutture pubbliche, ma nessuna di esse è in grado di garantire il terzo livello di assistenza in PMA. A ciò si aggiunge l'assenza di privati accreditati, il che implica che in questa Regione il completo adeguamento ai LEA non è garantito, costringendo le coppie a spostamenti o rinunce. Similmente, la Calabria dispone di due strutture del servizio sanitario nazionale, ma solo quella situata a Catanzaro può assicurare il trattamento più avanzato (terzo livello). Anche in Calabria, non sono presenti centri privati convenzionati.
La Sicilia conta il numero più elevato di centri tra pubblici e privati, diciotto in totale, ma solo tre di questi sono specializzati per offrire un'assistenza di terzo livello. Questo indica che, nonostante una presenza numerica di strutture, la capacità di erogare tutte le tipologie di trattamenti avanzati è ancora limitata.
Queste evidenze regionali, spesso ripetute nelle Relazioni al Parlamento, dimostrano l'urgenza di un intervento mirato per riequilibrare l'offerta di servizi PMA in tutta Italia, in modo che ogni coppia, indipendentemente dalla propria residenza, possa accedere alle cure necessarie.
L'Analisi Quantitativa: Centri, Cicli e Nati in Italia
L'analisi dei dati relativi alla Procreazione Medicalmente Assistita (PMA) in Italia rivela un quadro in evoluzione, con un incremento delle attività post-pandemia ma anche la persistenza di significative disparità regionali. Tre anni fa (ultimo dato disponibile menzionato nel contesto iniziale), quasi 80 mila (78.105) coppie avevano fatto ricorso alla procreazione medicalmente assistita. Questo percorso terapeutico aveva condotto alla nascita di 15.583 bambini, con una percentuale di successo che sfiorava il 20%.
Secondo la più recente Relazione al Parlamento, nel 2021 sono state trattate 86.090 coppie in Italia, di cui 75.856 hanno fatto ricorso a tecniche di secondo e terzo livello. Questo ha generato un totale di 108.067 cicli iniziati, registrando un aumento di 27.968 cicli rispetto al 2020. Di questi cicli, 46.903 sono stati eseguiti in strutture private, 35.459 nei centri pubblici e 25.705 nei privati convenzionati. L'anno ha visto anche 21.695 gravidanze, con un incremento di 7.233 rispetto all'anno precedente. Questi dati mostrano una chiara ripresa delle attività di PMA dopo il rallentamento causato dal Covid-19, che si è tradotta in un incremento nel numero assoluto di bambini nati vivi grazie a queste tecniche, portando la loro incidenza sul totale delle nascite al 4,15% nel 2021, rispetto al 2,79% nel 2020 e al 3,37% nel 2019.
Ad erogare gli oltre 108 mila cicli di PMA nel 2021 sono stati i 340 centri attivi in Italia. Di questi, la maggior parte (221) sono centri privati, seguiti da 100 pubblici e 19 privati convenzionati. La distribuzione di questi centri è tutt'altro che omogenea: quasi la metà dei centri italiani (50,3%) è concentrata in sole 4 regioni. La Lombardia detiene il primato con 55 centri (pari al 16,2% del totale), seguita dalla Campania con 45 centri (13,2%), dal Veneto con 36 centri (10,6%) e dal Lazio con 35 centri (10,3%).
Un altro parametro cruciale per comprendere l'offerta regionale è il numero di cicli effettuati su pazienti per milione di abitanti. Secondo la stima della Società scientifica europea di riferimento, ESHRE, il fabbisogno di cicli è stimabile in almeno 1500 cicli per milione di abitanti. Guardando alla media italiana del 2021, l'offerta risulterebbe adeguata, con 1529 cicli per milione di abitanti, superando lo standard di adeguatezza (>1.500). Tuttavia, trattandosi di una media nazionale, le variabilità territoriali sono notevoli e indicative di profonde disuguaglianze.
Quattordici Regioni non raggiungono lo standard minimo. In particolare, molte regioni del Sud e delle Isole (Marche, Umbria, Abruzzo, Molise, Puglia, Basilicata, Calabria, Sicilia, Sardegna, Liguria) si posizionano al di sotto dei mille cicli per milione di abitanti. I valori più bassi sono registrati dalle Marche (180), dal Molise (355) e dalla Sardegna (543). Altre Regioni superano i 1000 cicli ma non raggiungono i 1500: tra queste, il Veneto (1113), il Piemonte (1198), il Friuli Venezia Giulia (1155) e la PA di Trento (1398).
Anche i centri di PMA stessi presentano dimensioni e volumi di attività molto diversi. Solo 18 centri in tutta Italia hanno svolto almeno 1.000 cicli, e si trovano distribuiti tra Lombardia (5), Toscana e Lazio (3), Piemonte, Emilia Romagna e Campania (2), e Sicilia (1). I centri più piccoli, che erogano tra i 100 e i 200 cicli, sono 61 e si concentrano principalmente in Campania (12), Lazio (9), Veneto e Sicilia (8).
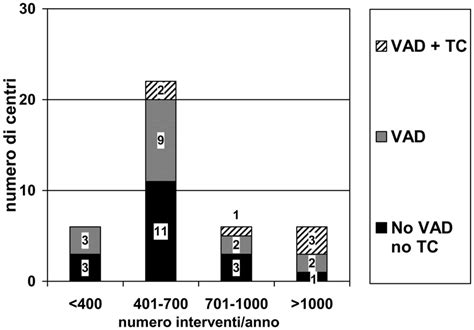
Per quanto riguarda l'offerta dei centri del SSN, il 42,3% di quelli pubblici ha dimensioni medie, erogando tra i 200 e i 500 cicli. Al contrario, l’82,4% dei centri privati convenzionati ha eseguito almeno 500 cicli, con il 41,2% che ne ha fatti più di 1.000. È importante notare che oltre un ciclo su sei (62,1%) di tutti i cicli iniziati di fecondazione omologa di II e III livello è a carico del Servizio Sanitario Nazionale (SSN): circa uno su tre (33,9%) nei centri pubblici e oltre uno su quattro (28,2%) nei privati convenzionati, sottolineando il ruolo cruciale del pubblico, nonostante le sue lacune.
La Mobilità Transfrontaliera e Nazionale: Conseguenze delle Disparità
Le profonde disparità regionali nell'offerta e nell'accesso ai trattamenti di Procreazione Medicalmente Assistita (PMA) hanno una conseguenza diretta e sempre più diffusa: la mobilità sanitaria, sia all'interno del territorio nazionale che, in misura crescente, verso l'estero. Questo fenomeno, noto anche come "turismo riproduttivo", è alimentato da motivazioni complesse e stratificate.
La letteratura scientifica riconduce le ragioni che spingono i pazienti a rivolgersi all’estero a quattro categorie principali: l’accesso, i costi, la regolazione normativa e la privacy. Nelle motivazioni legate all'accesso rientra in maniera preponderante la volontà di evitare i lunghi tempi di attesa, una realtà tangibile nei Paesi in cui le cure dell’infertilità sono incluse nel Servizio Sanitario Nazionale. Secondo i dati forniti dalla SIRU, la Società Italiana Riproduzione Umana, oltre 13 mila coppie italiane hanno intrapreso un viaggio per poter realizzare il loro desiderio di genitorialità, rivolgendosi a strutture situate in Spagna, Grecia, Repubblica Ceca, Danimarca e Belgio. Questi Paesi offrono spesso normative più permissive, una maggiore disponibilità di donatori o tempi di attesa più brevi.
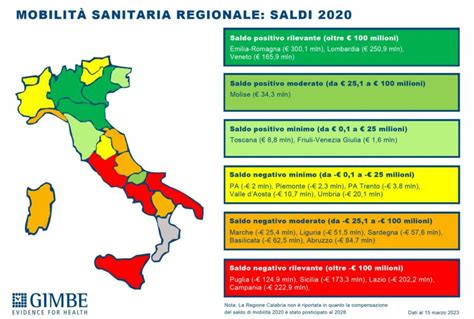
All'interno del contesto nazionale, la mobilità è ugualmente un problema. L’incertezza del costo per la fecondazione eterologa, ad esempio, che varierà tra le Regioni anche in forza degli accordi regionali per l’importazione dei gameti, potrebbe continuare a spingere le coppie a cercare trattamenti in altre regioni italiane che richiederanno un contributo economico inferiore. Questa dinamica si traduce in costi aggiuntivi per le famiglie, non solo per il trattamento stesso ma anche per gli spostamenti, l'alloggio e le assenze dal lavoro, creando di fatto barriere economiche e sociali che vanno a discapito delle coppie meno abbienti o meno agevolate geograficamente.
È chiaro che l'aumento di domanda appropriata da parte delle coppie, che è prevedibile in seguito all'integrazione della PMA nei LEA, se non verrà accompagnato da un adeguato potenziamento dell'offerta nei diversi territori regionali, potrebbe portare a un aggravamento delle barriere nell’accesso. Questo si manifesterebbe con un ulteriore aumento delle liste d’attesa e/o con un'intensificazione del fenomeno della mobilità, generando disparità ancora più profonde legate alla residenza, ai fattori socioeconomici e ad altre variabili. Per contrastare queste tendenze, è indispensabile agire in modo congiunto per migliorare l'equità e l'efficienza del sistema sanitario in tutto il Paese.
Il Modello Veneto: Una Rete Organizzata per la PMA
Nel panorama variegato dell'offerta di Procreazione Medicalmente Assistita (PMA) in Italia, la Regione del Veneto si distingue per un modello organizzativo strutturato e capillare, delineato attraverso specifiche delibere regionali. Questo sistema mira a garantire un percorso assistenziale completo e integrato per le coppie che necessitano di trattamenti per l'infertilità.
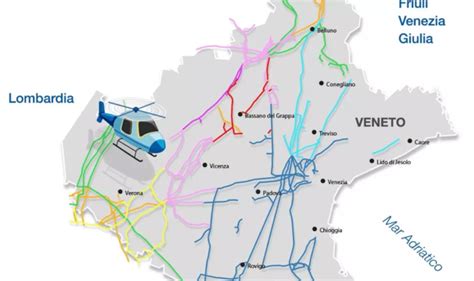
Al centro di questa rete vi sono i Centri di Medicina della Riproduzione (HUB regionali), individuati nelle Aziende Ospedaliere Universitarie di Padova e Verona. Queste strutture sono strategicamente posizionate per fornire tutte le prestazioni medico-chirurgiche necessarie, comprese le tecniche più evolute, anche attraverso collegamenti funzionali con altri nodi della rete. Oltre a questi, la rete di HUB comprende ulteriori centri di PMA ad alta specializzazione, distribuiti sul territorio per garantire una maggiore prossimità ai cittadini. Questi includono: ULSS 1 - Pieve di Cadore; ULSS 2 - Conegliano; ULSS 2 - Oderzo; ULSS 5 - Trecenta; ULSS 6 - Cittadella; ULSS 7 - Santorso.
Il ruolo primario dei centri HUB è quello di seguire l'intero percorso dell’infertilità di coppia, offrendo tecniche di livello I (caratterizzate da specialistica ambulatoriale), II (con interventi di chirurgia ambulatoriale) e III (che prevedono chirurgia con ricovero), sia per trattamenti omologhi che eterologhi.
A supporto degli HUB, la Regione ha istituito i centri di PMA di primo livello (centri SPOKE), che fungono da punti di riferimento più vicini al territorio per le prestazioni meno complesse. Questi sono individuati presso ospedali locali, come: ULSS 1 (Osp. di Feltre); ULSS 2 (Osp. di Castelfranco); ULSS 3 (Osp. di Dolo); ULSS 4 (Osp. di Portogruaro); ULSS 9 (Osp. Sacro Cuore Don Calabria).
Per completare l'offerta, sono previsti anche Ambulatori di prossimità. Questi sono individuati sia in strutture pubbliche che private accreditate con competenze multidisciplinari e fanno riferimento ai centri HUB territorialmente più prossimi. Ciascuna ULSS ha la facoltà di individuare le strutture pubbliche e accreditate più appropriate per questo scopo.
La struttura di questa rete è formalizzata e dettagliata nella delibera istitutiva della Rete, la DGR n. 839/2022, che indica in modo specifico anche i criteri di inclusione ed esclusione alle tecniche di PMA. Questa delibera prevede inoltre l’istituzione di una Cabina di Regia, un organo con il compito di verificare la qualità, la sicurezza e l’appropriatezza degli interventi assistenziali di PMA. La Cabina di Regia ha una durata triennale, rinnovabile, ed è composta da figure professionali chiave: il Direttore della programmazione sanitaria regionale o un suo delegato; tre ginecologi con almeno cinque anni di esperienza in Medicina della Riproduzione; un biologo embriologo con almeno due anni di esperienza nel settore; e un'ostetrica o infermiera con esperienza pertinente.
Questo modello organizzativo è stato affinato nel tempo attraverso una serie di Delibere della Giunta Regionale (DGR) e Decreti, che ne hanno specificato e aggiornato vari aspetti. Tra questi si annoverano la DGR N. 904 del 28/06/2019, che fornisce indicazioni operative per la PMA omologa ed eterologa in linea con il D.P.C.M. del 12 gennaio 2017; la DGR N. 1451 del 08/10/2018 sull'aggiornamento e la ricognizione dei Centri prescrittori di farmaci; il DECRETO DEL DIRETTORE GENERALE DELL'AREA SANITÀ E SOCIALE N. 34 del 13/04/2016 con le linee di indirizzo regionali per l'impiego delle gonadotropine; la DGR N. 743 del 27/05/2016 sul recepimento dell'accordo per i criteri di verifica dei requisiti dei centri PMA; la DGR N. 2838 del 29/12/2014 sul progetto di crioconservazione dei gameti; e la DGR N. 822 del 14/06/2011 sulle disposizioni e la ridefinizione dei requisiti minimi specifici di autorizzazione. Tutte queste disposizioni contribuiscono a fare del Veneto un esempio di programmazione ospedaliera e sanitaria nell'ambito della PMA.
Le Direttive Europee e la Regolamentazione Tecnica
Il quadro normativo italiano in materia di Procreazione Medicalmente Assistita (PMA) non è un sistema isolato, ma è profondamente interconnesso con la legislazione e le direttive europee. Questa integrazione garantisce standard comuni di qualità e sicurezza a livello transnazionale. I requisiti definiti dai documenti italiani sono infatti attuativi dei Decreti Legislativi 191/2007 e 16/2010. Questi decreti recepiscono, a loro volta, diverse Direttive Europee fondamentali in materia di tessuti e cellule umani, quali la n. 23/2004, la n. 17/2006 e successive modifiche.
Queste direttive e i relativi decreti attuativi stabiliscono le prescrizioni tecniche per la donazione, l'approvvigionamento, il controllo e la conservazione di tessuti e cellule umani. Ciò include gli aspetti cruciali relativi alla rintracciabilità dei gameti e degli embrioni, la notifica di reazioni ed eventi avversi gravi che possano verificarsi, e determinate prescrizioni tecniche per la codifica, la lavorazione, la conservazione, lo stoccaggio e la distribuzione di tessuti e cellule umani, come previsto in particolare dal decreto legislativo 25 gennaio 2010.
È importante sottolineare che il campo d'applicazione di questa complessa normativa tecnica non si estende all'applicazione clinica sul paziente dei gameti, zigoti ed embrioni, intesa come gli atti chirurgici diretti, le inseminazioni o il trasferimento di embrioni nel corpo della donna. Quest'ultimo aspetto rientra più strettamente nella pratica medica e clinica, sebbene sia ovviamente condizionato e regolamentato dall'esistenza di gameti ed embrioni conformi ai requisiti di sicurezza e qualità stabiliti.
Il documento che definisce questi requisiti sarà soggetto a revisione periodica. Tale revisione avverrà in concomitanza con modifiche legislative, l'aggiornamento degli standard di riferimento e l'emergere di nuove conoscenze mediche e scientifiche, assicurando così che la regolamentazione rimanga al passo con i progressi della ricerca e della pratica clinica. La consapevolezza di questa complessa struttura normativa è essenziale per comprendere le basi su cui si fonda l'intera offerta di PMA, sia in termini di sicurezza per i pazienti che di qualità dei trattamenti. L'Italia, come riportato dal Progress report OMS “Action Plan for Sexual and Reproductive Health”, si colloca tra il 72% degli Stati membri dell’UE che nel 2022 dispone di politiche o linee guida nazionali sull’infertilità negli uomini e nelle donne, dimostrando un impegno costante nel recepimento e nell'aggiornamento della normativa internazionale.
Necessità di Adeguamento e Piani Futuri
La situazione attuale della Procreazione Medicalmente Assistita in Italia, caratterizzata da una domanda crescente e da significative disparità regionali nell'offerta, impone la necessità di un'azione coordinata e determinata per garantire l'equità di accesso e l'efficacia delle cure. Il Servizio Sanitario Nazionale (SSN) deve essere adeguatamente preparato ad affrontare l'incremento prevedibile della domanda, che finora è stata in parte repressa, in particolare nel Sud del Paese, a causa di difficoltà prevalentemente economiche e strutturali.
Per iniziare con il "piede giusto" e affrontare le sfide presenti, è indispensabile agire su più fronti. Innanzitutto, è cruciale colmare le note disomogeneità nell'offerta del SSN attualmente presenti sul territorio nazionale. Questo richiede un investimento mirato a rafforzare le strutture nelle regioni dove l'accesso è più limitato o dove l'offerta si concentra solo sui trattamenti di primo livello.
Inoltre, è fondamentale lavorare sull’appropriatezza dei percorsi di prevenzione, diagnosi e cura dell’infertilità. Questo significa non solo garantire la disponibilità dei trattamenti, ma anche assicurare che le coppie ricevano la diagnosi corretta e siano indirizzate verso le terapie più idonee in modo tempestivo, evitando percorsi inappropriati o ritardi che, come evidenziato, possono ridurre drasticamente le probabilità di successo.
Un altro aspetto critico è la gestione delle liste d’attesa. È necessario misurare con precisione l'entità delle attese, governarle attraverso strategie efficaci e offrire trasparenza alle coppie, in modo che possano avere informazioni chiare e attendibili sui tempi previsti per l'accesso alle cure. L'attuale incertezza, spesso alimentata da informazioni non certificate, contribuisce a creare ansia e a spingere le coppie verso soluzioni esterne al SSN o addirittura all'estero.
Quanto tempo dura un ciclo di PMA?
È inoltre indispensabile agire sull'appropriatezza e sulla definizione di percorsi di tutela della salute riproduttiva e di presa in carico dell'infertilità. Ciò include la strutturazione di protocolli chiari per la valutazione e il trattamento, che tengano conto delle specifiche esigenze delle coppie e delle diverse cause di infertilità.
Infine, la questione dei costi, in particolare per la fecondazione eterologa, richiede chiarezza e uniformità. L’incertezza dei costi, che continueranno a variare tra le Regioni anche in base agli accordi per l’importazione dei gameti, potrebbe continuare a stimolare la mobilità, non solo transfrontaliera ma anche nazionale, verso le regioni che richiederanno un contributo inferiore. È fondamentale che il sistema possa assorbire questa variabilità o trovare soluzioni per armonizzare il più possibile le condizioni economiche di accesso, riducendo così le disparità legate alla residenza e ai fattori socio-economici.
Solo attraverso un impegno congiunto e una programmazione attenta, che tenga conto delle esigenze dei pazienti e delle migliori pratiche mediche e normative, il Servizio Sanitario Nazionale potrà garantire un accesso equo ed efficace alla Procreazione Medicalmente Assistita a tutte le coppie italiane, ovunque esse risiedano. Il Centro di Procreazione Medicalmente Assistita, sia esso una Unità Operativa Semplice appartenente ad una U.O.C. o una struttura complessa, deve continuare a occuparsi di valutare e trattare le diverse cause di infertilità di coppia, ossia quelle condizioni che ostacolino la capacità della coppia di concepire naturalmente, con un occhio attento alla burocrazia: all’appuntamento i pazienti si devono presentare muniti di fotocopia del documento di identità e della tessera sanitaria in corso di validità (di entrambi i partner), nonché degli esami indicati al momento della prenotazione sempre in fotocopia. Tali requisiti, sebbene minimi, sono parte integrante del percorso e devono essere gestiti con la massima efficienza per non aggiungere ulteriori ostacoli alle coppie in un momento già delicato della loro vita.