La gravidanza rappresenta un percorso ricco di attese e, talvolta, di preoccupazioni. Per le donne che potrebbero essere a rischio di avere un bambino con anomalie genetiche o cromosomiche, le opzioni diagnostiche prenatali svolgono un ruolo cruciale nel fornire informazioni preziose e aiutare le famiglie a prendere decisioni informate sulla gestione della gravidanza e della salute del loro bambino. Tra queste, la villocentesi si configura come una tecnica diagnostica invasiva di fondamentale importanza, consentendo di identificare precocemente alcune malattie genetiche e cromosomiche. Si tratta di una procedura medica che, sebbene invasiva, ha visto una significativa evoluzione in termini di sicurezza e precisione, offrendo una finestra diagnostica più precoce rispetto ad altre metodiche.
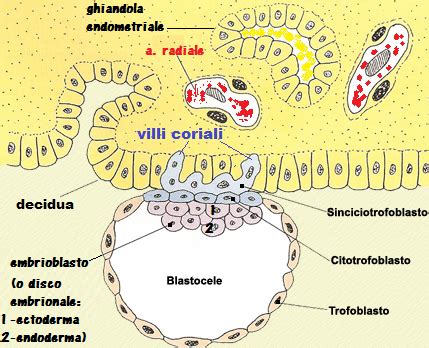
Cos'è la Villocentesi e i Villi Coriali
La villocentesi è una tecnica invasiva che consente di eseguire la diagnosi prenatale di alcune malattie genetiche. Consiste nel prelievo di alcuni frammenti di placenta, noti come "villi coriali", tramite un ago. La placenta è quell’organo che si sviluppa all’interno dell’utero e che fornisce nutrienti e ossigeno al feto e, al tempo stesso, ne rimuove le scorie. I villi coriali sono piccole protuberanze presenti nella placenta, derivanti dall’ovulo fecondato, che contengono informazioni sul patrimonio genetico dell’embrione, quindi del feto. Il presupposto su cui si basa questa indagine sta nel fatto che il feto e la placenta condividono molti geni. Il patrimonio genetico contenuto nelle cellule placentari è, di conseguenza, identico a quello dell’embrione e può essere utilizzato per gli stessi scopi dell’amniocentesi. Le cellule dei villi, poste in un appropriato terreno di coltura, vengono fatte crescere in vitro e poi studiate nel loro assetto cromosomico o nel loro DNA. L'esame dei villi coriali, quindi, viene effettuato per esaminare il cariotipo fetale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche, o per la diagnosi di eventuali malattie genetiche.
Quando si Esegue la Villocentesi
La villocentesi si esegue tra la decima e la tredicesima settimana di gestazione. Come indica anche l’Istituto Superiore di Sanità, la villocentesi si esegue tra la decima e la tredicesima settimana di gestazione. Il prelievo dei villi coriali si effettua a partire dalla 10a settimana e non oltre la 13a settimana di gestazione. Abitualmente viene effettuato a partire dalla 11° settimana di gestazione, ma può trovare la sua applicazione fino al termine della gravidanza. Questa precocità diagnostica è uno dei vantaggi principali della villocentesi rispetto all'amniocentesi, che si esegue tra la quindicesima e la diciottesima settimana di gestazione. Tuttavia, in alcune situazioni specifiche, la villocentesi può essere eseguita anche in altri momenti della gravidanza, se necessario. Ad esempio, in caso di necessità urgente di diagnosi prenatale, come la presenza di una grave anomalia fetale rilevata durante un’ecografia precoce, può essere eseguita più precocemente. In rari casi la posizione della placenta rende possibile l’esecuzione dell’esame solo dopo le 12-13 settimane, come ad esempio in presenza di utero retroversoflesso. La villocentesi presenta, rispetto all’amniocentesi, il vantaggio della precocità diagnostica, dato che si può eseguire 3-4 settimane prima.
Indicazioni per l'Esecuzione della Villocentesi
La villocentesi è indicata nel caso in cui esista un elevato rischio di malattia genetica a carico del bambino. Le principali indicazioni alla villocentesi sono simili a quelle dell’amniocentesi. Il medico Genetista è lo specialista che può inoltre dare indicazioni specifiche per la ricerca di specifiche malattie genetiche o dei cromosomi.
Le condizioni che generalmente portano alla raccomandazione di una villocentesi includono:
- Età materna avanzata: Le donne di età superiore ai 35 anni hanno un rischio maggiore di concepire un bambino con anomalie cromosomiche. L'Istituto Superiore di Sanità menziona che l'incidenza di anomalie dei cromosomi aumenta in parallelo con l’età materna.
- Risultato positivo dei test di screening prenatali: Un test combinato o del DNA fetale positivo allo screening, oppure un risultato positivo dei test di screening quali il Nuchal Translucency (NT) elevata, possono suggerire un rischio maggiore e rendere necessaria la villocentesi.
- Malformazioni fetali rilevate all’ecografia: L'identificazione di alcune malformazioni fetali con l’ecografia è un'indicazione per gli esami invasivi. La probabilità di una tale associazione è particolarmente elevata in presenza di malformazioni multiple (quadro polimalformativo).
- Storia familiare o genetica: Questo include la presenza di alterazioni cromosomiche nei genitori, una storia familiare di aneuploidie o malattie genetiche, una pregressa aneuploidia fetale, o una malattia genetica specifica già diagnosticata a uno dei due genitori o a un familiare stretto (nonni, fratelli, cugini di primo grado).
- Episodi di interruzione di gravidanza o aborto spontaneo: Se ci sono stati documentati episodi di interruzione di gravidanza o aborto spontaneo con verosimile malattia cromosomica o genetica associata, la villocentesi può essere consigliata.
- Portatori di anomalie cromosomiche: Quando uno dei genitori o entrambi sono portatori di anomalie del numero dei cromosomi sessuali o portatori di riarrangiamenti cromosomici strutturali.
Differenze tra Amniocentesi e Villocentesi HD
Come si Effettua la Villocentesi: Le Procedure di Prelievo
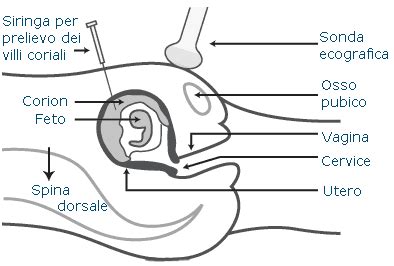
L'esecuzione della villocentesi prevede, nella maggior parte dei casi, l’introduzione di un ago attraverso la parete addominale o per via transcervicale. La procedura è sempre eseguita con l’ausilio dell’ecografia.
1. Preparazione Preliminare e Guida Ecografica:Prima del prelievo si esegue un esame ecografico per valutare il numero, la vitalità e la posizione del/i feto/i e della placenta. Occorre anche misurare le dimensioni del feto e scegliere la zona più adatta per l'introduzione dell'ago. Si esegue quindi una adeguata disinfezione della cute addominale e si utilizza una 'guaina' o altro tipo di involucro sterile (guanto chirurgico) per la sonda ecografica. Il prelievo va eseguito 'a mano libera' sotto controllo ecografico continuo, utilizzando un ecografo real-time equipaggiato con una sonda 'convex', che consente di ricostruire l'immagine in tempo reale. Il controllo del materiale raccolto viene eseguito solitamente al microscopio, sotto cappa a flusso laminare o verticale. La separazione dei villi coriali dalla decidua e dai coaguli è una procedura delicata, che in alcuni centri è affidata a un biologo genetista, ma l'esperienza acquisita può permettere anche ad altri operatori qualificati di svolgerla.
2. Prelievo Transaddominale:La villocentesi transaddominale rappresenta oggi la tecnica preferita da molti Centri. In questo approccio, si inserisce un ago con l’ausilio dell’ecografia attraverso la parete addominale, previa applicazione di un anestetico locale e disinfezione della cute. Attraverso l’ago “guida” passerà un secondo ago, utilizzato per il prelievo dei villi. Alcuni medici usano la tecnica del doppio ago, ovvero eseguono una prima puntura con un ago un po’ più spesso (gauge 18), che serve da guida per arrivare al margine del chorion frondosum. Qui si rimuove il mandrino e si introduce un secondo ago, più sottile e già raccordato con una siringa, che si approfondisce nel chorion per tranciare e aspirare i frammenti di villi coriali. Il movimento dell’ago prelevatore è duplice: un’escursione in su e in giù per pochi millimetri e, contemporaneamente, una rotazione sul proprio asse, mentre viene mantenuta la massima decompressione tramite la trazione sullo stantuffo della siringa. Questo movimento dura circa 10 secondi, dopodiché l'ago viene estratto e la siringa cambiata. Spesso si esegue un ultimo passaggio aspirante con l'ago-guida, per pochi secondi e senza traumatizzare, per raccogliere i villi già sezionati. L'intera procedura è seguita direttamente sullo schermo ecografico in “tempo reale”. Il chorion anteriore è solitamente sottile, il che comporta una breve escursione dell'ago prelevatore e la necessità di scegliere con cura lo spessore massimo per ottenere più materiale. È fondamentale evitare di forare il piatto coriale, che porterebbe l'ago all'interno del sacco gestazionale. Il chorion laterale o fundico permette un'escursione ampia e il materiale prelevato è di solito abbondante; in questo caso bisogna penetrare nel mezzo del chorion, tenendosi equidistanti tra il limite miometriale e il piatto coriale. La presenza di un chorion posteriore imporrebbe che l’ago-guida attraversi il sacco gestazionale, ma l'esperienza attuale ha dimostrato che è sempre molto difficile colpire l’embrione.
3. Prelievo Transcervicale:Se la strada del prelievo attraverso la parete addominale non è percorribile (ad esempio nei casi di utero retroverso), la villocentesi viene eseguita per via transcervicale, cioè per via vaginale, attraverso la cervice uterina. In questo caso si utilizza lo speculum, un piccolo strumento di metallo che serve ad allargare le pareti della vagina e visualizzare il collo dell’utero. Dopo la disinfezione dei genitali viene inserito un tubicino - che viene fatto proseguire fino alla sede dell’impianto - collegato a una siringa grazie alla quale viene effettuato il prelievo. Questo metodo può anche utilizzare un catetere di polietilene con un mandrino di alluminio o una pinza da biopsia rigida che viene fatto passare attraverso il collo dell’utero. Tuttavia, i villi coriali prelevati per via transcervicale derivano dal seno marginale del chorion frondosum che, di solito, non sono i migliori per un esame citogenetico diretto. La quantità dei villi da prelevare varia a seconda della loro qualità e del tipo di indagine da eseguire. Le indagini citogenetiche sono quelle che richiedono la migliore qualità di villi.
4. Gestione delle Gravidanze Gemellari:Nelle gravidanze gemellari, è necessario effettuare una valutazione del numero delle placente e dei sacchi amniotici prima di eseguire il prelievo. Si tratta di un aspetto estremamente importante perché di regola, i gemelli che hanno una sola placenta e che possono essere contenuti nello stesso sacco amniotico o in due sacchi differenti (gemelli monocoriali), sono geneticamente identici. Al contrario, i gemelli che hanno due placente e che sono contenuti in due sacchi amniotici differenti hanno ereditato dai genitori un corredo genetico differente, né più né meno come succede per i fratelli che non sono gemelli. Nelle gravidanze gemellari bicoriali (con due placente e due sacchi amniotici), è necessario ottenere materiale genetico da entrambi i gemelli proprio perché il loro corredo genetico è differente. Tra le diverse tecniche riportate in letteratura, la più diffusa e meno rischiosa consiste nell'effettuare due prelievi distinti e consecutivi, con introduzione di due aghi distinti l'uno dopo l'altro sotto controllo ecografico continuo. Nelle gravidanze monocoriali si procederà al campionamento ed al prelievo da un solo sacco amniotico, quando la diagnosi di monocorionicità sarà definitivamente accertata, in assenza di anomalie morfologiche di uno o entrambi i feti e quando la crescita fetale non sia discordante. Nel caso di anomalie ecografiche di uno o di entrambi i feti, in presenza di due sacchi amniotici differenti si procederà al prelievo in entrambi i sacchi, per escludere l'eventualità di mosaicismi.
5. Casi Particolari (Uteri fibromatosi e Minaccia d'Aborto):La villocentesi può essere eseguita anche in uteri fibromatosi, nonostante la presenza di fibromi possa aumentare la resistenza al passaggio dell'ago e causare contrazioni uterine. Ciononostante, in mancanza di altre soluzioni, si deve procedere con cautela e delicatezza, attraversando la zona di maggiore resistenza senza eseguire manovre violente in modo da non provocare traumi o scollamenti. Nelle minacce d’aborto, si tratta di evenienze molto frequenti nel primo trimestre. Non vi è una necessaria corrispondenza tra minaccia d’aborto ecograficamente evidente (scollamento del sacco gestazionale) e minaccia d’aborto clinicamente accertata, per la quale sono necessarie perdite ematiche e dolore coesistenti.
6. Tecniche Miste (Villocentesi e Amniocentesi Simultanee):In occasioni particolari può risultare necessario dover prelevare contemporaneamente villi coriali e liquido amniotico. Nelle tecniche miste con placenta anteriore, si inserisce l’ago guida (18 gauge) fino al margine superiore della cavità coriale. Successivamente, l’ago prelevatore (20 gauge) eparinizzato effettua il prelievo. Se il materiale non è sufficiente, può essere inserito una seconda volta. Il prelievo fornirà un liquido non contaminato da sangue se nella procedura della villocentesi si era rispettato il piatto coriale. Rimosso tale ago si potrà poi prelevare, se necessario, un ulteriore frustolo di villi operando un’altra aspirazione con l’ago guida. Nelle tecniche miste con placenta posteriore, la metodica è ancora più semplice. Si inserisce l’ago guida nella cavità amniotica senza arrivare alla placenta. Si esegue quindi il prelievo di liquido amniotico. Si prosegue poi facendo penetrare l’ago guida nella placenta, forando il piatto coriale. A questo punto si inserisce l’ago prelevatore dei villi e si procede come per una comune villocentesi.
Sensazioni Durante e Dopo la Procedura
La villocentesi, più che dolorosa, viene descritta come fastidiosa. Nel caso dell’approccio transcervicale, la sensazione è simile a quella provata durante il PAP test. La villocentesi non è dolorosa, tant’è che la si esegue senza anestesia e dura pochi minuti. Provoca al più un lieve fastidio, quando il ginecologo inserisce l’ago. Non è necessario l’utilizzo di farmaci analgesici, antibiotici o farmaci che riducano le contrazioni uterine.
Dopo l’esecuzione del test, la comparsa di minime perdite ematiche o di contrazioni sono fenomeni comuni. È possibile che la paziente avverta qualche crampo addominale dovuto alle contrazioni uterine. Di solito, questi piccoli crampi durano al massimo 2 giorni, durante i quali si consiglia di rimanere a riposo. Dopo l’esame si consiglia un giorno di riposo ed un’ecografia di controllo a distanza di 7-10 giorni. È sconsigliabile praticare l’esame in presenza di episodi febbrili della madre ed in caso di minaccia di aborto in corso.
In caso di perdite abbondanti di sangue o di liquido, dolori addominali intensi o febbre è d’obbligo contattare il proprio medico di fiducia. È fondamentale che il medico fornisca tutte le informazioni necessarie all’individuazione di possibili sintomi potenzialmente gravi, da segnalare immediatamente.
Analisi del Campione e Tempi di Risposta
Il campione prelevato viene subito inviato in laboratorio, dove i citogenetisti separano e lavano i villi. In questo modo si evitano contaminazioni tra il DNA dell’embrione e quello materno. I medici analizzano il numero e la struttura dei cromosomi, alla ricerca di eventuali anomalie. Il tempo necessario per ottenere l’esito della villocentesi dipende dalle anomalie ricercate e dal tipo di analisi eseguita.
1. Cariotipo Fetale Tradizionale:Per la determinazione del cariotipo fetale con tecnica tradizionale è necessaria la coltura delle cellule ricavate dalla placenta e la successiva valutazione dell’assetto cromosomico attraverso l’analisi al microscopio. Le colture cellulari richiedono tempi di attesa di circa 15-18 giorni. A volte ci vuole più tempo perché le cellule si moltiplicano con lentezza o è addirittura possibile che non crescano adeguatamente. Quest'ultima evenienza, estremamente rara e quantificabile all’incirca nello 0,5% dei casi, richiede un nuovo prelievo per allestire altre colture. In 2 casi su 1000, la coltura cellulare si dimostra insufficiente per l’analisi. Nello 0,5-1% dei casi si può verificare il fallimento dell’esame citogenetico a seguito di uno scarso materiale placentare recuperato ed in questo caso si può ripetere il prelievo.
2. Tecniche Rapide:Per ridurre i disagi derivanti dalla lunga attesa, si esegue di routine una tecnica di biologia molecolare, Quantitative Fluorescent-Polimerase Chain Reaction (QF-PCR), che consente di ottenere in sole 48 ore una valutazione estremamente attendibile relativa alle principali aneuploidie. Il Centro offre inoltre la possibilità di avere anche un esito preliminare nell’arco di 2 giorni. Tale esito si basa su una tecnica diversa, QF - PCR, che prevede l’impiego di sonde a DNA specifiche per i diversi cromosomi ed ha un’attendibilità del 95% circa.
3. Cariotipo Molecolare (Array-CGH):Da qualche anno a questa parte, è disponibile anche la tecnica microarray, che consente di analizzare anche porzioni estremamente piccole di cromosomi. La recente introduzione della tecnica microarray CGH, basata sulla biologia molecolare, consente di effettuare un approfondimento diagnostico di secondo livello che si esegue per integrare l’esame tradizionale. Con questa tecnica non è necessaria la coltura cellulare, e quindi i tempi diagnostici sono più brevi (3-5 giorni), ciò consente una risposta più veloce anche in epoca gestazionale avanzata, e non vi è il rischio di fallimento della coltura cellulare. L’analisi con microarray consente di identificare, oltre alle tradizionali aneuploidie, alcune patologie derivanti da alterazioni cromosomiche submicroscopiche (ad esempio la Sindrome di DiGeorge, la cri-du-chat, la Prader-Willi, etc.) non evidenziabili con il cariotipo tradizionale. È particolarmente indicata in feti con malformazioni, Traslucenza Nucale molto elevata e a supporto dello studio citogenetico tradizionale.
4. Indagini Genetiche Specifiche:Tramite tecniche di biologia molecolare può inoltre essere eseguita l’analisi diretta di frammenti di DNA per la diagnosi di svariate malattie genetiche quali la talassemia, la fibrosi cistica, la Sindrome del Cromosoma X Fragile (ritardo mentale), la Sordità Congenita, la Distrofia Muscolare di Duchenne-Becker ed altre, i deficit metabolici. Per ricercare agenti infettivi, malattie genetiche o metaboliche, il tempo necessario per la diagnosi è compreso fra i 10 ed i 15 giorni.
Quali Malattie si Possono Identificare con la Villocentesi
La villocentesi serve a rilevare alterazioni cromosomiche, malattie genetiche specifiche, nonché la paternità del feto. L’esame dei villi coriali viene effettuato per esaminare il cariotipo fetale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche, o per la diagnosi di eventuali malattie genetiche.
La principale indicazione alla villocentesi è appunto rappresentata dallo studio dei cromosomi fetali. I cromosomi possono presentare delle anomalie di numero o struttura; vi possono essere quindi cromosomi in più o in meno (aneuploidia), oppure con anomalie della loro struttura. Il caso più frequente e conosciuto è la Sindrome di Down o Mongolismo che è causato dalla presenza di 47 cromosomi con un 21 in eccesso, infatti viene anche definita Trisomia 21. Le anomalie cromosomiche includono anche la sindrome di Edwards (trisomia 18) e la sindrome di Patau (trisomia 13), e altre anomalie cromosomiche numeriche o strutturali.
Per quanto riguarda le malattie genetiche monogeniche, la villocentesi rileva se il feto è affetto dalla stessa patologia se è già stata diagnosticata a uno dei due genitori o a un familiare stretto. È possibile identificare condizioni come la fibrosi cistica, la distrofia muscolare di Duchenne, la talassemia, la Sindrome del Cromosoma X Fragile, la Sordità Congenita, e altre.
È importante sottolineare che non si ricercano le malattie genetiche se non c’è un’indicazione precisa, questo perché le malattie genetiche sono migliaia e non possiamo testarle tutte. È quindi possibile che, nonostante il risultato del cariotipo sia normale, il bambino possa nascere con una malattia genetica. A seconda delle indicazioni è possibile effettuare esami più approfonditi (Array CGH) che permettono di evidenziare piccole perdite o duplicazioni cromosomiche non rilevabili con il cariotipo convenzionale.
Rischi Associati alla Villocentesi
La villocentesi comporta dei rischi, più per il feto che per la madre, sebbene siano generalmente rari.
1. Rischio di Perdita Fetale:Nei 3 giorni dopo la villocentesi, c’è l’1-2% di rischio che si verifichi un aborto spontaneo. Il rischio sale al 3% se si esegue la villocentesi transcervicale, ovvero facendo passare un catetere attraverso il collo dell’utero. L’incidenza di aborto e complicanze è strettamente legata alla capacità e all’esperienza dell’operatore e il rischio può tranquillamente essere ridotto o aumentato in modo significativo. Il prelievo dei villi coriali aumenta dell'1-3/1000 il rischio di perdita fetale (rispetto a quello naturale di qualsiasi gravidanza). Nel recente studio pubblicato del 2019, il rischio che viene attribuito alla sola procedura invasiva della villocentesi è dello 0,3%, al quale però si somma il rischio dell’1,2% di aborto spontaneo che si osserva anche nelle donne che non si sottopongono ad esami invasivi (Beta et al. Ultrasound Obstet Gynecol 2019). Il prelievo dei villi coriali eseguito prima della 10a settimana di gestazione può associarsi ad un aumento del rischio di provocare lesioni degli arti del feto.
2. Rischio di Infezione:Le complicanze infettive sono rare, più frequenti dopo i prelievi transcervicali che richiedono più di un tentativo. Il rischio che la villocentesi provochi un’infezione è inferiore a 1 ogni 1000 procedure. Non vi sono dati a favore di una profilassi antibiotica o di una terapia tocolitica (cioè rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di una biopsia dei villi coriali.
3. Contaminazione Materna e Mosaicismo:In circa l’1-2% dei casi, la villocentesi dà risultati dubbi. In questi casi, la contaminazione con le cellule materne rende impossibile interpretare l’esito della villocentesi. Questo capita quasi sempre durante le analisi preliminari, prima che le cellule vengano fatte moltiplicare. È raro che la villocentesi dia falsi positivi o falsi negativi veri e propri. I falsi positivi corrispondono a un caso ogni 500-1000 esami. Circa il 30% dei casi di mosaicismo si risolve in gravidanze normali. La percentuale di villocentesi con falsi negativi è dello 0,2%, ancora più ridotta di quelle con falsi positivi. La doppia analisi, che fa moltiplicare le cellule fetali, rende meno probabile sbagliarsi e analizzare le cellule materne al loro posto.
4. Altri Rischi:Il rischio di lesioni fetali causate dall'ago è trascurabile, ove si consideri che il prelievo deve essere effettuato sotto controllo ecografico continuo. Non vi sono prove che la villocentesi aumenti il rischio di trasmissione del virus dalla mamma al feto nelle gestanti HIV positive, specie se il prelievo viene eseguito mentre è in atto una terapia adeguata con farmaci antiretrovirali.
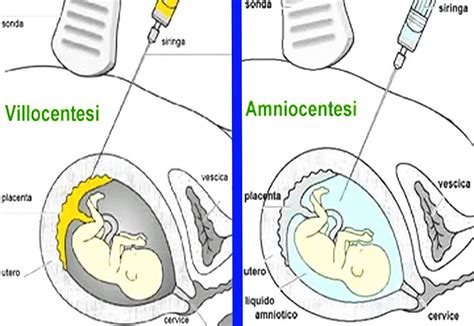
Villocentesi vs. Amniocentesi: Un Confronto Dettagliato
Villocentesi e amniocentesi sono test prenatali diagnostici, che rilevano con quasi assoluta certezza l’eventuale presenza di una malattia. Sebbene entrambe le procedure abbiano lo stesso obiettivo generale, ci sono differenze significative nel tipo di campione prelevato, nel momento della procedura, nei rischi associati e nelle informazioni diagnostiche fornite.
1. Tempistiche di Esecuzione:
- Villocentesi: Si esegue tra la decima e la tredicesima settimana di gestazione. Ha il vantaggio di essere eseguita molto prima rispetto all'amniocentesi e di fornire una risposta in tempi più brevi.
- Amniocentesi: Si esegue tra la quindicesima e la diciottesima settimana di gestazione. L'amniocentesi precoce (10a-14a settimana di gestazione) presenta maggiori difficoltà tecniche, un maggior rischio di perdita fetale, di perdita di liquido amniotico, di anomalie degli arti inferiori fetali (piede torto equinovaro) e di insuccesso delle colture cellulari.
2. Materiale Prelevato:
- Villocentesi: Prelievo di frammenti di placenta (villi coriali).
- Amniocentesi: Prelievo di liquido amniotico, che contiene cellule fetali.
3. Vantaggi e Svantaggi:
- Villocentesi: Vantaggio della precocità diagnostica, che permette decisioni più rapide in caso di patologie gravi. Alcuni studi riportano un tasso lievemente superiore di aborti rispetto all'amniocentesi. Può richiedere il ricorso, in un secondo momento, all’amniocentesi nei rari casi (una piccola percentuale) di risultati dubbi sui villi coriali (mosaicismi confinati alla placenta).
- Amniocentesi: Generalmente considerata con un rischio di aborto leggermente inferiore, specialmente se eseguita nel secondo trimestre. Tuttavia, la risposta diagnostica arriva più tardi nella gravidanza.
4. Malattie Rilevabili:
- Villocentesi: È indicata per la diagnosi di eventuali malattie genetiche e anomalie cromosomiche. Non fornisce informazioni sui difetti di chiusura del tubo neurale e della parete addominale.
- Amniocentesi: Permette di rilevare anomalie cromosomiche, malattie genetiche monogeniche, e anche difetti di chiusura del tubo neurale e della parete addominale (come spina bifida e anencefalia).
5. Rischi Comuni:
- Rischio di perdita fetale: L’aumento del rischio di perdita fetale è analogo per la villocentesi e l'amniocentesi (1-3/1000 rispetto al rischio naturale).
- Perdita di liquido amniotico: Dopo amniocentesi, il rischio di rottura delle membrane amniocoriali è all’incirca dell’1/1000.
- Rischio di infezione: Sia per la villocentesi che per l'amniocentesi, il rischio che il prelievo provochi un'infezione è inferiore a 1 ogni 1000 procedure.
6. Gestione della Madre Rh Negativa:Nelle gestanti con gruppo sanguigno Rh negativo e con partner Rh positivo, è necessario effettuare, dopo la villocentesi e l'amniocentesi, la profilassi anti-D mediante somministrazione di immunoglobuline specifiche al fine di ridurre il rischio di isoimmunizzazione Rh, una patologia che può avere conseguenze gravi per il feto/neonato. Nelle donne già immunizzate, l'esecuzione della biopsia dei villi coriali è controindicata.
La scelta tra villocentesi e amniocentesi dipende dal tipo di analisi da eseguire e da altri fattori clinici, quindi va fatta dietro consiglio del ginecologo.
Villocentesi e Altri Test Prenatali (Non Invasivi)
Oltre ai test diagnostici invasivi come villocentesi e amniocentesi, esistono test di screening non invasivi. Il test del DNA fetale è un test di screening: non diagnostica la malattia, ma misura il rischio che si presenti. Benché gli attuali test del DNA fetale siano affidabili nel 99% dei casi, non possono comunque sostituire i test prenatali diagnostici. Il test del DNA fetale sostituisce la villocentesi solo in parte, quando serve un controllo preliminare.
L’iter consigliato prevede un primo test del DNA fetale, non invasivo e affidabile quasi al 100%. Se il rischio di anomalie cromosomiche è nullo, la futura mamma può evitare i test invasivi che metterebbero a rischio il feto. In presenza di un rischio aumentato o di specifiche indicazioni, si procede poi con le tecniche diagnostiche invasive.
Copertura Assicurativa (Esempio del Fondo FASDA)
Per le donne iscritte al Fondo FASDA, il piano sanitario, nell’ambito del Pacchetto Maternità, prevede la copertura delle spese per amniocentesi e villocentesi. Per le donne dai 35 anni di età, tali prestazioni sono erogabili senza prescrizione, mentre per quelle minori di 35 anni di età sono riconosciute solo nel caso di malformazione famigliare in parenti di 2° grado o nel caso di patologie sospette. È sempre consigliabile consultare il proprio sito web per tutti i dettagli e le condizioni specifiche di copertura.
tags: #villocentesi #forano #il #sacco