La ricerca di un figlio, per molte coppie, può configurarsi come un percorso articolato e, a volte, complesso. Fortunatamente, la medicina moderna offre un ventaglio di soluzioni attraverso la Procreazione Medicalmente Assistita (PMA), comunemente nota anche come "fecondazione artificiale". Questo insieme di tecniche mediche ha l’obiettivo di favorire la fecondazione dell’ovulo da parte dello spermatozoo, intervenendo laddove il concepimento naturale non avvenga spontaneamente o si dimostri complicato, e qualora altre terapie chirurgiche o farmacologiche si siano rivelate inefficaci. È fondamentale comprendere che la PMA non va confusa con la procreazione naturale e si avvale di metodiche eseguite da medici e professionisti specializzati.
Comprendere le Basi: Inseminazione Artificiale (IA)
L’inseminazione artificiale (IA), nella sua accezione più semplice, consiste nel depositare il liquido seminale all’interno dei genitali femminili. Questo processo non richiede ricovero ospedaliero, né un cambiamento radicale dello stile di vita, e avviene in modo ambulatoriale. Durante l'inseminazione, si controlla con la massima precisione il momento esatto dell’ovulazione. È noto che durante il ciclo mestruale, la donna presenta un periodo di fertilità sana ma breve, e pertanto è cruciale applicare la tecnica precisamente durante quei giorni.
Per ottimizzare le probabilità di successo, è importante effettuare un controllo del ciclo e, generalmente, stimolare l’ovulazione. Questo richiede solitamente 2-3 visite con controllo ecografico per stabilire il momento ideale. Contestualmente, l'uomo fornisce il proprio campione di liquido seminale che, prima di essere utilizzato, viene sottoposto a un processo denominato "capacitazione seminale", volto a selezionare e preparare gli spermatozoi più idonei.
L'Inseminazione Intrauterina (IUI)
L’inseminazione intrauterina (IUI) rappresenta una procedura di PMA di primo livello. Essa comporta la selezione di un campione di spermatozoi, privilegiando quelli con maggiore motilità. Questi vengono poi rilasciati nella cavità uterina in prossimità dell’ovulazione. La fecondazione, in questo modo, avviene "in vivo", ovvero nel luogo naturale: all'interno dell'apparato riproduttivo femminile. L'IUI è indicata in presenza di disturbi dell’eiaculazione o in caso di lievi anomalie spermatiche.
Per indurre una blanda crescita follicolare multipla (massimo 2-3 follicoli) si utilizzano iniezioni sottocutanee di basse dosi di gonadotropine (ormone follicolostimolante) o, in casi selezionati, l’assunzione orale di citrato di clomifene. L’inseminazione avviene in ambulatorio, attraverso l’utilizzo di un catetere morbido introdotto attraverso la vagina e il collo dell’utero. Dopo pochi minuti, la donna può riprendere le normali attività. In genere, la sera dell’inseminazione si inizia una terapia di supporto della fase luteale mediante l’assunzione di progesterone per 14 giorni.
Solitamente si consigliano al massimo 3 cicli di IUI, poiché la probabilità di gravidanza per ciclo non è molto alta e raramente supera il 15% con il liquido seminale del partner.
Tecniche di Fecondazione in Vitro: FIVET e ICSI
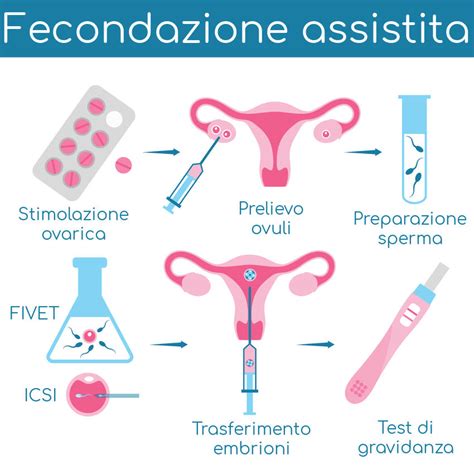
Quando l'inseminazione intrauterina non è sufficiente o indicata, si ricorre a tecniche di fecondazione in vitro, definite di secondo e terzo livello. Queste metodiche prevedono l’unione dell’ovulo e dello spermatozoo in laboratorio, allo scopo di ottenere embrioni da trasferire nell’utero.
La FIVET (Fecondazione In Vitro con Trasferimento Embrionario)
La FIVET (Fecondazione In Vitro con Trasferimento Embrionario) è una tecnica di fecondazione in vitro nella quale l’embrione "concepito" in provetta viene trasferito nell’utero per essere impiantato. Il primo passo nella FIVET consiste nella somministrazione di farmaci, spesso attraverso iniezioni giornaliere, che provocano la crescita di più ovuli (ovulazione multipla). Quando i follicoli raggiungono le dimensioni adeguate, si somministra un ormone (hCG) per indurre la maturazione degli ovuli. Circa 36 ore dopo, si realizza il prelievo degli ovociti (detto "pick-up"), che si effettua generalmente in day hospital.
Il partner maschile fornisce il campione di liquido seminale che, in laboratorio, viene trattato per essere utilizzato nella fecondazione in vitro. Il fluido follicolare viene esaminato e gli ovociti presenti vengono preparati per la fertilizzazione. Nella FIVET, ovociti e spermatozoi vengono posti a contatto e si attende che la fecondazione avvenga spontaneamente.
Nei 3-5 giorni successivi alla fecondazione in vitro, il biologo segue lo sviluppo degli embrioni e si programma il trasferimento di essi in utero. Come da normativa, vengono trasferiti in utero al massimo 3 embrioni, ma in genere si effettua il transfer di 1-2 embrioni. Gli eventuali embrioni soprannumerari vengono crioconservati per una futura gravidanza.

L'ICSI (Iniezione Intracitoplasmatica dello Spermatozoo)
L’ICSI, o "microiniezione intracitoplasmatica dello spermatozoo", è un'altra tecnica di fecondazione in vitro che prevede l'iniezione di un singolo spermatozoo direttamente nell’ovulo, grazie a una micropipetta. Questa metodica è riservata ai casi in cui si valuta che, con la semplice inseminazione dell’ovocita, possano esserci problemi nell’ottenere la fecondazione, o in presenza di seri deficit spermatici. L'ICSI è considerata una metodica di PMA di III livello, specialmente quando è necessario l’utilizzo di spermatozoi prelevati chirurgicamente dal testicolo (come nelle tecniche TESA, TESE, PESA, MESA).
La IMSI (Intracytoplasmic Morphologically Selected Sperm Injection) è un tipo particolare di ICSI, che prevede la selezione degli spermatozoi con una tecnica ad alto ingrandimento (metodica Msome) per individuare i gameti morfologicamente migliori, aumentando così le percentuali di successo della fecondazione. Vi si ricorre dopo vari fallimenti delle tecniche precedenti.
Nei casi di ICSI, dopo la fecondazione in vitro, l’embrione viene lasciato in coltura per 2-5 giorni per poi essere impiantato nell’utero della paziente. Anche in questo caso, gli embrioni non impiantati possono essere crioconservati per future gravidanze, così come gli ovociti e gli spermatozoi prelevati, onde evitare di ripetere l'intera procedura.
TECNICHE DI FECONDAZIONE IN VITRO - FIVET E ICSI
Inseminazione Omologa ed Eterologa: Una Distinzione Fondamentale
È importante distinguere tra diverse tipologie di inseminazione:
- Inseminazione Omologa: Quando le cellule riproduttive (ovulo o spermatozoo) appartengono a entrambi gli individui della coppia. Nel nostro paese, l’inseminazione assistita di tipo omologo è una pratica sicura, autorizzata dalla Legge Italiana, e a cui molte coppie ricorrono da anni.
- Inseminazione Eterologa: Se una delle due cellule appartiene a una persona esterna alla coppia, che viene chiamata "donatore". Fino a qualche anno fa, le tecniche di fecondazione eterologa erano assolutamente vietate in Italia. Tuttavia, la Legge 40/2004, con le sue successive modifiche, ha reso possibile la fecondazione eterologa, introducendo anche la selezione degli embrioni prima dell’impianto in caso di malattie ereditarie di cui uno dei genitori sia portatore (diagnosi genetica preimpianto). Rimane invece vietata la procedura del cosiddetto "utero in affitto".
Il Percorso della PMA: Dalla Prima Visita alla Procedura
Prima di avviare qualsiasi procedura di PMA, è fondamentale un attento monitoraggio del ciclo femminile e della maturazione del follicolo.
La Prima Visita e gli Accertamenti
Nel corso della prima visita, viene effettuata una dettagliata anamnesi della coppia attraverso il controllo degli esami già effettuati e delle eventuali terapie o procedure eseguite in precedenza. Sulla base di questi dati e valutata la necessità di accedere a un percorso di PMA, si discutono con la coppia i passaggi necessari, le implicazioni etiche e gli obblighi di legge. Viene anche illustrata l'indicazione che ha condotto alla necessità di una terapia di procreazione assistita.
Dopo la prima visita, la coppia esegue gli accertamenti richiesti al fine di stabilire la metodica di PMA più opportuna e ottimizzare le probabilità di un esito positivo. Alcune indagini sono richieste dalla normativa nazionale a tutela della coppia e del nascituro, come indicato dal Ministero della Sanità e dalle Linee Guida della legge 40/2004.
Incontri Successivi e Definizione del Percorso
Durante il secondo incontro e/o quelli successivi, lo specialista controlla gli accertamenti richiesti, si discute la necessità di accedere a una procedura di PMA e si stimano le probabilità di raggiungere la gravidanza (prognosi). Talvolta vengono richiesti accertamenti aggiuntivi, per conoscere meglio le condizioni anatomiche del canale cervicale e della cavità uterina, al fine di ottimizzare il trasferimento dei gameti fecondati. Una volta terminati gli accertamenti, si stabiliscono le modalità e i tempi della procedura.
I Costi e le Aspettative
I costi di un’inseminazione artificiale variano a seconda della struttura e della necessità o meno di eseguire un’induzione dell’ovulazione attraverso farmaci. Dati aggiornati al 2018 indicavano tariffe di base di circa 700 euro per una procedura di inseminazione presso centri privati. A tale cifra vanno aggiunti i costi relativi alle ecografie e alle visite di controllo.
È importante sottolineare che la probabilità di gravidanza per ciclo di inseminazione artificiale non è molto alta, raramente superando il 15% con il liquido seminale del partner. Per le tecniche di fecondazione in vitro (FIVET e ICSI), le percentuali di successo possono variare in base a numerosi fattori, tra cui l'età della donna e la causa dell'infertilità.
Il 90% dei pazienti che si sottopone a un trattamento di inseminazione artificiale, secondo alcune stime, raggiunge la gravidanza, sebbene questo dato possa variare significativamente a seconda della tecnica utilizzata e delle specifiche condizioni della coppia.
Tecniche Chirurgiche per il Recupero Spermatico
Le tecniche TESA (Testicular Sperm Aspiration), TESE (Testicular Sperm Extraction), MICROTESE, PESA (Percutaneous Epididymal Sperm Aspiration) e MESA (Microsurgical Epididymal Sperm Aspiration) sono metodiche di III livello finalizzate al recupero degli spermatozoi in casi di azoospermia (assenza di spermatozoi nell'eiaculato) o difficoltà di eiaculazione, ovvero in tutte quelle situazioni in cui non è possibile recuperare un campione spermatico in modo tradizionale. Il materiale spermatico ottenuto tramite queste procedure chirurgiche viene poi utilizzato per tecniche di ICSI o IMSI. La TESA consiste nell'aspirazione di tubuli seminiferi con un ago sottile, mentre la TESE nell'estrazione chirurgica di tessuto testicolare. Queste procedure chirurgiche, pur essendo minimamente invasive, sono considerate a basso rischio chirurgico, con complicanze gravi molto rare.
Altre Procedure di PMA Meno Comuni
Esistono anche altre procedure di PMA meno utilizzate, tra cui:
- GIFT (Gamete Intrafallopian Transfer): ovuli e spermatozoi vengono rilasciati nelle tube di Falloppio mediante chirurgia laparoscopica.
- ZIFT (Zygote Intrafallopian Transfer): una combinazione tra GIFT e FIVET, con trasferimento dello zigote nelle tube.
- PROST (Pronuclear Stage Transfer): simile alla ZIFT, ma con il trasferimento dell'embrione al primissimo stadio pronucleare, ovvero prima della divisione cellulare.
È importante ricordare che l'Ospedale Santa Maria di Bari, ad esempio, da oltre 25 anni sostiene le coppie nel desiderio di avere un figlio, offrendo servizi creati intorno alle loro esigenze e assicurando personale altamente specializzato, tecnologie innovative e ambienti confortevoli. Tutti gli esami necessari vengono effettuati all'interno della struttura.
La Procreazione Medicalmente Assistita rappresenta un campo in continua evoluzione, offrendo speranza e concrete possibilità a molte coppie che desiderano realizzare il sogno di una famiglia.
tags: #rivolte #per #la #fecondazione #artificiali