Il percorso verso la genitorialità, specialmente attraverso tecniche di fecondazione assistita, è spesso complesso e ricco di sfide. Nonostante i notevoli progressi compiuti nel campo della medicina della riproduzione, la scienza deve compiere ulteriori studi per comprendere meglio le cause del fallimento dell'impianto embrionale e della mancata gravidanza. Oggi, mediante tecniche di FIVET (fecondazione in vitro) e ICSI (iniezione intracitoplasmatica dello spermatozoo), il tasso medio di gravidanza per transfer di embrioni supera il 30 per cento. Tuttavia, questa statistica rivela che, per ogni coppia che ottiene una gravidanza, ce ne sono almeno due che non hanno un esito positivo in seguito al trattamento. Questo scenario sottolinea la complessità del processo riproduttivo e la necessità di analizzare ogni fattore coinvolto.
Innanzitutto, è necessario ricordare che il transfer embrionale e il periodo che ne segue rappresentano un momento particolarmente delicato, il primo legame tra la madre e il suo futuro bambino. È fondamentale che sia l'embrione sia l'endometrio presentino "qualità" tali da rendere possibile lo sviluppo fino allo stadio di blastocisti e il successivo impianto nell'utero materno. Il mancato attecchimento embrionale può dipendere da diversi fattori, tra cui problemi femminili, maschili o dell'embrione stesso. Le tecniche di procreazione medicalmente assistita, purtroppo, ottengono, anche nei centri di PMA migliori, dei risultati positivi che si attestano intorno al 30-50%, a seconda dell'età e di molti altri fattori. Per capire le ragioni di questi risultati, dovremmo idealmente poter trasferire lo stesso embrione su più uteri diversi, un approccio chiaramente impraticabile. Quindi, la valutazione si basa sempre su termini di probabilità. Allo stato attuale delle nostre conoscenze, si stima che il 70% delle cause di mancato attecchimento siano di origine embrionale, mentre il restante 30% sia di causa uterina.
Fattori Femminili Determinanti per l'Impianto
Uno degli elementi più riconosciuti e affermati che influenza il fallimento dell'impianto è l'età della donna. È un dato di fatto che, nelle donne più giovani, le percentuali di successo siano più elevate rispetto a quelle con più anni alle spalle. Per esempio, nelle tecniche di procreazione assistita, il tasso di gravidanza supera il 30 per cento per transfer verso i 25 anni; questo valore cala drasticamente intorno ai 35 anni per abbassarsi ulteriormente con tassi di successo che non arrivano al 15 per cento dopo i 40 anni.
Nella donna si parla purtroppo di "orologio biologico", indicando l'invecchiamento dell'apparato riproduttivo. Il tempo, infatti, gioca un ruolo negativo, determinando un danno a carico del DNA ovocitario, ovvero un cambiamento irreversibile nella capacità biologica di produrre ovociti di "buona qualità". Di conseguenza, il rischio è quello di sviluppare embrioni con anomalie genetiche tali da bloccarne lo sviluppo all'inizio dell'impianto o nelle prime settimane di gravidanza. Probabilmente, buona parte dei fallimenti è dovuta a una cattiva qualità degli ovociti, che sappiamo essere correlata soprattutto con l'età materna. Anche una stimolazione ormonale ben modulata che, come nella maggior parte delle volte si fa nei centri specializzati, e che unisca sia gonadotropine ricombinanti che di origine urinaria, permette probabilmente di avere ovociti della migliore qualità possibile.
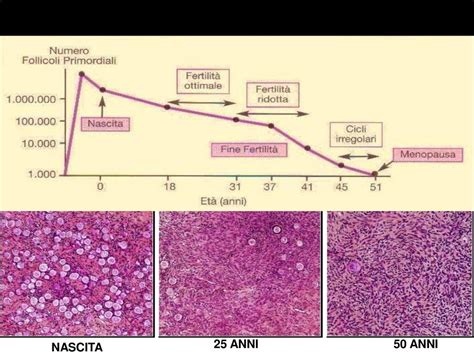
Il Ruolo delle Condizioni Uterine e Patologie Sistemiche
Le alterazioni a carico dell'utero rappresentano il 10 per cento dei motivi di insuccesso. Queste possono essere alterazioni congenite (malformazioni) oppure acquisite, come fibromi, polipi o aderenze intrauterine, che possono interferire con l'annidamento dell'embrione. La presenza di fibromi uterini nella cavità uterina, adenomiosi o polipi, quindi, può ostacolare l'impianto embrionale.
Anche l'endometrite, un'infiammazione dell'endometrio - il tessuto che riveste l'interno dell'utero e che permette all'embrione di attecchire e svilupparsi - può rappresentare un ostacolo ad una futura gravidanza. L'endometriosi, invece, è una patologia cronica causata dalla diffusione di tessuto endometriale in altri organi, e determina un'infiammazione peri-uterina che crea un ambiente sfavorevole all'impianto degli embrioni.
Altre cause sono rappresentate da patologie generali come malattie epatiche, renali, ipertensione arteriosa, diabete e obesità. Queste condizioni sistemiche possono avere un impatto significativo sulla capacità riproduttiva.
Lo studio della cavità uterina può essere un'indagine opportuna da effettuare. Le linee guida non consigliano l'esecuzione routinaria di un'isteroscopia o di una sonoisterosalpingografia prima di una fecondazione in vitro, ma tali esami sono spesso consigliati prima di una fecondazione eterologa e spessissimo anche nei casi di mancati impianti di embrioni di ottima qualità. Questo studio dell'endometrio ha lo scopo di individuare la presenza o meno di un'endometrite, ovvero un'infiammazione dell'endometrio, la mucosa dove si impianterà l'embrione. La presenza di un'endometrite può essere accertata con un'isteroscopia, un esame visivo che permette di osservare alterazioni quali arrossamenti o micropolipi, e studiando l'ambiente uterino per individuare la presenza di batteri patogeni ed eventualmente eliminarli. Fino a qualche anno fa si riteneva che l'utero fosse sterile, ma questa convinzione era dovuta al fatto che presenta una concentrazione molto bassa di batteri, che non si riusciva a far crescere in coltura. Oggi, tuttavia, esistono tecniche che permettono di individuare direttamente la presenza di DNA batterico, anche se i batteri sono così pochi da non poter essere coltivati. In questo modo si è riusciti a individuare molte specie batteriche presenti a livello dell'utero normale. Un'alterazione di questo ambiente è probabilmente, anche se non con certezza, una causa di mancato impianto degli embrioni. Molti studi attuali sembrano dimostrare che rinforzare la flora batterica normale uterina potrebbe aiutare l'impianto degli embrioni in un ambiente normale.
Squilibri Ormonali e Cause Immunologiche
Il ruolo delle malattie endocrine sulla riduzione dei tassi di impianto è accertato. È stato dimostrato che il deficit di progesterone nella fase post-ovulatoria, così come il deficit o l'eccesso di ormoni tiroidei o di prolattina, possono essere responsabili del mancato impianto o di aborti ripetuti. Anche la sindrome dell'ovaio policistico può essere responsabile dei fallimenti o degli aborti per uno squilibrio dei valori di glicemia e insulina nel sangue.
Frequenti sono le cause immunologiche, ovvero situazioni dove il sistema immunitario della donna interferisce con l'impianto o con il regolare sviluppo del feto, riconoscendolo come "corpo estraneo". La gravidanza dipende infatti da una complessa interazione di sofisticati meccanismi immunologici messi a punto dall'organismo per trasformare l'utero in un organo in grado di accettare dapprima l'embrione e successivamente nutrirlo e crescerlo fino al parto. Spesso questo meccanismo può essere alterato, e a seconda di come e quando questo avviene, la donna può andare incontro a fallimenti nel concepire dopo una terapia di procreazione assistita o ad aborti ricorrenti.
L'Impatto delle Anomalie Genetiche
Non rare sono le cause genetiche, alterazioni nel DNA della coppia, responsabili del 3-5 per cento degli insuccessi per mancato impianto dell'embrione o per successivi aborti spontanei. Fanno parte di tali cause anche le anomalie ereditarie materne di alcuni fattori della coagulazione. Ne deriva la predisposizione genetica ad un'eccessiva coagulazione del sangue con conseguente difetto di vascolarizzazione, responsabile di aborti per inadeguata ossigenazione dei tessuti.
Si parla, inoltre, di incompatibilità genetica di coppia quando entrambi i soggetti presentano una mutazione a carico del gene HLA-G. Questa mutazione induce la produzione nell'embrione di una proteina denominata "human leukocyte antigen G" che regola i processi di immunoregolazione materno-fetale. L'assenza o la scarsa produzione di questa proteina può determinare il mancato impianto dell'embrione o aborti spontanei ripetuti. Un rischio è quello di sviluppare embrioni con anomalie genetiche tali da bloccarne lo sviluppo all'inizio dell'impianto o nelle prime settimane di gravidanza. Fortunatamente, oggi, grazie alla PGT (Test Genetico Preimpianto), è possibile selezionare gli embrioni sani, aumentando così le probabilità di successo.
8 segni che siete incompatibili
Il Contributo Maschile: Qualità dello Sperma e Impianto Embrionale
Quando si parla di fallimento di un impianto, anche l'uomo può avere un ruolo importante. È stato dimostrato che un'alta percentuale di spermatozoi con anomalie morfologiche è associata ad un basso tasso di riuscita delle fecondazioni in vitro, di impianto e quindi di gravidanza. È noto che la cromatina nemaspermica e l'integrità del DNA sono essenziali per la fecondazione e il normale sviluppo embrionale.
Un altro parametro fondamentale, su cui è bene soffermarsi, è l'integrità del DNA dello spermatozoo: elevati livelli di frammentazione sono stati posti in relazione a condizioni di infertilità maschile e ad una maggiore incidenza di aborti precoci anche dopo tecniche di fecondazione in vitro. Ciò sarebbe dovuto al fatto che queste alterazioni del DNA spermatico porterebbero alla formazione di embrioni con minore vitalità e quindi non in grado di svilupparsi opportunamente una volta impiantati.
Secondo alcuni studi condotti, i danni al DNA degli spermatozoi influiscono negativamente sulla qualità dello sviluppo dell'embrione a partire precocemente dal secondo giorno di sviluppo, determinando la riduzione della capacità di impianto dell'embrione stesso e riducendo le probabilità di gravidanza. Ad esempio, uno studio condotto su tre gruppi di pazienti candidati a tecniche di PMA di II livello, con un basso, intermedio e alto grado di frammentazione del DNA, ha osservato la qualità dello sviluppo embrionario dopo fecondazione. Dai risultati è emerso che il gruppo con un elevato grado di frammentazione aveva una percentuale maggiore di embrioni di scarsa qualità, mentre il gruppo con basso grado di frammentazione aveva una percentuale maggiore di embrioni di buona qualità. Anche l'impianto è risultato essere inferiore per il gruppo con alto danno al DNA rispetto a quelli con basso e intermedio grado di frammentazione. L'influenza del danno cromatinico dello spermatozoo non influisce sul tasso di fecondazione, ma sulle successive fasi di sviluppo embrionario.
Sebbene sia noto che l'oocita sia in grado di riparare i danni al DNA degli spermatozoi, alcuni danni specifici del DNA spermatico potrebbero non essere riparabili, oppure, se tali danni sono eccessivi, potrebbero non essere riparati completamente. La fecondazione con spermatozoi che contengono frammentazione del DNA può condurre ad un basso sviluppo embrionale, un decremento nell'impianto, difetti fetali e una riduzione in termini di gravidanze portate a termine.
Anche lo spermatozoo, quindi, gioca una buona parte del risultato. Una selezione accurata degli spermatozoi, come per esempio mediante la tecnica MACS, permette probabilmente di ottenere spermatozoi migliori, spermatozoi cioè nei quali non sia già cominciata la frammentazione del DNA. Questo dovrebbe permettere di ottenere un embrione migliore e, quindi, di avere il miglior endometrio possibile.
Lo Spermiogramma Dettagliato: Una Guida all'Analisi del Seme
L'analisi della qualità dello sperma, nota come spermiogramma o analisi del liquido seminale, è il test principale per identificare potenziali problemi di fertilità maschile e un esame essenziale nello studio dell'infertilità. Fornisce informazioni preziose sulla qualità dello sperma e sulla salute riproduttiva dell'uomo. La necessità di delimitare sempre più le caratteristiche seminali, sia del maschio fertile che infertile, ha portato alla pubblicazione delle successive edizioni del "Manuale per l'esame e il trattamento del seme umano", pubblicato dall'Organizzazione Mondiale della Sanità (OMS), con la quinta edizione del 2010 ancora in vigore e gli standard del 2021 che definiscono gli intervalli di normalità per queste analisi.
Lo spermiogramma è un esame diagnostico volto a valutare la qualità dello sperma. L'analisi comprende sia aspetti macroscopici, come il volume, la viscosità e il pH dello sperma, sia aspetti microscopici, come il numero, la mobilità e la morfologia degli spermatozoi.

Analisi Macroscopica
Una volta ottenuto il campione di sperma, si procede alla sua valutazione:
- Volume: Espresso in millilitri, un volume normale di sperma è considerato pari o superiore a 1,4 ml (OMS 2021). Il volume normale di un eiaculato, dopo 3-5 giorni di astinenza sessuale, è compreso tra 1,5 e 6 ml (OMS 2010). Un volume più basso è chiamato Ipospermia, mentre un volume più alto è chiamato Iperspermia.
- Liquefazione: Lo sperma dovrebbe liquefarsi, cioè diventare più liquido, dopo un certo periodo di tempo dall'eiaculazione. Dopo 20 minuti a temperatura ambiente, il campione dovrebbe liquefarsi, consentendo l'esame al microscopio. Dopo l'eiaculazione, lo sperma presenta uno stato coagulato e ha bisogno di liquefare per procedere con il suo studio. Un campione di sperma si liquefa completamente in circa 15-20 minuti a temperatura ambiente.
- Viscosità: Lo sperma è leggermente viscoso dopo l'eiaculazione, quindi per valutare questo parametro si analizza la formazione di filamenti. La viscosità viene valutata in base alla presenza di filamenti quando vengono toccati con una pipetta sterile; se questi filamenti sono inferiori a 2 cm, sono considerati normali. Un aumento della viscosità anomalo può indicare che una delle secrezioni che compongono lo sperma è interessata. I metodi per diminuirla sono gli stessi della liquefazione.
- Colore: Il colore dello sperma deve essere grigio-biancastro. Il colore usuale dello sperma è bianco opalescente, leggermente giallastro. Se ha un aspetto diverso, può indicare che c'è un'infezione, un'infiammazione o un'alterazione in qualche parte del sistema riproduttivo maschile.
- pH: Il pH dello sperma è determinato anche dalle vescicole che forniscono diversi composti al plasma seminale. Gli intervalli considerati normali per il pH seminale sono compresi tra 7,2 e 8,0. Il valore deve essere superiore a 7,1 (OMS 2010). Valori più bassi degli stessi e una bassa concentrazione di spermatozoi potrebbero indicare una disgenesia dei vasi efferenti, cioè un'ostruzione dei dotti eiaculatori.
Analisi Microscopica
Nella valutazione microscopica dello sperma, i parametri più importanti includono:
- Concentrazione spermatica: È il numero di spermatozoi presenti in un campione. Si analizza in due modi: concentrazione per millilitro o spermatozoi totali nell'eiaculato. La concentrazione per millilitro è considerata normale a partire da 16 milioni/ml (OMS 2021), mentre nell'eiaculato è considerata normale a partire da 39 milioni di spermatozoi (OMS 2021). Il valore normale è di 15 milioni di spermatozoi per ogni millilitro di volume di eiaculato o 39 milioni per l'intero campione (OMS 2010). Una concentrazione inferiore a 15 milioni/ml può indicare oligozoospermia, una condizione che riduce le possibilità di fecondare l'ovulo.
- Motilità degli spermatozoi: La motilità degli spermatozoi viene analizzata per valutare la capacità degli spermatozoi di muoversi. Si distinguono due categorie: la motilità totale, con uno standard minimo del 40% (compreso qualsiasi movimento), e la motilità progressiva, con un minimo del 30% (spermatozoi che avanzano) (OMS 2021). Circa il 40% degli spermatozoi deve muoversi correttamente per attraversare il tratto riproduttivo femminile fino alle tube di Falloppio e raggiungere l'ovulo. Viene valutata la percentuale di spermatozoi mobili e progressivi (mobili che si muovono).
- Vitalità: È una tecnica che permette di sapere se gli spermatozoi sono vivi o morti. Consiste in una colorazione, utile soprattutto in quei seminogrammi in cui la motilità è molto bassa. Per essere considerata una vitalità normale, almeno il 54% degli spermatozoi deve essere vivo (OMS 2021). La percentuale di spermatozoi vivi deve superare il 58% (OMS 2010).
- Morfologia: Consiste nell'analizzare se le parti di cui è composto uno spermatozoo (testa, collo e coda) sono correttamente formate. Un campione di sperma è considerato normale quando più del 4% degli spermatozoi ha una struttura normale (OMS 2021). In uno spermiogramma normale ci dovrebbero essere il 4% o più di spermatozoi normali (OMS 2010). Se è inferiore a questo valore si chiama Teratozoospermia. Gli spermatozoi sani presentano teste ovali, un collo robusto e una coda mobile.
- Presenza di leucociti o cellule epiteliali: A volte, nei campioni di sperma possono comparire cellule diverse dagli spermatozoi, come cellule epiteliali o leucociti. Questi casi devono essere analizzati, soprattutto quando la quantità di leucociti è superiore a 1 milione di cellule/ml, poiché ciò può indicare un'infezione. Questo riflette il numero di spermatozoi uniti ad altre cellule o particelle.
- Conta Degli Spermatozoi Mobili (CDSM): L'analisi REM del semenogramma si concentra sull'isolamento degli spermatozoi in base alla loro motilità. Questa procedura utilizza il campione di sperma, che viene trattato con il processo di capacitazione seminale, che permette di isolare gli spermatozoi con la migliore motilità. Le tecniche che consentono la capacitazione seminale sono il metodo swim-up e i gradienti di densità. Sulla base di questi standard e dei risultati ottenuti dallo spermiogramma, è possibile determinare la presenza di anomalie nello sperma che potrebbero influenzare la fertilità maschile e, quindi, le possibilità di concepire.
Per garantire risultati affidabili dello spermiogramma, è essenziale seguire attentamente alcune istruzioni prima del prelievo: mantenere un periodo di astinenza sessuale compreso tra i 2 e i 4 giorni (un periodo inferiore a 2 e non superiore a 4 giorni è consigliabile). Utilizzare un contenitore sterile acquistato in farmacia o fornito dalla clinica per raccogliere il campione. Il campione deve essere ottenuto tramite masturbazione, escludendo metodi come il coito interrotto o l'uso di preservativi commerciali, poiché contengono spermicidi. È fondamentale assicurare l'igiene durante il prelievo, compreso il lavaggio delle mani, e raccogliere l'intero campione; se una parte del campione viene persa, il campione non sarà considerato valido ai fini diagnostici. Se il campione viene raccolto in un luogo diverso dalla clinica, deve essere consegnato al laboratorio entro 1 ora, poiché il tempo e le condizioni di trasporto alla clinica possono influire sulla qualità dello sperma. Inoltre, è importante segnalare eventuali farmaci assunti o malattie febbrili recenti. I risultati di uno spermiogramma di base sono solitamente disponibili il giorno stesso della consegna del campione, mentre alcune tecniche, come la REM, la vitalità o la morfologia, richiedono più tempo e la consegna di questi risultati può essere ritardata di due o tre giorni.
Fattori Modificabili e Stili di Vita: Ottimizzare la Qualità del Seme
Sono molti i fattori che possono influenzare la qualità dello sperma. Alcuni sono inevitabili, ma altri sono modificabili e permettono di migliorare i parametri spermatici. È fondamentale assumere comportamenti e stili di vita che possano influenzare positivamente l'esito di un impianto o di una gravidanza. I fattori esterni sono, in parte, responsabili del deterioramento della qualità dello sperma. È quindi fondamentale conoscere gli elementi che possono influire sulla motilità, sulla morfologia o sulla quantità degli spermatozoi.
- Età: Sebbene gli uomini possano produrre spermatozoi per tutta la vita, la qualità dello sperma tende a diminuire con l'età. La concentrazione, la motilità e la morfologia degli spermatozoi possono deteriorarsi, influenzando negativamente le possibilità di concepimento.
- Temperatura testicolare elevata: Per una corretta produzione di spermatozoi, i testicoli devono essere mantenuti a una temperatura inferiore rispetto al resto del corpo.
- Abitudini sessuali: Sia la mancanza di eiaculazioni frequenti sia una vita sessuale molto attiva possono influire sulla qualità dello sperma.
- Stress: È stato osservato che lo stress cronico può influire negativamente sulla concentrazione, sulla motilità e sulla morfologia degli spermatozoi.
- Uso di farmaci: Alcuni farmaci possono influire sulla qualità dello sperma. Ad esempio, gli steroidi anabolizzanti, utilizzati da alcuni atleti per migliorare le prestazioni fisiche, possono ridurre significativamente la qualità dello sperma alterando i livelli ormonali.
Per migliorare la qualità dello sperma, è possibile implementare alcune strategie: mantenere un'attività fisica regolare, poiché l'esercizio fisico moderato aiuta a controllare il peso e a mantenere l'equilibrio ormonale. L'uso di integratori specifici, contenenti vitamine e antiossidanti, è studiato per migliorare la qualità dello sperma.
A causa della naturale variabilità della qualità dello sperma, gli specialisti raccomandano di ripetere lo spermiogramma almeno due volte, con un intervallo di tre-sei mesi, prima di formulare una diagnosi definitiva. Questo perché la produzione di spermatozoi, un processo noto come spermatogenesi, avviene nei testicoli e può richiedere circa 64-72 giorni per essere completata.

Oltre lo Spermiogramma Standard: L'Importanza della
tags: #qualita #spermiogramma #e #attecchimento #embrionale