La transizione verso la menopausa segna un cambiamento biologico profondo che può influenzare in modo significativo la qualità della vita di una donna. Spesso, sintomi come la secchezza vaginale, il dolore durante i rapporti (dispareunia), le infezioni urinarie ricorrenti e l'incontinenza urinaria vengono vissuti come eventi isolati o come un ineluttabile destino legato all'invecchiamento. Tuttavia, comprendere che questi segnali sono spesso "fotogrammi" di un unico processo - la carenza di ormoni sessuali - è il primo passo fondamentale per affrontare il problema con consapevolezza e strategie terapeutiche efficaci.
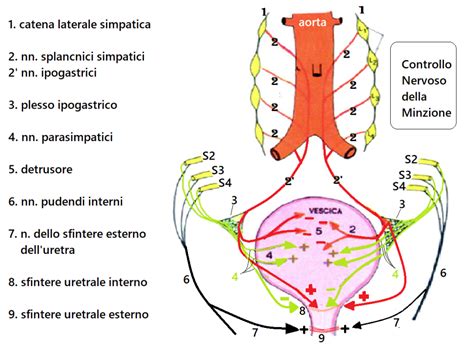
Il quadro clinico: Dalla menopausa alla sindrome genitourinaria
Fino a non molti anni fa, la letteratura medica parlava genericamente di "atrofia vulvo-vaginale" per descrivere l'invecchiamento dei tessuti genitali dopo la menopausa. Dal 2014, la comunità scientifica ha adottato una definizione più ampia e precisa: Sindrome Genitourinaria della Menopausa (GSM). Questo termine comprende non solo i cambiamenti a livello vaginale, ma anche quelli urinari e sessuali, riconoscendo che tutti questi organi e tessuti sono strettamente interconnessi e dipendenti dagli ormoni sessuali.
La GSM non deve essere considerata una patologia grave, ma è una condizione che condiziona pesantemente la quotidianità e la vita relazionale. Quando le ovaie, e in parte le ghiandole surrenali, riducono la produzione di ormoni, il corpo invia segnali chiari. Ignorare questi segnali, limitandosi a trattamenti puramente sintomatici come i lubrificanti, significa perdere l'occasione di curare la causa sottostante, esponendosi al rischio di un peggioramento progressivo che può coinvolgere anche la salute cardiovascolare, ossea e cognitiva.
Il ruolo degli ormoni: I protagonisti della salute femminile
Per comprendere perché il corpo soffre dopo la menopausa, è necessario analizzare la funzione specifica degli ormoni che vengono progressivamente a mancare:
- Estrogeni: Sono essenziali per mantenere la mucosa vaginale soffice, idratata, elastica e rosea. Promuovono la vascolarizzazione e favoriscono la proliferazione dei lattobacilli, i microrganismi che garantiscono l'acidità vaginale (pH intorno a 4) necessaria a prevenire le infezioni. Agiscono inoltre sulla mucosa dell'uretra, migliorando la continenza e riducendo la vulnerabilità alle cistiti.
- Testosterone: Spesso dimenticato, è l'ormone di cui le donne possiedono una quantità ematica superiore rispetto agli estrogeni in età fertile. È cruciale per la salute vulvare, poiché nutre i tessuti, protegge le ghiandole sebacee e supporta i corpi cavernosi del clitoride. Inoltre, gioca un ruolo chiave nel muscolo elevatore dell'ano, fondamentale per il supporto pelvico.
- DHEA (Deidroepiandrosterone): Conosciuto come l'"ormone della giovinezza", è il progenitore di tutti gli altri ormoni sessuali. La sua drastica riduzione contribuisce all'invecchiamento dei tessuti, all'assottigliamento cutaneo e alla perdita di tono muscolare.
Opzioni terapeutiche: Oltre il lubrificante
Le terapie per la GSM si dividono in approcci sistemici (orali o transdermici) e approcci locali. Questi ultimi sono spesso preferiti quando la sintomatologia è circoscritta all'area genitale o quando la paziente desidera un intervento mirato, sicuro e privo di effetti collaterali sistemici.
Le terapie ormonali locali
Le preparazioni a base di ormoni locali sono oggi estremamente sicure e personalizzabili:
- Estriolo: Disponibile in creme o ovuli, è usato da decenni con ottimi profili di sicurezza.
- Estradiolo: Più potente, formulato in piccole capsule vaginali che ne garantiscono il minimo dosaggio efficace senza secrezioni fastidiose.
- Testosterone: Preparato da farmacisti certificati, è fondamentale per la ricostruzione dei tessuti vulvari e vescicali, agendo come potente antinfiammatorio naturale.
- Prasterone (DHEA sintetico): Approvato dalle principali autorità sanitarie internazionali (FDA, EMA, AIFA), agisce tramite "intracrinologia". Una volta inserito, viene attivato localmente nelle cellule, rinnovando le strutture di collagene ed elastina, per poi essere inattivato, evitando così il passaggio di ormoni attivi nel circolo sanguigno.
Approcci naturali e integratori a supporto
Per le donne che preferiscono o necessitano di approcci non ormonali, esistono diverse soluzioni che possono migliorare il comfort intimo. Tuttavia, è bene ricordare che questi prodotti agiscono prevalentemente come idratanti e protettivi, senza intervenire sulla struttura cellulare come farebbe una terapia ormonale.
- Acido Ialuronico: Presente in ovuli e gel, è eccellente per aumentare l'idratazione delle mucose, preservando l'elasticità dei tessuti.
- Vitamina E: Nota per le sue proprietà antiossidanti, la sua applicazione locale è spesso suggerita per contrastare l'atrofia vaginale in modo delicato.
- Omega-7 e oli vegetali: Prodotti derivati, ad esempio, dall'olivello spinoso, sono ricchi di acidi grassi che supportano la salute delle membrane mucose.
- Fitoestrogeni: Utilizzati in diverse formulazioni di ovuli, offrono un'azione emolliente e protettiva, adatta a chi cerca un approccio naturale per l'igiene intima quotidiana durante la menopausa.
Considerazioni su stile di vita e prevenzione
La prevenzione e la gestione della GSM non possono prescindere da uno stile di vita sano. La carenza ormonale, unita all'età, favorisce un'infiammazione di basso grado, una sorta di "incendio biochimico" che colpisce i tessuti. Mantenere una dieta ricca di nutrienti, praticare esercizio fisico per preservare il tono muscolare pelvico e, soprattutto, non rassegnarsi a vivere con dolore o fastidio, sono passi cruciali.
È fondamentale sottolineare che il trattamento della GSM deve essere sempre personalizzato e monitorato dallo specialista. Non esiste una "cura universale", ma esiste un percorso di salute che può permettere a ogni donna di vivere questa fase della vita in modo attivo e sereno. Il confronto con il ginecologo deve essere franco e orientato alla ricerca della soluzione che meglio risponda ai bisogni specifici di salute e benessere intimo, evitando il fai-da-te e valorizzando la medicina personalizzata.
Quali sono i SINTOMI della MENOPAUSA
La medicina moderna offre strumenti eccellenti per trasformare un "finale amaro" in uno "luminoso". Non c'è motivo di accettare il grigio quando si può intervenire per recuperare la salute dei tessuti e, con essa, la fiducia in se stesse e la pienezza della propria vita di coppia.
tags: #ovuli #lubrificanti #per #menopausa