La nascita di un bambino rappresenta un evento complesso e straordinario, che culmina non solo con l'arrivo del neonato, ma anche con l'espulsione di un organo fondamentale per la vita intrauterina: la placenta. Questo processo, noto come secondamento, è di vitale importanza sia dopo un parto fisiologico che, con particolari attenzioni, in seguito a un taglio cesareo. La gestione e il controllo della placenta, infatti, offrono informazioni essenziali non solo sulla salute immediata della donna e del neonato, ma anche sul benessere del bambino durante la sua permanenza nell'utero materno. Comprendere le dinamiche di questo organo e le possibili complicazioni, in particolare quelle legate al parto cesareo, è fondamentale per garantire la sicurezza e la salute di madre e figlio.
La Placenta: Un Organo Vitale e il Suo Controllo Post-Parto
La placenta è un organo temporaneo, ma estremamente complesso e vitale, che si sviluppa all'interno dell'utero materno durante la gravidanza, collegando il feto alla parete uterina della madre. Ha tantissimi compiti essenziali per lo sviluppo fetale. In particolare, attraverso il cordone ombelicale, fornisce ossigeno e sostanze nutritive al feto, grazie al continuo apporto di sangue materno ossigenato. Nel contempo, depura il sangue fetale dalle tossine e dalle sostanze di scarto, agendo come un filtro altamente efficiente. Inoltre, la placenta produce gli ormoni che supportano il buon andamento della gravidanza, mantenendo un ambiente uterino ottimale per la crescita del bambino.
Dopo la nascita del bambino, la placenta viene autonomamente espulsa dalla donna attraverso poche e non dolorose spinte, oppure viene staccata manualmente durante il taglio cesareo. Questo momento, che conclude la fase del secondamento, è cruciale e richiede un'attenta osservazione. Il controllo della placenta dopo un parto, sia esso fisiologico o cesareo, è di responsabilità dell’ostetrica ed è un momento di fondamentale importanza. Valutando le caratteristiche peculiari della placenta in maniera completa ed esaustiva, si possono determinare importanti informazioni sia sulla salute della donna dopo il parto, ma anche sulla salute del neonato non solo dopo la nascita, ma anche durante la vita intrauterina.
L'ostetrica, dopo averla presa a piene mani, deve eseguire un esame macroscopico, cioè semplicemente ad occhio nudo, circa l’integrità e le caratteristiche peculiari della placenta e degli annessi, ovvero il cordone ombelicale e le membrane. In particolare, deve controllare la morfologia placentare, ovvero la forma, il diametro e lo spessore della placenta sulla faccia fetale, che è la parte dell’organo rivolta verso il feto in utero. Inoltre, si controlla il colore, tipicamente madreperlaceo, la consistenza e che non abbia un odore sgradevole, elementi che possono indicare eventuali anomalie o infezioni.
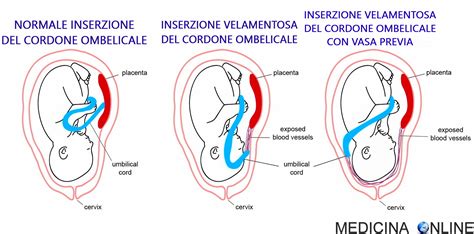
Per quanto riguarda il cordone ombelicale, si valuta la dimensione, che è di circa 2 cm di diametro per 50 cm di lunghezza in condizioni normali. Si esamina attentamente la sede di inserzione sulla placenta e non sulle membrane, un dettaglio importante per la funzionalità placentare. Si verifica anche la consistenza del cordone, la presenza di 3 vasi sanguigni (tipicamente 2 arterie e una vena) e l’eventuale presenza di nodi, che potrebbero aver compromesso il flusso sanguigno al feto. Infine, le membrane amniocoriali devono essere ricomposte per valutarne la completezza, appoggiando la faccia materna su un piano e inserendo la mano aperta, spostandola verso l'alto, per individuare meglio il punto di rottura e assicurarsi che non siano rimasti frammenti all'interno dell'utero. Questo scrupoloso controllo è fondamentale per prevenire complicanze post-partum.
Il Parto Cesareo: Un Intervento Chirurgico e le Sue Implicazioni
Il parto cesareo è un intervento chirurgico che permette la nascita del bambino attraverso un’incisione dell’addome e dell’utero. Questa modalità di parto può essere programmata in base a indicazioni mediche o scelte condivise, oppure eseguito d’urgenza in situazioni che mettono a rischio la salute di madre e neonato. Secondo le linee guida dell’Istituto Superiore di Sanità, un parto cesareo dovrebbe essere programmato o eseguito d’urgenza quando il rapporto benefici-rischi è favorevole, mettendo sempre al centro la salute e il benessere, fisico e psicologico, della gestante.
Esistono diverse tipologie di parto cesareo. Il cesareo programmato viene concordato con il medico e l’ostetrica all’interno della struttura ospedaliera di riferimento, spesso per motivi medici come la placenta previa, la presentazione fetale non cefalica, o altri rischi materni/fetali. Il cesareo elettivo, talvolta richiesto dalla donna in assenza di indicazioni cliniche strette, non è sempre raccomandato per semplice "comodità", sottolineando l'importanza di una valutazione medica attenta. Infine, il cesareo d'urgenza viene eseguito quando la situazione clinica richiede un intervento immediato per salvaguardare la vita della madre o del bambino.
Non è richiesta alcuna particolare preparazione per il parto cesareo, tuttavia, come ogni tipo di intervento, anche questo può comportare dei rischi e richiedere un tempo di ripresa e cura per la donna. Prima di un cesareo, è consigliabile preparare la valigia per il parto, con tutto il necessario per la cura della donna e per i primi giorni del bambino, seguendo le indicazioni dell’ospedale e le proprie esigenze personali. Nella preparazione della borsa, la donna può considerare che la durata media della degenza dopo un parto cesareo è di 3-4 giorni. Fin dal momento dell’intervento, potrebbe essere richiesto l’acquisto di calze elastiche a compressione graduata per prevenire la trombosi venosa, una delle possibili complicanze.
I rischi di un taglio cesareo riguardano la salute della donna e del feto, ma non sono uguali per tutti perché dipendono da molteplici fattori individuali. Rispetto al parto vaginale, il cesareo comporta maggiori rischi di complicanze quali emorragie, infezioni, trombosi, lesioni di organi vicini (come la vescica e l'intestino) e un decorso post-operatorio più doloroso e lento. Per il neonato, può esserci un maggiore rischio di difficoltà respiratorie, ricovero in terapia intensiva e tempistiche diverse per l'adattamento alla vita extrauterina. Ogni caso va valutato con l’equipe ostetrica e neonatologica, fornendo alla donna la possibilità di conoscere i benefici e le eventuali complicazioni del parto cesareo, tenendo conto delle proprie esigenze, delle preoccupazioni individuali, delle priorità e dei piani per eventuali future gravidanze. Il confronto su questi temi con il personale sanitario è fondamentale per aiutarla ad affrontare il parto in modo consapevole, a prescindere dalla modalità con cui esso avviene.

Il recupero fisico dopo un parto, sia vaginale che cesareo, è soggettivo e varia quindi da donna a donna. Nelle prime due ore dopo la nascita del bambino, la donna resta sotto attenta osservazione del personale ostetrico per il controllo delle perdite e per il monitoraggio dei parametri vitali. Il catetere viene rimosso entro 12-24 ore e la donna può riprendere ad alimentarsi, a camminare e a muoversi con libertà, senza fare sforzi eccessivi. È fondamentale riposare, idratarsi e ricevere un supporto adeguato per il recupero fin dai giorni in ospedale. Sarebbe utile richiedere la presenza del partner o di una persona di fiducia per ricevere supporto e recuperare le forze.
Sempre più reparti offrono la possibilità di vedere subito il bambino anche nel caso di un cesareo, e anche quella di eseguire la pratica del contatto pelle a pelle, sia alla donna che al partner, già in sala operatoria o nelle prime due ore che seguono il parto, in presenza del personale ostetrico. Questo favorisce il bonding e l'avvio dell'allattamento. Per quanto riguarda la cura della ferita del parto cesareo, in genere richiede solo piccoli accorgimenti: salvo situazioni particolari, i medici consigliano di coprirla con un cerotto e di medicarla quotidianamente per alcuni giorni, fino alla prima guarigione. Successivamente, è importante tenerla pulita e libera da coperture, per favorire il processo di cicatrizzazione. Il consiglio è quello di indossare indumenti morbidi e traspiranti, come il cotone, a contatto con la ferita. A volte sono necessari prodotti specifici, raccomandati alla dimissione, e inoltre la zona non deve essere grattata o strofinata. In genere, le ferite chirurgiche del parto cesareo con il tempo diventano quasi invisibili, anche se in altri casi possono rimanere più evidenti o sviluppare complicanze come aderenze o cheloidi.
Massaggio della cicatrice del taglio cesareo
Quando la Placenta Non Collabora: Ritenzione e Secondamento Incompleto
Il parto non si conclude con l’uscita del bambino; dopo la nascita, infatti, è necessaria l'espulsione della placenta dall'utero. La ritenzione della placenta è una complicanza rara del parto, che si verifica in circa l'1-3% dei parti con bambini nati vivi, quando la placenta non esce ma rimane all'interno dell'utero dopo la nascita del bambino. Questa condizione può presentarsi in diverse forme. La placenta "incarcerata" o "intrappolata" si verifica quando la placenta si stacca completamente dalla parete uterina ma non viene espulsa, rimanendo intrappolata nell’utero, spesso a causa di una chiusura prematura del collo dell'utero.
Un'altra situazione problematica è il secondamento incompleto, dove la placenta non è riuscita a staccarsi dall’utero in maniera uniforme e completa. Questo fenomeno riguarda quindi la “prima parte” del secondamento, ovvero il distacco della placenta dalla cavità uterina. In caso di membrane “incomplete” all’ispezione della placenta, è necessario eseguire un’accurata pulizia della cavità uterina prima di procedere all’eventuale sutura di lacerazioni spontanee o chirurgiche del piano perineale. Il ginecologo avrà cura di dilatare l’accesso alla cavità uterina, la cervice e l’orifizio uterino interno, nonostante dopo un parto spontaneo questo non sia già particolarmente resistente alla dilatazione poiché ancora in fase di ricostituzione.
La ritenzione di materiale placentare rappresenta una complicanza possibile a seguito del parto. Generalmente, questa condizione causa disturbi, come le perdite di sangue, che si risolvono spontaneamente o con rimozione chirurgica, in genere isteroscopica, dei residui placentari. Più raramente, può causare infezioni, che vanno ben curate e monitorate. Alcuni studi suggeriscono una maggiore vulnerabilità a emorragie del post-partum in gravidanze successive, rendendo un monitoraggio accurato essenziale per evitare i problemi legati a questa rara complicanza tardiva.
La decisione terapeutica attuale per la gestione della placenta ritenuta dipende dalle dimensioni del materiale placentare ritenuto, dal suo grado di vascolarizzazione e dalla sintomatologia riportata dalla paziente. I sintomi possono includere scarse e continue perdite ematiche, febbre o dolore. Valutando i diversi aspetti presenti nel singolo caso, il ginecologo valuterà se si può semplicemente monitorare il progressivo riassorbimento, mediante controllo ecografico transvaginale, oppure ricorrere all’asportazione completa in sede di isteroscopia operativa. In alternativa, si può optare per una terapia con metotrexato, un farmaco chemioterapico usato anche per facilitare il riassorbimento del materiale placentare residuo.
Anche se la placenta ritenuta può essere un rischio per qualsiasi donna, alcuni fattori aumentano la probabilità che questa condizione si verifichi. La ritenzione della placenta, infatti, è più comune nelle donne con più di 30 anni o che partoriscono prematuramente prima della 34a settimana di gestazione. L'allattamento al seno può aiutare, poiché provocando contrazioni uterine, consente l’espulsione della placenta dall’utero. In alcuni casi, anche la minzione può essere d’aiuto poiché una vescica piena può essere d’ostacolo all’espulsione.
In caso di placenta ritenuta, possono verificarsi delle complicazioni gravi; questa condizione, infatti, può provocare un'emorragia post-partum particolarmente intensa e pericolosa, che è la causa più comune di morbilità materna grave. Inoltre, l’utilizzo di anestetici in caso di rimozione chirurgica della placenta può comportare ulteriori rischi, soprattutto se si prevede di allattare immediatamente dopo la nascita.
La Placenta Accreta: Una Condizione Complessa con Rischi Elevati
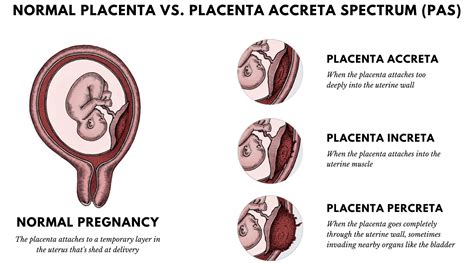
Si definisce Placenta Accreta (PA) quella condizione patologica in cui la placenta aderisce all’utero saldamente e con buon esito funzionale, ma non nel modo corretto. Questa patologia è anche nota agli anglosassoni come MAP (Morbidly Adherent Placenta), che meglio descrive la sua natura clinicamente significativa. Di norma, durante la gravidanza la placenta aderisce alla parete dell’utero, nella parte più alta, e qui si sviluppa fino al momento della nascita, per fornire l’ossigeno e l’alimento al bambino tramite il cordone ombelicale. La placenta accreta, invece, si ha quando, per un difetto della decidua basale, essa si estende oltre il limite superficiale dell’endometrio, chiamato strato di Nitabuch, fino a invadere il miometrio, lo strato muscolare dell’utero, con i villi coriali.
Il disturbo non compromette la gravidanza in quanto la funzione placentare è normale, ma predispone a una massiva emorragia post-partum. Questo avviene perché la membrana non viene subito espulsa e si stacca dalla cavità uterina con molta difficoltà o solo in parte, aumentando i rischi di sanguinamento e di infezioni, che possono essere potenzialmente letali. L’accretismo placentare è responsabile del 50-65% delle isterectomie post-partum, e in ben il 66% di questi casi, nell'anamnesi della paziente vi è almeno un pregresso taglio cesareo.
Lo spettro della placenta accreta comprende tre sottotipi principali, distinti dal grado di invasione dei villi coriali nella parete uterina (American College of Obstetricians and Gynecologists; Society for Maternal-Fetal Medicine: Obstetric Care Consensus No. 7: Placenta Accreta Spectrum):
- Placenta Accreta: Invasione dei villi coriali nel miometrio, che aderiscono direttamente alla superficie del muscolo uterino, senza penetrarlo in profondità.
- Placenta Increta: I villi coriali invadono più profondamente, penetrando all'interno del miometrio.
- Placenta Percreta: È la forma più grave, in cui i villi coriali penetrano attraverso l’intera parete muscolare dell’utero, raggiungendo o addirittura attraversando la serosa uterina, la membrana esterna dell'utero. Questa condizione può coinvolgere anche organi adiacenti, come la vescica o l'intestino.
Tutti e tre i sottotipi causano complicanze simili, principalmente legate all'incapacità della placenta di staccarsi normalmente dopo il parto e il conseguente rischio di emorragia massiva.
L'incidenza della placenta accreta è aumentata notevolmente negli ultimi decenni, probabilmente a causa dell’incremento dei tagli cesarei. Mentre in passato era considerata una patologia rara, con una frequenza di circa 1 caso ogni 30.000 parti negli anni '70, uno studio ha riportato un'incidenza di 1 su 533 dal 1982 al 2002. Uno studio più recente di un database clinico ha riportato un'incidenza di 1 su 272 parti dal 1998 al 2011. Negli ultimi anni, l’incidenza dei nuovi casi in Italia si attesta sui 2-3 casi ogni 1000 parti, per un totale di casi annui che si aggira attorno al migliaio. Questa tendenza è una chiara evidenza del legame tra l'aumento dei tassi di parto cesareo e la maggiore frequenza di placenta accreta. "Non tutte le cicatrici guariscono allo stesso modo", ha affermato Afshar, evidenziando come una cicatrice uterina pregressa possa alterare l'integrità della parete uterina e favorire l'adesione anomala della placenta.
Fattori di Rischio e Diagnosi della Placenta Accreta
Aver avuto un parto cesareo in una gravidanza pregressa o avere la placenta previa, cioè la placenta che ricopre la cervice, nella gravidanza in corso, sono i principali fattori che aumentano fortemente il rischio di placenta accreta. Se sono presenti entrambi questi fattori, il rischio aumenta notevolmente. Nelle gravidanze con placenta previa, il rischio di spettro placenta accreta aumenta in modo significativo con il numero di precedenti parti cesarei:
- Nessun pregresso parto cesareo: 3%
- 1 pregresso parto cesareo: 11%
- 2 pregressi parti cesarei: 40%
- 3 pregressi parti cesarei: 61%
- 4 pregressi parti cesarei: 67%
Questi dati evidenziano una progressione esponenziale del rischio, sottolineando la serietà della condizione e la necessità di un'attenta gestione clinica.
Altri fattori di rischio includono:
- Età materna avanzata: Età di almeno 35 anni.
- Multiparità: Gravidanze multiple precedenti, con il rischio che aumenta con l'aumentare della parità.
- Fibromi sottomucosi: Tumori benigni dell'utero situati sotto la mucosa uterina (endometrio).
- Pregresso intervento chirurgico uterino diverso dal parto cesareo: Compresa l'asportazione di fibromi (miomectomia).
- Disturbi della mucosa uterina: Come la sindrome di Asherman, caratterizzata da cicatrizzazione dell’epitelio uterino dovuta a infezione o intervento chirurgico.
La sintomatologia della placenta accreta può essere subdola. Il sanguinamento può essere minimo o assente durante la gravidanza, e la placenta accreta è spesso sospettata se la placenta non viene erogata entro 30 minuti dopo il parto del feto. Di solito, il sanguinamento vaginale è profuso durante la separazione manuale della placenta dopo il parto del feto, a causa dell'incapacità di creare un piano di separazione naturale tra placenta e utero.
La diagnosi precoce è cruciale per poter pianificare le strategie di intervento più adeguate e migliorare gli esiti materni e fetali. Se una donna presenta fattori di rischio di placenta accreta, i medici eseguono periodicamente un’ecografia durante la gravidanza per verificare l’eventuale presenza di questa complicanza. L'accurata valutazione dell'interfaccia utero-placentare mediante ecografia, transvaginale o transaddominale, è necessaria nelle donne a rischio; è stato pubblicato un consenso sulla definizione dei marker ecografici per questa condizione. L’ecografia può essere eseguita periodicamente a partire da 20-24 settimane di gravidanza. Se l’ecografia non è chiara o non è conclusiva (B-mode in scala di grigi), potrebbero venire in aiuto la risonanza magnetica per immagini (RMI) o la flussometria con il doppler per una diagnosi più accurata.
Durante il parto, si sospetta placenta accreta nei seguenti casi:
- La placenta non viene espulsa entro 30 minuti dalla nascita del bambino.
- I medici non riescono a separare la placenta dall’utero con le mani, poiché non si crea un piano di separazione.
- I tentativi di rimozione della placenta provocano un’emorragia profusa. In questi casi, è necessaria una laparotomia in previsione di un'emorragia imponente.
Gestione e Trattamento della Placenta Accreta
Il trattamento della placenta accreta richiede un approccio multidisciplinare e altamente specializzato, data la potenziale gravità delle complicanze. Se i medici identificano una placenta accreta prima del parto, di solito si procede con un parto cesareo seguito dall’asportazione dell’utero, una procedura chiamata isterectomia cesarea. Questo è considerato il trattamento standard per la maggior parte dei casi. Se vi è un alto sospetto di placenta accreta, i medici devono considerare di indirizzare la donna a un centro che abbia chirurghi pelvici con esperienza di isterectomia con parto cesareo.
Il parto cesareo programmato è la migliore opzione di trattamento in questi casi. Di solito, l'isterectomia con cesareo viene eseguita a 34-35 6/7 settimane di gestazione; questo approccio tende a determinare il miglior equilibrio tra i risultati materni e fetali, consentendo al bambino di raggiungere una maturità sufficiente, pur prevenendo i rischi maggiori associati al protrarsi della gravidanza con placenta accreta. Per questa procedura, il bambino viene dapprima partorito mediante taglio cesareo, quindi si procede all’asportazione dell’utero con tutta la placenta, lasciando quest'ultima in situ durante l'isterectomia. Un'incisione fundica, seguita da un immediato clampaggio del cordone dopo il parto, può aiutare a ridurre al minimo la perdita di sangue, un aspetto cruciale in questi interventi.
L'isterectomia cesarea contribuisce a prevenire una perdita di sangue potenzialmente letale che si potrebbe verificare se la placenta rimanesse in sede dopo il parto. Tuttavia, si tratta di una procedura che può causare complicanze, come un’emorragia profusa, che può richiedere trasfusioni massive. Inoltre, se l’intervento dura molto a lungo e/o richiede un lungo riposo a letto successivamente, possono formarsi dei coaguli di sangue, che rappresentano un rischio di trombosi venosa profonda. Questi coaguli possono spostarsi nel torrente ematico e bloccare un’arteria nei polmoni, una condizione chiamata embolia polmonare, che è potenzialmente fatale. Per queste ragioni, l’isterectomia cesarea deve essere eseguita da un chirurgo esperto e presso un ospedale dotato delle apparecchiature adatte per gestire le complicanze, incluse ampie disponibilità di sangue per trasfusioni e unità di terapia intensiva.
In rari casi, quando la placenta accreta è focale, fundica o posteriore, e se per la donna è importante mantenere la possibilità di avere figli, i medici possono tentare di preservare l’utero con varie tecniche, ma solo in assenza di emorragia acuta. Per esempio, l’utero può essere lasciato in sede, e un’alta dose di metotrexato può essere somministrata per facilitare il riassorbimento della placenta. Talvolta si utilizzano anche altre tecniche per controllare il sanguinamento e favorire il riassorbimento placentare, come l'embolizzazione dell’arteria uterina, la legatura arteriosa o il tamponamento con palloncino. Questi approcci, tuttavia, sono complessi, non privi di rischi e riservati a situazioni molto selezionate e centri altamente specializzati.
Impatto dei Parti Cesarei sulle Gravidanze Future e Opzioni di Parto
La presenza di una cicatrice uterina a seguito di un pregresso parto cesareo può aumentare il rischio in gravidanze successive di alcune complicanze, tra cui la placenta previa, la placenta accreta o la rottura uterina. Queste condizioni rendono fondamentale un'attenta valutazione e monitoraggio nelle gravidanze future per le donne che hanno già subito un cesareo.
Nonostante questi rischi, l'opzione di un parto vaginale dopo un precedente cesareo, noto come VBAC (Vaginal Birth After Cesarean), o TOLAC (Trial Of Labor After Cesarean), è possibile in presenza di alcune condizioni favorevoli. Queste includono: un’incisione uterina trasversale inferiore nel cesareo precedente, l’assenza di controindicazioni ostetriche per il parto vaginale, il feto in presentazione cefalica e una struttura ospedaliera attrezzata per gestire eventuali emergenze. La valutazione di questa opzione deve essere accurata e condivisa con l'equipe medica, bilanciando i benefici di un parto vaginale con i potenziali rischi specifici del caso.
Considerazioni Medico-Legali e Consapevolezza
Il controllo della placenta e degli annessi dopo un parto fisiologico o cesareo è di responsabilità dell’ostetrica ed è un momento di fondamentale importanza. Valutando le caratteristiche peculiari della placenta in maniera completa ed esaustiva, si possono determinare importanti informazioni sia sulla salute della donna dopo il parto, ma anche sulla salute del neonato non solo dopo la nascita, ma anche durante la vita intrauterina. Un controllo incompleto o erroneo può avere conseguenze gravi, e in tali contesti, l'assistenza legale per danni da parto può diventare rilevante. Gli avvocati di Dannidaparto.legal, come indicato, hanno un'esperienza pluriennale in casi di danni occorsi al neonato e alla madre a causa di errori medici, evidenziando la serietà e la responsabilità che accompagnano ogni fase del parto.
La scelta della modalità del parto rappresenta oggi un tema delicato e complesso che merita attenzione e consapevolezza. Come dichiarato nelle ultime linee guida del National Institute for Health and Clinical Excellence (NICE), esistono benefici e rischi associati sia al parto vaginale sia a quello cesareo. Alcuni di questi sono rischi assoluti minimi, mentre altri sono assoluti maggiori. Le indicazioni dei professionisti sanitari in merito alla tipologia di parto raccomandata si basano sulla valutazione di quali rischi siano più o meno accettabili per la singola paziente, tenendo conto anche delle richieste della donna. Conoscere i benefici e le eventuali complicazioni del parto cesareo, tenendo conto delle proprie esigenze, delle preoccupazioni individuali, delle priorità e dei piani per eventuali future gravidanze, è un diritto fondamentale. Il confronto su questi temi con il personale sanitario sarà importante per aiutarla ad affrontare il parto in modo consapevole, a prescindere dalla modalità con cui esso avviene.