L'infertilità, sia maschile che femminile, rappresenta una sfida significativa per molte coppie che desiderano concepire. Fortunatamente, i progressi nella medicina della riproduzione hanno aperto nuove strade per superare questi ostacoli. Tra le tecniche più avanzate e di successo, spicca la Microiniezione Intracitoplasmatica di Spermatozoi (ICSI), una procedura che ha rivoluzionato il campo della fecondazione in vitro (FIV).
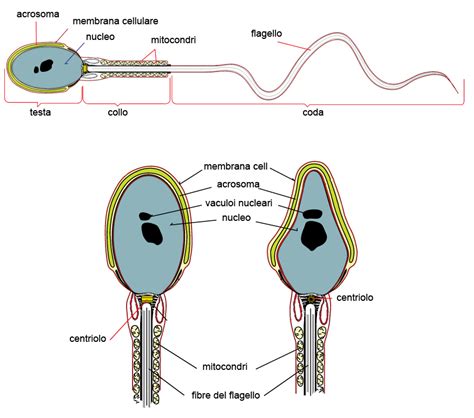
Comprendere l'ICSI: Una Panoramica della Procedura
L'ICSI non è una procedura isolata, ma parte integrante di un percorso di fecondazione in vitro, che prevede una serie di tappe molto precise. La microiniezione intracitoplasmatica di spermatozoi (ICSI) consiste nell’introdurre un unico spermatozoo all’interno di un ovocito maturo per ottenere la sua fecondazione. Grazie alle costanti ed elevate percentuali di successo per raggiungere la fecondazione circa (70%-80%), la tecnica ICSI ha cambiato sostanzialmente sin dal suo inizio, offrendo una soluzione a problemi di infertilità maschile un tempo definiti insormontabili.
La tecnica ICSI è stata messa a punto per scopi clinici nella prima metà degli anni novanta e ha fornito una soluzione alla grande maggioranza dei problemi di infertilità maschile. Essa comporta l'iniezione di un singolo spermatozoo all'interno del citoplasma dell’ovocita. Tale tecnica ha rivoluzionato fondamentali aspetti dell’intera procedura di procreazione medicalmente assistita (PMA).
Le Fasi del Trattamento ICSI
Il percorso verso il concepimento tramite ICSI si articola in diverse fasi cruciali, ognuna delle quali richiede precisione e competenza specialistica.
Stimolazione Ovarica e Monitoraggio
La prima fase del trattamento prevede la stimolazione farmacologica delle ovaie per ottenere un numero adeguato di ovociti maturi. Questo processo è attentamente monitorato tramite ecografie e dosaggi ormonali. L'obiettivo è indurre una "super-ovulazione", ovvero la produzione nella donna di più ovociti mediante stimolazione con gonadotropine, per massimizzare le possibilità di successo.
Prelievo Ovocitario
Quando i follicoli hanno raggiunto la dimensione ottimale, si procede con il prelievo degli ovociti mediante un intervento ambulatoriale guidato ecograficamente. Questa procedura, nota anche come "pick-up ovocitario", permette di recuperare gli ovociti maturi dai follicoli.
Raccolta e Preparazione dello Sperma
Il campione di sperma viene raccolto lo stesso giorno del prelievo ovocitario, oppure si utilizzano spermatozoi precedentemente crioconservati. È fondamentale selezionare spermatozoi mobili dal liquido seminale eiaculato.
La Microiniezione: Il Cuore della Procedura
Questa è la fase centrale della procedura. Tutto avviene sotto ingrandimento microscopico. I mezzi necessari sono un microscopio invertibile con un'ottica specifica (Hoffman) e una piastra riscaldata a 37°. A questo microscopio vanno uniti dei micromanipolatori che permettono la realizzazione di movimenti delle micro-pipette in 3D. Questi strumenti sostengono l'ovocito e contengono uno spermatozoo.
Prima di procedere con la microiniezione vera e propria, merita particolare attenzione la preparazione preliminare degli ovociti. La rimozione delle cellule del cumulo e della corona radiata è indispensabile per valutare lo stato di maturazione meiotica e per consentire l'iniezione dello spermatozoo. Tale procedura è detta "decumulazione".
Successivamente, si procede con:
- Rimozione delle cellule follicolari che circondano l'ovocita per renderlo accessibile alla microiniezione.
- Aspirazione dalla preparazione del liquido seminale di un unico spermatozoo mediante una micropipetta.
- Attraversamento della membrana e citoplasmatica dell'ovocita con la micropipetta contenente lo spermatozoo.
- Verifica della corretta introduzione dello spermatozoo nell'ovocita.
Per fare ciò, nella piastra sopra cui si va ad effettuare la microiniezione vengono collocate delle microgocce per gli ovociti ed altre per gli spermatozoi. Quelle degli spermatozoi corrispondono ad una soluzione più densa che rallenta il movimento degli stessi, facilitando così la loro manipolazione. Gli ovociti, sprovvisti del cumulo e della corona radiata, vengono collocati a loro volta nelle microgocce del loro mezzo specifico. Dalle microgocce dove sono situati, si sceglie uno spermatozoo che sia morfologicamente normale e trattabile e viene immobilizzato, toccando la coda dello spermatozoo con la micropipetta. L'immobilizzazione produce una modificazione nella membrana simile a quella che ha luogo nella reazione acrosomica, e che pertanto gli permette di fecondare. In seguito, lo spermatozoo viene aspirato e microiniettato all'interno dell'ovocito. Le membrane dell'ovocito sono molto elastiche; una volta iniettato, si aspira per assicurarsi che la membrana si sia rotta e che lo spermatozoo sia rimasto collocato all'interno del citoplasma. Un cambio di velocità nell'aspirazione indica la rottura della membrana. Successivamente si rilascia lo spermatozoo all'interno dell'ooplasma.
Affinché durante il processo di microiniezione non avvengano bruschi cambi di temperatura né di pH nel mezzo di coltura dove si trovano gli ovociti, la piastrina del microscopio è temperata e al mezzo di coltura si aggiungono sostanze tampone che evitano alterazioni del suo pH.

Incubazione e Monitoraggio della Fecondazione
Gli ovociti microiniettati vengono posti in incubatore e monitorati per verificarne la fecondazione, che si osserva dopo circa 18-20 ore. Una volta microiniettati tutti gli ovociti, vengono accuratamente lavati, passandoli per mezzi di coltura basati sul fluido tubarico (HTF), affinché scompaia la sostanza tampone (HEPES) del mezzo d’ICSI. Verranno quindi incubati durante circa 15-20 ore, fino a che si verifichi se, per ogni ovocito microiniettato, è avvenuta una fecondazione normale o meno.
Trasferimento Embrionale
Uno o più embrioni selezionati vengono trasferiti nell'utero tramite un catetere sottile. Il trasferimento in utero di tutti gli embrioni ottenuti (massimo 3) avviene dopo 2-5 giorni dalla micro-iniezione ed è identico alla tecnica FIVET.
Supporto Ormonale Post-Transfer
Dopo il transfer, la paziente segue una terapia ormonale di supporto (progesterone) per favorire l'impianto dell'embrione e il mantenimento della gravidanza.
Indicazioni per l'ICSI
L'ICSI è una tecnica particolarmente indicata in diverse circostanze, soprattutto quando si affrontano specifici problemi di infertilità maschile o quando altre tecniche di fecondazione in vitro hanno fallito.
Le principali indicazioni includono:
- Infertilità maschile di grado severo:
- Oligozoospermia o criptozoospermia: Diminuzione severa del numero di spermatozoi.
- Astenozoospermia: Diminuzione severa nella mobilità spermatica, compresi campioni con assenza totale di mobilità.
- Teratozoospermia: Numero elevato di spermatozoi anormali.
- Azoospermia ostruttiva: Completa assenza di spermatozoi nell'eiaculazione a causa di un'ostruzione. L'ICSI permette di recuperare spermatozoi direttamente dai testicoli o dall'epididimo attraverso tecniche chirurgiche (TESE/PESA) in caso di azoospermia ostruttiva e secretiva.
- Mancata o ridotta fertilizzazione in precedenti cicli di fertilizzazione in vitro (FIV): Quando la FIV convenzionale non ha portato a fecondazione.
- Ovociti scongelati: La ICSI può essere utilizzata per la fecondazione di ovociti precedentemente crioconservati.
- Ridotto numero di ovociti: Quando il numero di ovociti recuperati è limitato.
- Seme crioconservato: In relazione alla qualità seminale successiva allo scongelamento.
- Compromissione della funzionalità della zona pellucida: Sospetta in casi di ovociti maturati in vitro o crioconservati.
- Età della donna: In alcuni casi, l'età materna avanzata può essere considerata un'indicazione.
- Biopsia testicolare: In caso di recupero di spermatozoi tramite biopsia testicolare, l'ICSI è l'unica opzione per la fecondazione.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Il Ruolo Cruciale del Laboratorio Embriologico
Uno dei fattori chiave di riuscita della ICSI è il laboratorio embriologico. Da centri specializzati come il Goinè Swiss Fertility Center, le procedure vengono eseguite in ambienti sterili con controllo assoluto dei parametri (temperatura, pH, ossigenazione). La competenza e l'esperienza degli embriologi sono fondamentali per la selezione degli ovociti e degli spermatozoi, nonché per la corretta esecuzione della microiniezione.
PICSI: Una Variante Fisiologica dell'ICSI
La PICSI (Physiological Intracytoplasmic Sperm Injection), nota anche come ICSI fisiologica, rappresenta una variante dell'ICSI tradizionale. L'obiettivo della PICSI è rendere la selezione dello spermatozoo meno soggettiva e non dipendente esclusivamente dall'esperienza dell'embriologo.
Nella testa degli spermatozoi maturi è presente un recettore specifico per l'acido ialuronico (HA), una molecola che ricopre gli ovociti. Gli spermatozoi che aderiscono all'HA sono quelli che hanno completato la spermatogenesi e i processi di maturazione necessari per la fecondazione.
Processo PICSI:
- Raccolta dello sperma: Effettuata come di consueto, con un periodo di astinenza di 3-5 giorni.
- Preparazione del campione: Il campione seminale viene trattato in laboratorio per separare gli spermatozoi mobili.
- Selezione su piastra speciale: Gli spermatozoi vengono posti su una piastra contenente gocce di un materiale sintetico simile all'acido ialuronico. Gli spermatozoi di buona qualità e adeguate maturità rimarranno attaccati a queste gocce.
- Microiniezione: L'embriologo seleziona gli spermatozoi aderiti alla piastra per la microiniezione.
Indicazioni per la PICSI:
La PICSI è particolarmente utile in casi di pazienti con:
- Buona mobilità dello sperma ma elevata frammentazione del DNA spermatico.
- Alterazione degli spermatozoi FISH.
- Sterilità di origine sconosciuta.
- Aborti ripetuti con sospetto fattore maschile.
- Fallimenti in precedenti cicli FIV-ICSI.
Va notato che campioni seminali con motilità spermatica molto bassa sono difficili da utilizzare per la tecnica PICSI.
Vantaggi della PICSI:
Il vantaggio principale del metodo PICSI è la selezione oggettiva degli spermatozoi, riducendo la possibilità di alterazioni genetiche e potenzialmente aumentando i tassi di gravidanza. Diversi studi indicano una riduzione del tasso di aborto con l'uso della PICSI, sebbene questa diminuzione sia minima e non sempre si traduca in un aumento statisticamente significativo dei tassi di nati vivi.
Considerazioni Finali
L'ICSI, e le sue varianti come la PICSI, rappresentano un pilastro fondamentale nella gestione dell'infertilità maschile e di altre complesse problematiche riproduttive. La combinazione di tecnologie avanzate, laboratori all'avanguardia e personale altamente qualificato offre a molte coppie la possibilità di realizzare il loro sogno di genitorialità. Ogni coppia è unica, e il team di specialisti è a disposizione per aiutare a fare chiarezza e personalizzare il percorso terapeutico più adatto. Le tecniche di riproduzione assistita sono in continuo progresso, e nuove tecnologie e conoscenze scientifiche permettono di migliorare costantemente i risultati.