Durante la sua permanenza nel grembo materno, il bambino sviluppa tutte le funzioni corporee di cui avrà bisogno per sopravvivere fuori dall’utero. Questo straordinario processo di crescita e maturazione è orchestrato da un complesso sistema che include il liquido amniotico, la placenta e l'attiva partecipazione del feto stesso. Molte persone si chiedono: “Ma il feto fa la cacca nella pancia? E la pipì? E se sì, che fine fanno questi prodotti di scarto?”. Se stai leggendo questo articolo, molto probabilmente anche tu ti sei posta queste domande, forse per semplice curiosità o magari anche con una certa preoccupazione. Comprendere la formazione e la funzione di questi elementi è fondamentale per apprezzare la complessità e la meraviglia della gravidanza.
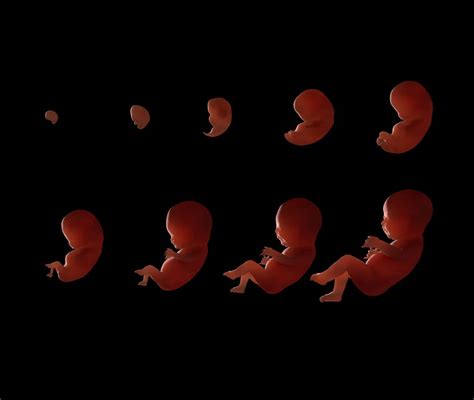
Dalla Fecondazione all'Impianto: Le Prime Fasi della Vita
Il viaggio inizia con la fecondazione. Durante ogni ciclo mestruale normale, una delle ovaie di solito rilascia un ovulo (oocita) circa 14 giorni dopo il ciclo mestruale precedente. Tale rilascio è chiamato ovulazione. L’ovulo entra quindi nell’estremità a forma di imbuto di una delle tube di Falloppio. Al momento dell’ovulazione, il muco cervicale (la cervice è la parte inferiore dell’utero) diventa più fluido e più elastico, consentendo agli spermatozoi di penetrare rapidamente nell’utero. Entro 5 minuti, gli spermatozoi possono migrare dalla vagina all’utero attraversando la cervice e raggiungere le tube di Falloppio, che sono la sede in cui normalmente avviene la fecondazione. Se la fecondazione non avviene, l’ovulo scende dalla tuba di Falloppio nell’utero, per poi essere eliminato dall’utero in occasione del ciclo mestruale successivo.
La penetrazione di uno spermatozoo nell’ovulo produce la fecondazione. Le cellule che rivestono le tube di Falloppio presentano strutture filiformi, chiamate ciglia, che aiutano a spingere l’ovulo fecondato (zigote) attraverso la tuba nella cavità uterina. Le cellule dello zigote si dividono (si separano in 2 cellule) ripetutamente durante lo spostamento lungo la tuba di Falloppio verso l’utero. Lo zigote entra nell’utero nell’arco di 3-5 giorni. In questa fase le cellule si distinguono in due tipi: una parte esterna da cui originerà la placenta; una parte più interna da cui originerà l’embrione. Dapprima, lo zigote diviene un insieme cellulare solido, di forma sferica, quindi assume un aspetto cavo, trasformandosi in blastocisti.
Nella cavità uterina, le cellule continuano a dividere, assumendo l’aspetto di una struttura sferica cava, definita blastocisti. Circa 6 giorni dopo la fecondazione la blastocisti si attacca alla parete della cavità uterina, solitamente nella parte superiore. Tale processo, definito impianto, viene completato entro 9-10 giorni. La blastocisti si impianta sulla parete dell’utero circa 6 giorni dopo la fecondazione. Una volta al mese, un ovulo viene rilasciato da un ovaio all’interno di una tuba di Falloppio. Dopo un rapporto sessuale, gli spermatozoi migrano dalla vagina all’utero attraverso la cervice fino alle tube di Falloppio, dove uno spermatozoo feconda l’ovulo. L’ovulo fecondato (zigote) si divide ripetutamente durante lo spostamento dalla tuba verso l’utero. All’interno dell’utero, la blastocisti si impianta sulla parete uterina, dove si sviluppa in un embrione, collegato a una placenta e circondato da membrane che contengono liquido.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
La Formazione e il Ruolo Cruciale della Placenta
Lo stadio successivo di sviluppo è l’embrione, che cresce su un lato dell’utero nella sottomucosa. La parete della blastocisti ha uno spessore di una cellula, tranne in una zona, in cui lo spessore è di tre o quattro cellule. Le cellule interne presenti nella zona ispessita si sviluppano dando origine all’embrione e le cellule esterne penetrano nella parete dell’utero e si sviluppano nella placenta. La placenta è pienamente sviluppata verso 18-20 settimane, ma continua a crescere per tutta la gravidanza. Al momento del parto, pesa circa 1 libbra.
La placenta è un organo temporaneo, ma di vitale importanza, che produce diversi ormoni che contribuiscono a mantenere lo stato di gravidanza. Per esempio, la placenta produce la gonadotropina corionica umana, un ormone che impedisce alle ovaie di rilasciare ovuli e le stimola a produrre continuamente estrogeno e progesterone. Inoltre, trasporta l’ossigeno e le sostanze nutritive dalla madre al feto e i materiali di rifiuto dal feto alla madre. I nutrienti e l’ossigeno presenti nel sangue materno vengono trasferiti al sangue fetale, mentre gli scarti del sistema fetale vengono espulsi tramite il sangue materno. La placenta permette quindi al feto di respirare, nutrirsi, eliminare le sostanze di scarto e proteggersi dalle infezioni; inoltre attenua gli effetti di farmaci, alcolici e nicotina nel caso fossero assunti dalla madre.
Mentre si sviluppa, la placenta forma minuscole proiezioni digitiformi (villi) che si estendono penetrando all’interno della parete dell’utero. Le proiezioni si ramificano più volte in una complessa configurazione ad albero. Questa configurazione aumenta notevolmente la superficie di contatto disponibile per il passaggio di liquidi, ossigeno e sostanze nutritive dai vasi sanguigni della madre al feto, nonché per il passaggio di anidride carbonica e materiale di scarto dall’embrione alla madre. Dopo 8 settimane di gestazione (6 settimane dopo la fecondazione), nell’embrione ha avuto inizio lo sviluppo della maggior parte dei principali apparati. Anche la placenta ha sviluppato e formato le minuscole proiezioni digitiformi (villi) che si estendono nella parete dell’utero.
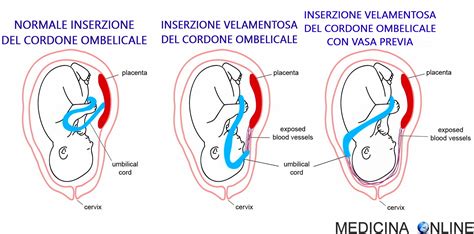
I villi fanno parte del sistema circolatorio dell’embrione. I vasi sanguigni trasportano il sangue dall’embrione attraverso il cordone ombelicale e i villi placentari. Il sangue ritorna quindi all’embrione. I vasi sanguigni della madre passano accanto ai villi placentari e il sangue materno riempie lo spazio intorno ai villi. I vasi sanguigni della madre e dell’embrione sono separati da una sottile membrana. Il sangue non fluisce direttamente dalla madre all’embrione. I liquidi, l’ossigeno e i nutrienti passano dalla madre all’embrione attraverso la membrana, mentre l’anidride carbonica e i prodotti di scarto passano dall’embrione alla madre. Il cordone ombelicale collega la placenta al feto, può crescere fino a 60 centimetri e permette al feto di muoversi.
Lo Sviluppo Embrionale e Fetale
Questo stadio è caratterizzato dalla formazione della maggior parte degli organi interni e delle strutture esterne del corpo. Il cuore e i principali vasi sanguigni si sviluppano in tempi brevi, circa 16 giorni dopo la fecondazione. Il cuore inizia a pompare liquido e poi sangue attraverso i vasi sanguigni dopo circa 5 settimane (3 settimane dopo la fecondazione). La maggior parte degli altri organi inizia a formarsi dopo circa 5 settimane di gestazione. Quasi tutti gli organi sono pienamente formati dopo circa 12 settimane di gestazione. Fanno eccezione il cervello e il midollo spinale, che continuano a formarsi e svilupparsi durante tutta la gravidanza. Nel cervello si depositano nuove cellule per tutta la gravidanza e per il primo anno di vita dopo la nascita.
La maggior parte delle malformazioni congenite (difetti congeniti) si verifica durante la formazione degli organi. Durante questo periodo l’embrione è più vulnerabile agli effetti di farmaci, sostanze stupefacenti illegali, infezioni virali e radiazioni. Pertanto, le donne in gravidanza non devono ricevere vaccini contenenti virus vivi. Le donne in gravidanza devono assumere solo farmaci essenziali per la propria salute e sicuri in gravidanza (vedere Sicurezza dei farmaci durante la gravidanza).
Al termine della decima settimana di gestazione (8 settimane dopo la fecondazione), inizia la fase fetale. Durante questa fase gli organi e gli apparati già formati crescono e si sviluppano. Entro 12 settimane di gestazione: il feto riempie l’intera cavità uterina. Con il progredire della gravidanza, l’utero si ingrossa man mano che il feto cresce. Entro circa 14 settimane: è possibile identificare il sesso con l’ecografia. Entro circa 16-20 settimane: solitamente, la donna può avvertire i movimenti del feto. Le donne con gravidanze precedenti avvertono solitamente i movimenti circa due settimane prima di quelle alla prima gravidanza.
Una gravidanza gemellare può essere di due tipi diversi: identica o fraterna. I gemelli monozigoti (identici) derivano da un unico ovulo fecondato che si separa in due embrioni dopo che ha cominciato a dividersi. Poiché è stato fecondato un solo ovulo da un unico spermatozoo, il materiale genetico dei due embrioni è identico. Se viene rilasciato e fecondato più di 1 ovulo, i gemelli che ne risultano sono fraterni piuttosto che identici, perché il materiale genetico di ogni ovulo e di ogni spermatozoo è leggermente diverso. In una gravidanza tripla possono essere fecondati 3 ovuli o, talvolta, 2 embrioni sono gemelli identici (derivano da 1 ovulo fecondato che si divide in 2) e il terzo embrione è non identico. Le gravidanze con più di 3 embrioni possono presentare combinazioni diverse di embrioni identici e non identici.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Il Sacco Amniotico e la Composizione del Liquido Vitale
Alcune cellule della placenta si sviluppano in uno strato esterno di membrane (corion) che circonda la blastocisti in via di maturazione. Altre cellule si sviluppano in uno strato di membrane interne (amnio), che formano il sacco amniotico. Il sacco amniotico è una sorta di bolla piena di liquido in cui fluttua l’embrione. Il sacco è ricoperto dal corion, una pellicola protettiva, il cui strato esterno diventerà poi la placenta. Intorno all’embrione si formano due strati di membrane: l’amnio (membrana interna) e il corion (membrana esterna), che creano un sacco (il sacco amniotico) intorno all’embrione. Il sacco amniotico è quel liquido contenuto nell’utero e, in particolare, all’interno del sacco amniotico, formato da una membrana che protegge l’embrione e poi il feto durante tutta la gravidanza. Il sacco si riempie di liquido limpido (liquido amniotico) e si estende in modo da inglobare l’embrione in fase di sviluppo, che fluttua al suo interno. Una volta formato il sacco amniotico (entro 10-12 giorni circa), la blastocisti è considerata embrione.
Il liquido amniotico (LA) è l’habitat del feto per nove mesi. Avvolge il nascituro, lo protegge e ne favorisce lo sviluppo dalle prime fasi della gravidanza fino al parto. Il liquido amniotico è un fluido che avvolge il feto nel corso dei nove mesi di gravidanza. È il fluido che circonda il feto durante i nove mesi di gravidanza. Composto in gran parte da acqua ma anche da proteine, ormoni e anticorpi, svolge funzioni fondamentali: mantiene la temperatura costante, protegge da urti e infezioni, favorisce la crescita degli organi e la maturazione dei polmoni fetali. Il liquido amniotico è composto, in gran parte di acqua, arricchita con sali minerali, proteine e cellule che vengono rilasciate dal feto. Il liquido amniotico è costituito principalmente da acqua, ma contiene anche proteine, grassi, elettroliti, immunoglobuline, vitamine, cellule di provenienza fetale e l’alfafetoproteina che è una glicoproteina di origine fetale, importanti nella diagnostica prenatale delle malattie genetiche e malformative.
Il liquido amniotico, come accennato, svolge diverse e importanti funzioni. Il liquido fornisce inoltre preziose informazioni sulla salute del feto. L’origine del liquido amniotico è mista perché è prodotto sia dalla mamma che dal feto; con l’avanzare della gravidanza, la composizione del liquido varia per adattarsi alle necessità e alla crescita del feto. Nella prima fase della gravidanza, infatti, è formato prevalentemente dal plasma della madre (la parte liquida del sangue) e dalla trasudazione dei liquidi dai vasi sanguigni della placenta e del sacco amniotico. Successivamente, quando il feto è più sviluppato, anche i reni e i polmoni del bambino contribuiscono alla produzione di liquido amniotico. Nelle prime settimane deriva da filtrazione materna attraverso le membrane amniotiche e placentari; dal secondo trimestre in poi, la produzione fetale (urina, secrezioni polmonari) diventa predominante. A partire dal secondo semestre, a contribuire alla sua produzione è invece prevalentemente il feto, che ingerisce costantemente una parte di fluido e la immette di nuovo in circolo sotto forma di urina e secrezioni polmonari. Il feto contribuisce alla formazione del liquido amniotico tramite produzione di urina.
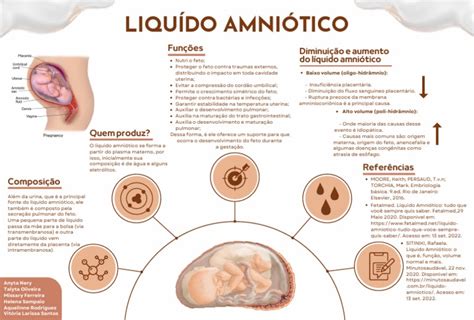
Funzioni Essenziali del Liquido Amniotico per lo Sviluppo Fetale
Il liquido amniotico offre uno spazio nel quale l’embrione può crescere liberamente e aiuta a proteggere l’embrione da eventuali lesioni. Il sacco amniotico è robusto ed elastico. Il liquido amniotico ha una funzione meccanica: attenua suoni e rumori esterni, che al feto arrivano più ovattati, mantiene stabile la temperatura, attutisce eventuali traumi. Il liquido amniotico ha una funzione meccanica proteggendo il feto da danni e traumi. Altra funzione importante è permettere lo sviluppo dell’apparato respiratorio. In utero il bambino compie periodicamente movimenti respiratori dei muscoli del torace e del diaframma. Inala infatti il liquido attraverso il naso e la pressione spinge gli alveoli e li fa dilatare proprio come se respirasse.
Questo fluido è anche una riserva di liquidi e sostanze nutritive per il feto, poiché, sebbene composto principalmente da acqua (99%), contiene anche lipidi, proteine, elettroliti, immunoglobuline e vitamine della madre. Dal momento che il liquido amniotico ha anche rapporti indiretti con la placenta, si pensa che abbia anche funzione immunologica (cioè aiuti nella difesa dai microorganismi) e biochimica (cioè fornisce al feto sostanze utili per la crescita equilibrata). Svolge un ruolo nell’induzione del travaglio durante il parto.
Il suo colore è inizialmente giallognolo, almeno fino all’inizio del terzo mese, per poi diventare incolore e trasparente. Il volume di liquido amniotico aumenta con l’avanzare della gravidanza. A 12 settimane di gestazione il ventre materno ne contiene circa 30 ml, a 17 intorno ai 200 ml, mentre da 34 a 36 settimane più o meno un litro.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Il Feto e i Suoi Contributi: Pipì e Meconio
È del tutto normale che il feto faccia pipì nell’utero. Urinare durante la vita fetale è del tutto normale e fisiologico. Nel secondo trimestre, grazie al funzionamento dei reni, il bambino potrà inghiottire liquido amniotico ed espellere urina, mantenendo stabile la quantità di liquido. Il piccolo ingerisce continuamente parte del liquido, che viene assorbita dal suo intestino, bilanciando così l’urina prodotta. In questo modo, il nascituro stesso controlla l’equilibrio del liquido e fa sì che non sia mai troppo o troppo poco.
Tuttavia, il liquido non si “sporca”, perché il metabolismo fetale è differente da quello di un neonato o di un adulto e l'urina del nascituro non contiene sostanze di scarto tossiche. L'urina del nascituro non contiene sostanze di scarto tossiche.
In alcuni casi, tuttavia, può succedere che l’espulsione del meconio sia anticipata e avvenga prima della nascita. Il meconio è il termine tecnico per le prime feci del neonato. Quello che conta è la quantità di meconio presente nel liquido amniotico. Si parla di liquido tinto quando il suo colore è opaco, verdastro, e la consistenza melmosa, per la presenza di una significativa quantità di meconio espulso dall'intestino del bambino. Qualora il liquido sia di colore verde scuro e abbia una consistenza melmosa, prende il nome di liquido amniotico tinto. Si tratta di una condizione di per sé non grave, che implica però il rischio di inalazione di meconio da parte del feto specie in presenza di fattori di stress, come infezioni o bassi livelli di ossigeno, che inducono il nascituro a fare dei respiri più profondi. La situazione può diventare rischiosa se, in presenza di liquido amniotico fortemente tinto, il feto lo inala accidentalmente (sindrome da aspirazione di meconio o SAM). Fortunatamente questa condizione è molto rara e si accompagna spesso ad altri segnali di disagio del feto. Qualora dovesse presentarsi, i medici interverranno per liberare le vie aeree.
Monitoraggio del Liquido Amniotico: Quantità e Anomalie
La quantità di liquido deve essere, quindi, tenuta sotto controllo e si può verificare mediante un’ecografia da cui si ricava il cosiddetto indice del liquido amniotico o AFI (dall’inglese Amniotic Fluid Index), che serve a valutare la quantità di liquido nella cavità uterina. Per calcolare questo valore, vengono misurate le profondità massime delle falde maggiori di liquido amniotico nei quattro quadranti in cui viene suddiviso l’utero. Si calcola sommando la profondità massima delle falde di liquido amniotico rilevate nei quattro quadranti in cui viene idealmente suddiviso l’utero. La somma di queste quattro misurazioni deve mantenersi tra i 5 e i 20 cm per essere nella norma. In ecografia, si usa l’AFI (Amniotic Fluid Index), che somma le quattro massime tasche verticali in quadranti uterini, e la tasca massima. Valori di AFI compresi tra ca.
Oligoidramnios (Poco Liquido Amniotico)
Anomala anche la situazione in cui la quantità di liquido sia superiore alla norma (poliidramnios). L’oligoidramnios non rappresenta solitamente una condizione che mette a rischio la gravidanza. Cosa succede se si ha poco liquido amniotico? Un volume insufficiente (oligoidramnios) può derivare da ridotta produzione fetale, rottura delle membrane o problemi renali fetali e può comportare rischi come compressione fetale e sviluppo polmonare alterato. Nel feto, invece, può indicare anomalie del tratto gastrointestinale o del funzionamento dei reni.
Le cause della perdita di liquido amniotico non sono sempre note. Problemi alla placenta: la placenta potrebbe non produrre abbastanza sangue e sostanze nutritive per il feto e potrebbe non produrre la stessa quantità di urina, con meno liquido amniotico. I medicinali per l’ipertensione arteriale, contro il parto prematuro, l’ibuprofene e altri medicinali possono influenzare i reni del bambino, diminuendo la quantità di urina e, a sua volta, di liquido amniotico. Per questo motivo è opportuno consultare il dottore prima di assumere qualsiasi farmaco. Le anomalie del bambino - all’inizio del secondo trimestre, il feto inizia ingoiando il liquido amniotico, espellendolo nelle urine.
Dovrei preoccuparmi davanti alla perdita di liquido amniotico? In generale, il medico suggerirà di aumentare l’assunzione di acqua e di rimanere a riposo per evitare di perdere più liquido. Quando la perdita del liquido si verifica verso la fine della gravidanza, ciò di solito non è grave, ma se la donna dovesse perdere molto liquido, il medico potrebbe decidere di optare per far anticipare il parto. In caso di dubbi, si esegue un’ecografia per effettuare la misurazione dell’indice AFI (Amniotic Fluid Index). Secondo l’origine del problema, si decide come intervenire: in caso di ritardo di crescita, si può valutare l’opportunità di far nascere il bambino in anticipo.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Polidramnios (Troppo Liquido Amniotico)
Anomala anche la situazione in cui la quantità di liquido sia superiore alla norma (poliidramnios): a determinare questa evenienza può essere innanzitutto l’insorgenza del diabete gestazionale, che provoca un maggiore introito di zuccheri da parte del feto e di conseguenza una maggiore produzione di urina. Anche in tale evenienza si effettuano indagini per accertare la causa e poi decidere come intervenire e se far nascere il bambino prematuramente. Una quantità eccessiva di liquido, il cosiddetto poliamnios, può essere la spia di una problema fetale o di una patologia materna. Si verifica, per esempio, in presenza di patologie dell’apparato digerente o della bocca, che impediscono al piccolo di ingerire il liquido e bilanciare quello prodotto dai reni. Ma può essere anche un sintomo di diabete gestazionale, che altera il metabolismo fetale e determina una anomala produzione di urina da parte del nascituro.
Cosa succede se si ha troppo liquido amniotico? Il polidramnios non costituisce una condizione pericolosa per la salute del feto, ma è legato a una più alta possibilità di parto pretermine. Si tratta di una condizione non pericolosa per il feto, ma associata a un maggior rischio di parto prematuro.
Le alterazioni del liquido amniotico possono non manifestare sintomi evidenti nella madre, sebbene un movimento fetale ridotto o dimensioni dell’utero troppo grandi o troppo piccole possano essere manifestazioni sospette. Come si è visto, l’ecografia permette di determinare la quantità di liquido amniotico presente e di pianificare altri esami per accertare le cause all’origine di eventuali anomalie. Qualora venga accertata una condizione di eccesso o carenza di liquido amniotico, la prassi prevede solitamente il monitoraggio regolare della crescita fetale e della frequenza cardiaca.
La Rottura delle Membrane: Un Segno Rivelatore
Quando si inizia a perdere liquido amniotico? Questo evento avviene generalmente durante il travaglio. Giunti al termine della gravidanza, il sacco amniotico ha esaurito la sua funzione e quindi si rompe, facendo fuoriuscire il liquido. Nella maggioranza dei casi, questo avviene a travaglio inoltrato, quando la dilatazione del collo dell’utero è già arrivata intorno ai 7-9 cm. Tuttavia, in alcune situazioni, può precedere l’inizio del travaglio: si parla in questi casi di rottura delle membrane prima del travaglio (in inglese prelabour rupture of the membranes o PROM). La rottura delle membrane prima del travaglio può verificarsi a ridosso della data prevista del parto, a partire dalla 37esima settimana, oppure prima.
La rottura della parte bassa del sacco amniotico provoca la fuoriuscita improvvisa di una quantità cospicua di liquido. La mamma non può non accorgersene e deve recarsi al più presto in ospedale. Come capire se si è rotto il sacco amniotico? La rottura del sacco amniotico avviene con la fuoriuscita dal canale vaginale del liquido amniotico, che si presenta come caldo, incolore e inodore. Il liquido amniotico si presenta come caldo, incolore e inodore. Di solito la rottura avviene al termine della gravidanza, e innesca l'avvio del travaglio.
Quando il sacco si rompe a fine gravidanza e non è ancora iniziato il travaglio o non sono ancora comparse le contrazioni uterine, si possono attendere 12-24 ore, senza ansie da parte della mamma, poiché l’attesa è finalizzata a permettere l’ avvio spontaneo e fisiologico del travaglio di parto, come accade nella maggior parte dei casi. Se compaiono perdite vaginali di liquido trasparente sospette per rottura delle membrane, è importante rivolgersi tempestivamente al ginecologo. Il medico esegue esami (test di nitrazina, ecografia, esame obiettivo) per confermare la rottura e valutare il rischio per il feto e decidere il percorso assistenziale (osservazione, ricovero, induzione del parto).

Occorre, invece, prestare attenzione alle perdite di liquido amniotico. In questo caso, il sacco amniotico non si rompe, ma possono verificarsi delle piccole lacerazioni che fanno fuoriuscire goccioline di liquido che si possono scambiare per perdite urinarie o vaginali. Durante l’attesa può accadere, però, che si formi una piccola fessura nella parte alta del sacco e il liquido fuoriesca poco a poco. Rottura parziale del sacco amniotico: il liquido amniotico inizia a cadere attraverso un piccolo foro del sacco amniotico. È più frequente alla fine della gravidanza e normalmente l’apertura si chiude da sola con riposo e buona idratazione.
Dovrei preoccuparmi davanti alla perdita di liquido amniotico? Per scoprire se si hanno perdite di liquido amniotico, è importante prestare attenzione alla comparsa di liquido inodore e trasparente nella biancheria intima, con la conseguenza di che appaiano inumidite più di una volta al giorno. Un buon metodo per sapere se la perdita riguardi il liquido amniotico, o di urina oppure se si tratti solo di una maggiore lubrificazione vaginale, è quella di posizionare un assorbente nella biancheria intima e poi osservare le caratteristiche del fluido. Esiste la possibilità di evidenziare una perdita di liquido amniotico, qualora si presentasse il dubbio di una rottura prematura delle membrane, utilizzando particolari assorbenti che, in presenza di liquido amniotico, assumono una particolare colorazione. Tuttavia, sono perdite inodore e incolore che si differenziano dall’urina, per l’odore, e dalle perdite vaginali, per la consistenza e il colore.
Al momento della nascita, quando il sacco amniotico si rompe e il liquido fuoriesce durante il travaglio, questo liquido aiuta il nascituro a uscire dal canale del parto (la cosiddetta “rottura delle acque”).
L'Amniocentesi e l'Informazione Diagnostica
L’importanza di questo prezioso liquido è tale che prelevandone un campione si possono ottenere importanti informazioni sul benessere fetale, il suo controllo ecografico può essere la spia di eventuali problemi della gravidanza ed, a fine gestazione, è un valido supporto per decidere il timing del parto qualora fosse troppo ridotto. Il liquido amniotico contiene cellule fetali provenienti dalla pelle del nascituro, dalle sue mucose intestinali, dai reni e dai polmoni. Queste cellule sono di fondamentale importanza diagnostica.
Tramite l’amniocentesi, si preleva una parte del liquido amniotico - tipicamente tra la 15ª e la 16ª settimana - sotto guida ecografica, per analisi citogenetiche, molecolari o biochimiche. Questo permette di ottenere informazioni cruciali sulla salute del feto, identificando potenziali anomalie cromosomiche o genetiche. Le cellule fetali presenti nel liquido amniotico, infatti, provengono da vari tessuti del feto, fornendo un quadro completo per le analisi richieste.