La procreazione medicalmente assistita (PMA) rappresenta un campo fondamentale della medicina moderna, offrendo speranza e soluzioni a innumerevoli coppie che desiderano un figlio ma incontrano difficoltà nel concepire spontaneamente. L’Organizzazione Mondiale della Sanità (OMS) definisce l’infertilità come una patologia in cui si verifica l'assenza di concepimento dopo 12/24 mesi di regolari rapporti sessuali mirati non protetti. Una coppia può, infatti, parlare di infertilità solo dopo aver avuto rapporti intenzionalmente fertili per almeno un anno senza essere riuscita a intraprendere una gravidanza.
La cura dell'infertilità va considerata un diritto e, per fortuna, è possibile accedere a varie possibilità per risolvere la sterilità di coppia. Queste tecniche riproduttive possono prevedere la manipolazione di ovuli e spermatozoi fuori dal corpo umano e/o l’impiego di farmaci per la fertilità. Tra le metodiche disponibili, l'inseminazione intrauterina (IUI) si configura come una tecnica di primo livello, relativamente semplice e meno invasiva, mentre l'isteroscopia è un esame diagnostico e operativo cruciale per valutare e ottimizzare lo stato di salute dell'utero, influenzando direttamente le tempistiche e le probabilità di successo delle procedure di PMA, inclusa l'inseminazione.

L'Inseminazione Intrauterina (IUI): Una Via di Primo Livello alla Gravidanza
L'inseminazione intrauterina (IUI) è una tecnica di procreazione medicalmente assistita (PMA) di primo livello, rientrando tra le metodiche meno invasive consigliate a una coppia che desidera avere un figlio. Questa metodica prevede l'introduzione del seme maschile direttamente nella cavità uterina, attraverso l'impiego di un apposito catetere, durante il periodo periovulatorio della donna. L'IUI, in sostanza, imita il processo di riproduzione naturale nell'utero: il seme maschile viene depositato direttamente in utero nel momento dell'ovulazione, permettendo che l'incontro degli spermatozoi con l'ovocita e la successiva fecondazione avvengano normalmente all'interno dell'apparato genitale femminile.
La tecnica è ambulatoriale, minimamente invasiva e solitamente non dolorosa. Si tratta di un processo semplice, indolore e molto simile a qualsiasi visita ginecologica di routine.
Indicazioni e Requisiti per l'IUI
In genere, l'inseminazione intrauterina è indicata in diversi scenari di difficoltà riproduttiva. È raccomandata in caso di sterilità inspiegata, ovvero alla quale non si riesce ad attribuire una causa specifica. Questa metodica è utile anche in presenza di un'alterazione moderata di alcuni parametri del liquido seminale, in caso di fattori cervicali che ostacolano il passaggio degli spermatozooi o di impedimenti all'atto sessuale. In particolare, l'IUI è raccomandata quando gli spermatozoi hanno difficoltà a raggiungere l'utero, come nel caso di impotenza o di una modesta alterazione della qualità dello sperma. Ciò risulta utile soprattutto quando gli spermatozoi incontrano ostacoli nel superare vagina e cervice per via di una barriera fisica o per una mancanza di quantità o qualità dello sperma stesso.
Quest'approccio può essere di grande aiuto anche nei casi di ripetuti insuccessi di induzione della gravidanza ottenuti con stimolazione ovarica tramite farmaci e rapporti sessuali mirati, ovvero concentrati durante i giorni della probabile ovulazione. Un'altra indicazione si verifica quando il partner maschile è stato sottoposto a vasectomia; in tale circostanza, il liquido seminale è ottenuto tramite una puntura del condotto deferente e, una volta ottenuto un campione sufficiente, viene utilizzato per l'inseminazione artificiale.
Prima di intraprendere questo percorso, è fondamentale verificare alcune condizioni preliminari per massimizzare le possibilità di successo. È indispensabile accertare la pervietà tubarica, cioè che le tube di Falloppio siano aperte e funzionanti, poiché la fecondazione avviene al loro interno. È inoltre necessaria l'assenza d'infezioni nel tratto genitale sia maschile che femminile e un'accettabile qualità degli spermatozoi, valutata in termini di numero, movimento (motilità) e morfologia.
Tipologie di IUI: Omologa ed Eterologa
L'inseminazione intrauterina può essere distinta in due tipologie principali:
- Inseminazione Intrauterina Omologa: Consiste nell'introduzione artificiale nella cavità uterina del liquido seminale del partner della donna.
- Inseminazione Intrauterina Eterologa: Prevede l'uso dello sperma di un donatore. Questa opzione è adatta quando le caratteristiche del liquido seminale del partner sono tali da compromettere del tutto la funzionalità riproduttiva, rendendo impossibile l'utilizzo del seme omologo. Attualmente in Italia, a causa della scarsità di donatori volontari di gameti sul territorio nazionale, si ricorre spesso a donatori che afferiscono a banche di gameti estere. Centri specializzati hanno avviato collaborazioni con banche di gameti europee, provviste di un ampio database in grado di soddisfare le richieste delle numerose coppie che si rivolgono a tali strutture per la fecondazione eterologa.
Il Processo dell'Inseminazione Intrauterina
Il percorso dell'IUI si articola in diverse fasi, attentamente monitorate dal personale medico:
- Stimolazione Ovarica o Ciclo Spontaneo: L'IUI può essere eseguita su ciclo spontaneo o, più frequentemente, con una moderata stimolazione farmacologica per la crescita follicolare multipla. Questo avviene attraverso un'induzione dell'ovulazione tramite la somministrazione di farmaci, generalmente gonadotropine ricombinanti, a partire dal secondo o terzo giorno del ciclo mestruale. L'obiettivo primario è stimolare le ovaie a produrre più di un follicolo, portando a maturazione 2-3 cellule uovo per aumentare le possibilità che almeno una di queste venga fecondata. Attraverso il monitoraggio delle dimensioni dei follicoli, dello spessore della mucosa uterina e con il ricorso al test di ovulazione, è possibile prevedere con precisione il momento dell'ovulazione nel ciclo in corso.
- Preparazione del Liquido Seminale: Il liquido seminale necessario per l'IUI viene ottenuto per masturbazione, solitamente dopo 2-5 giorni di astinenza. Questo campione viene poi sottoposto a una speciale preparazione in laboratorio, un processo chiamato "capacitazione", che seleziona gli spermatozoi più attivi e vitali, rimuovendo il plasma seminale e altre sostanze potenzialmente irritanti per l'utero.
- Il Giorno dell'Inseminazione: Il giorno specifico per l'inseminazione viene fissato circa 36 ore dopo la somministrazione di hCG, un ormone che induce l'ovulazione finale. Il liquido seminale del partner o del donatore, che è stato precedentemente esaminato e sottoposto a selezione, viene delicatamente rilasciato all'interno dell'utero della paziente. Questa operazione viene eseguita tramite un catetere sottile e flessibile, che viene inserito con cautela attraverso la cervice uterina.
Tassi di Successo e Poteniali Rischi dell'IUI
L'IUI è una procedura relativamente semplice che, pur non garantendo un successo al 100%, offre risultati buoni in molti casi. Le probabilità di iniziare una gravidanza con questa tecnica sono pari al 10-15% per ciclo.
L'IUI si svolge, di norma, senza complicazioni significative e non prevede manovre dolorose. I rischi sono limitati, ma è fondamentale un attento controllo della risposta ai farmaci utilizzati per indurre l'ovulazione. Questo monitoraggio avviene tramite ecografie delle ovaie e/o dosaggi ormonali, permettendo di sospendere per tempo il trattamento qualora si manifestasse la sindrome da iperstimolazione ovarica (OHSS). L'OHSS è lo sviluppo di un eccessivo numero di follicoli e, nei casi più lievi, può comportare vari sintomi quali aumento di volume delle ovaie, dolori addominali, aumento di peso, mancanza di respiro e nausea. Nei casi più gravi, la sindrome può evolvere in una distensione addominale e nella formazione di coaguli di sangue, condizioni che potrebbero rendere necessario un ricovero in ospedale. Per tale motivo, se più di tre follicoli raggiungono una certa grandezza, può esistere un rischio elevato di gravidanza multipla, con conseguente possibilità che il medico consigli l'abbandono dell'intervento per tutelare la salute della paziente e dei futuri nascituri.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
L'Isteroscopia: Uno Sguardo Dettagliato all'Utero
L’isteroscopia è un esame diagnostico e, in alcuni casi, operativo che consente di analizzare dall’interno lo stato di salute dell’utero, del canale cervicale e dell’endometrio. In sostanza, questa procedura permette al medico di visualizzare direttamente l’interno della cavità uterina e del canale cervicale. Questo avviene attraverso l’introduzione di un sottile strumento ottico, chiamato isteroscopio, dotato di una telecamera e di una fonte luminosa, che viene inserito attraverso la vagina e la cervice fino all'utero.
Tipi e Finalità dell'Isteroscopia
L'isteroscopia si divide principalmente in due categorie, a seconda della sua finalità:
- Isteroscopia Diagnostica: Nel primo caso, l’isteroscopia è utilizzata principalmente per individuare patologie dell’utero, come fibromi o polipi, o per ricercare altre cause di sintomi sospetti, quali sanguinamenti anomali.
- Isteroscopia Operativa (o Terapeutica): Nel secondo caso, l’isteroscopia può servire per finalità operative, realizzando procedure ginecologiche mirate. Questo tipo di procedura endoscopica permette non solo di osservare l’interno dell’utero, ma anche di diagnosticare ed eventualmente trattare diverse condizioni patologiche a carico della cavità uterina, sia nella cervice che nel corpo.
Le principali applicazioni dell'isteroscopia operativa includono:
- Biopsie mirate: Per prelevare campioni di tessuto sospetto.
- Rimozione di polipi: Neoformazioni benigne che possono interferire con la fertilità o causare sanguinamenti.
- Rimozione di miomi sottomucosi: Fibromi che sporgono nella cavità uterina, purché il loro diametro non superi i 1,5 mm.
- Correzione di malformazioni uterine: Come setti uterini parziali o completi, utero a T, a Y o unicorne.
- Lisi di aderenze: Scissione di sinechie intra uterine, simili a cicatrici, che possono ostacolare l'impianto.
- Rimozione di dispositivi intrauterini (IUD) o di corpi estranei.
- Ablazione endometriale: Distruzione dello strato superficiale dell'endometrio, talvolta utilizzata per trattare sanguinamenti uterini anomali.
Indicazioni Specifiche per l'Infertilità
Le indicazioni per l’esecuzione di un’isteroscopia diagnostica nel percorso di una paziente infertile sono molteplici e comprendono un ampio spettro di condizioni patologiche che possono compromettere la fertilità. Tra queste, l'isteroscopia serve a:
- Accertare la presenza di fibromi o polipi uterini, o aderenze intrauterine: Queste anomalie strutturali possono impedire l'impianto dell'embrione o causare aborti.
- Capire i motivi di un’infertilità o indagare i motivi che portano una donna ad avere aborti spontanei ricorrenti: L'esame offre una visione diretta delle potenziali anomalie uterine.
- Valutare lo stato di salute generale dell’endometrio: Questo è cruciale per l'impianto embrionario.
- Valutare il fenomeno dell’iperplasia endometriale: Un'alterazione dell'endometrio generalmente correlata a squilibri ormonali e/o obesità, che rende l’utero meno adatto all’impianto embrionario e può rappresentare un fattore di rischio per l’insorgenza di tumori.
- Risalire alle cause di un’irregolarità nel ciclo mestruale o di una perdita anomala di sangue dall’utero.
- Ricercare le cause delle mestruazioni nelle donne che hanno superato la menopausa.
- Pianificare nei dettagli un intervento chirurgico a livello dell’utero.
- Verificare la presenza anomala di tessuto endometriale nel miometrio (adenomiosi): Una condizione in cui il tessuto che normalmente riveste l'utero (endometrio) cresce nella parete muscolare dell'utero (miometrio).
- Accertare la presenza di un’anomalia congenita a carico dell’utero: Come l'utero setto, unicorne, bicorne, a T, a Y, o a I, che sono correlate sia a una ridotta capacità fertile sia a un aumentato rischio di complicanze durante la gravidanza, come parto prematuro e/o distocie.
- Prelevare un campione di endometrio (biopsia): Da sottoporre, successivamente, a opportune analisi di laboratorio. Tale pratica permette anche di accertare la presenza di un carcinoma endometriale e stabilirne lo stadio di avanzamento.
- Identificare l'endometrite: Un’infezione della superficie interna dell’utero che riduce notevolmente la capacità di impianto dell’embrione ed è strettamente correlata a infertilità, poliabortività e insuccessi nella fecondazione assistita.
- Rilevare sinechie uterine: Aderenze endouterine che possono formarsi a seguito di infezioni uterine, aborti ripetuti con raschiamento e/o pregressi interventi chirurgici all’utero.
- Esaminare l'istmocele: Una pseudocavità che si forma a livello della cicatrice di un precedente taglio cesareo, dove si accumula sangue mestruale, potenziale causa di infertilità.
- Valutare patologie cervicali: L’isteroscopia permette una valutazione dettagliata del canale cervicale, rivelando stenosi, sinechie o versioni anomale che potrebbero ostacolare l’inseminazione intrauterina o il transfer embrionario.
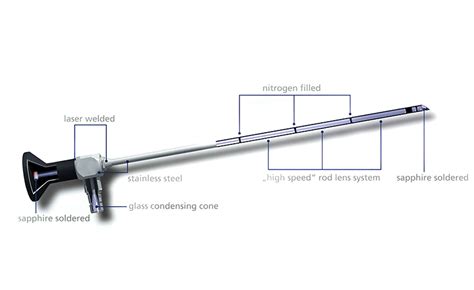
Preparazione, Procedura e Recupero dell'Isteroscopia
L’isteroscopia richiede una specifica preparazione e un’attenta valutazione da parte dello specialista. Il giorno della visita, è opportuno indossare vestiti comodi e pratici, che verranno sostituiti da un camice ospedaliero. Nel caso di isteroscopia terapeutica e di previsione di un intervento in anestesia generale o sedazione profonda, è necessario presentarsi a digiuno da almeno 8 ore.
L’isteroscopia è effettuata introducendo all’interno dell’utero l’isteroscopio. Durante la procedura, avviene una distensione delle pareti uterine interne, spesso tramite l'insufflazione di un mezzo liquido o gassoso. Questo passaggio potrebbe risultare fastidioso per alcune pazienti.
Per quanto riguarda la durata, l'isteroscopia diagnostica dura circa 10-15 minuti. L'isteroscopia operativa, invece, può durare tra i 15 e i 60 minuti, a seconda della complessità dell’intervento da eseguire.
Quanto al dolore, l'isteroscopia diagnostica non è considerata dolorosa. Per l'isteroscopia operativa, il dolore è generalmente minimo e sopportabile nella maggior parte dei casi, spesso descritto come crampi simili ai dolori mestruali. Non è solitamente necessaria la somministrazione di farmaci antidolorifici, a meno che non siano prescritti dal medico. In alcune persone, dopo la procedura, possono presentarsi leggeri crampi dovuti alla distensione dell’utero, e in alcuni casi un lieve dolore alla spalla causato dall'insufflazione di anidride carbonica.
L'isteroscopia operativa viene eseguita con un ricovero giornaliero, generalmente dalle ore 7 alle ore 17 dello stesso giorno, e prevede un'anestesia, spesso una blanda sedazione. Se sono stati usati solo anestetici locali o in assenza di anestesia, la paziente può guidare.
Il recupero post-procedura varia in base al tipo di isteroscopia:
- Isteroscopia Diagnostica: Le pazienti possono rientrare a casa subito dopo la procedura e riprendere le normali attività quotidiane già dal giorno seguente. Tuttavia, è consigliabile astenersi dai rapporti sessuali per almeno 1 o 2 settimane per permettere una completa ripresa dei tessuti.
- Isteroscopia Operativa: La paziente dovrà osservare qualche giorno di assoluto riposo e potrà poi procedere a riprendere gradualmente le attività quotidiane. Sarà necessario rimanere qualche ora in ospedale e, se la procedura ha richiesto l’anestesia, la paziente dovrà essere accompagnata a casa da un'altra persona e dovrà essere affiancata da un adulto per almeno 24 ore, finché gli effetti degli anestetici non sono completamente scomparsi. Durante tale periodo, è vietato guidare o assumere alcolici. La convalescenza a casa può essere accompagnata da crampi, simili ai dolori mestruali, e perdite o sanguinamento, che possono persistere anche per una o due settimane. Questi effetti collaterali sono normali e non devono destare preoccupazione, sebbene sia opportuno consultare il medico se particolarmente intensi. La maggior parte delle donne può riprendere le proprie attività, incluso il lavoro, il giorno dopo l’isteroscopia, purché non siano state somministrate anestesie generali.
Rischi e Complicanze dell'Isteroscopia
L’isteroscopia è una pratica ritenuta sicura e, nella maggior parte dei casi, si svolge senza problemi e disagi per la paziente. L’isteroscopia diagnostica è considerata una procedura sicura con un basso tasso di complicanze. Il rischio di complicanze è generalmente minore dell’1%.
Complicanze più serie, come infezioni o perforazione uterina, sono molto rare, soprattutto quando l’esame viene eseguito da operatori esperti e nel rispetto delle corrette tecniche.
Per fornire una panoramica chiara dei potenziali rischi, si può fare riferimento alla seguente tabella riepilogativa:
| Complicanza | Frequenza |
|---|---|
| Infezioni | Rara |
| Perforazione uterina | Molto rara |
| Reazione vagale | Rara |
Il Ruolo Cruciale dell'Isteroscopia nel Percorso di Fertilità
I benefici dell’isteroscopia, sia diagnostica che operativa, vanno ben oltre la semplice identificazione di patologie uterine; essa assume un ruolo cruciale nel percorso delle coppie che affrontano l'infertilità. Innanzitutto, l’isteroscopia permette una valutazione completa e diretta della cavità uterina, superando i limiti di altre tecniche di imaging come l'ecografia, soprattutto in presenza di patologie concomitanti che potrebbero essere mascherate. Inoltre, la capacità dell'isteroscopia di offrire la possibilità di effettuare interventi terapeutici mirati durante la stessa procedura diagnostica è un enorme vantaggio. Alcune patologie possono essere trattate in regime ambulatoriale, altre, a seconda del caso, richiedono un intervento in sala operatoria.
È sorprendente notare come numerosi studi abbiano dimostrato che il solo fatto di sottoporsi a un’isteroscopia diagnostica possa aumentare le percentuali di gravidanza, anche in assenza di patologie uterine evidenti. Questo suggerisce che la procedura stessa potrebbe avere un effetto benefico sulla ricettività uterina. Se le condizioni riscontrate durante l'esame non possono essere gestite con altri interventi farmacologici e/o chirurgici adeguati, e la procreazione spontanea è impossibile o comunque la probabilità di iniziare una gravidanza è remota, allora il ricorso alla procreazione medicalmente assistita diventa un'opzione indicata.
L'isteroscopia, identificando e correggendo le anomalie uterine, prepara un "terreno" più fertile per l'impianto. Ad esempio, la rimozione di polipi, fibromi sottomucosi o la lisi di aderenze (sinechie uterine) crea un ambiente uterino più sano, aumentando le probabilità di successo non solo per un concepimento naturale, ma anche per tecniche come l'inseminazione intrauterina (IUI) o la fecondazione in vitro (FIVET/ICSI). La risoluzione di un'endometrite cronica o la correzione di malformazioni uterine, anch'esse diagnosticabili e trattabili tramite isteroscopia, sono passaggi fondamentali che possono trasformare un tentativo di PMA da improbabile a potenzialmente riuscito.
Tempistiche per la Gravidanza dopo Isteroscopia e in Vista dell'Inseminazione
Uno degli aspetti più rilevanti per le coppie che si sottopongono a isteroscopia, in particolare in un percorso di fertilità, riguarda le tempistiche per poter cercare una gravidanza o procedere con trattamenti di inseminazione. La ripresa delle attività e la pianificazione dei passi successivi dipendono in larga misura dal tipo di isteroscopia eseguita e dalla natura dell'intervento.
Ripresa delle Attività e Rapporti Sessuali
Dopo un'isteroscopia diagnostica, la paziente può riprendere subito le normali attività quotidiane. In linea teorica, è senza dubbio possibile dare inizio a una gravidanza nei primi mesi successivi. Tuttavia, è generalmente consigliato astenersi dai rapporti sessuali per almeno 1 o 2 settimane per permettere una completa ripresa dei tessuti e minimizzare il rischio di infezioni. Una volta che il ciclo mestruale si è regolarizzato dopo l'isteroscopia, si può tranquillamente sperare che inizi una gravidanza che si sta cercando, anche se occorre avere un po' di pazienza.
Dopo un'isteroscopia operativa, la paziente dovrà osservare qualche giorno di assoluto riposo. La ripresa delle normali attività, compresi i rapporti sessuali, deve essere graduale e seguire le indicazioni specifiche del medico. In presenza di perdite o sanguinamento che possono persistere anche per una o due settimane, è prudente attendere la loro completa risoluzione.
Tempistiche Specifiche per l'Inseminazione e il Concepimento
Nel contesto di un percorso di inseminazione intrauterina o di fecondazione assistita, le tempistiche post-isteroscopia sono cruciali:
- Dopo Rimozione di Polipi o Miomi Sottomucosi: Qualora durante l'isteroscopia sia stato rimosso un polipo o un piccolo mioma, il ginecologo potrebbe consigliare, in alcuni casi, di non aspettare troppo e di riprovare subito a concepire. Questo perché la rimozione di tali ostacoli migliora immediatamente l'ambiente uterino per l'impianto. Tuttavia, per un trattamento di inseminazione, è spesso consigliabile attendere almeno un ciclo mestruale completo per assicurarsi che la mucosa uterina (endometrio) si sia completamente rigenerata e abbia raggiunto uno spessore e una qualità ideali.
- Dopo Lisi di Aderenze o Correzione di Malformazioni: Interventi più complessi, come la lisi di aderenze o la correzione di malformazioni uterine (es. setti uterini), richiedono generalmente un periodo di attesa più lungo per permettere una guarigione completa e la prevenzione di nuove aderenze. Il medico potrebbe prescrivere una terapia ormonale per favorire la rigenerazione endometriale e potrebbe essere consigliata una seconda isteroscopia di controllo ("second look") per verificare l'esito dell'intervento prima di procedere con l'inseminazione. In questi casi, il lasso di tempo prima di poter tentare l'IUI o altri trattamenti PMA può variare da 1 a 3 mesi, o anche di più, a seconda della complessità del caso e della valutazione specialistica.
- Dopo Trattamento di Endometrite Cronica: Se l'isteroscopia ha diagnosticato e permesso il trattamento di un'endometrite cronica, è essenziale verificare l'eradicazione dell'infezione prima di procedere con l'inseminazione. Questo può richiedere un ciclo di terapia antibiotica specifica e un eventuale controllo microbiologico o bioptico. Solo una volta accertata la guarigione, si potrà procedere con i trattamenti di PMA.
È fondamentale seguire scrupolosamente le indicazioni del medico curante per determinare il momento più opportuno per procedere con l'inseminazione o altri trattamenti PMA. La decisione sulle tempistiche deve tenere conto della specifica condizione trattata, della completa ripresa dell'ambiente uterino e della valutazione complessiva della salute della paziente, al fine di ottimizzare le possibilità di successo e minimizzare i rischi.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Procedure Avanzate di PMA: Quando l'IUI non è Sufficiente
Quando l'inseminazione intrauterina non porta ai risultati sperati o le condizioni mediche della coppia richiedono interventi più complessi, la procreazione medicalmente assistita offre una gamma di trattamenti di secondo e terzo livello. Questi prevedono che la fecondazione avvenga dapprima in vitro, ovvero al di fuori del corpo della donna, in laboratorio. Se le condizioni riscontrate non possono essere gestite con altri interventi farmacologici e/o chirurgici adeguati, o la probabilità di iniziare una gravidanza è remota, il ricorso a queste tecniche più avanzate diventa spesso necessario.
Fecondazione In Vitro con Trasferimento di Embrioni (FIVET)
La FIVET è una delle tecniche più conosciute di PMA di secondo livello. Con questa metodologia, la fecondazione degli ovuli da parte degli spermatozoi avviene al di fuori del corpo della donna, in laboratorio, in una provetta. L’incontro tra i gameti avviene in modo naturale/spontaneo in questo ambiente controllato. Per aumentare le possibilità di gravidanza, si cerca di ottenere un numero maggiore di ovociti rispetto al ciclo spontaneo. Sugli ovociti prelevati, dopo la stimolazione ovarica, viene versata una goccia di liquido seminale preparato. In questo contesto, lo spermatozoo, così come avviene in natura, dovrà da solo attraversare la membrana dell’ovulo per fecondarlo.
Iniezione Intracitoplasmatica di Spermatozoi (ICSI)
L’iniezione intracitoplasmatica di spermatozoi (ICSI) è un'evoluzione della FIVET, impiegata solitamente in presenza di infertilità maschile dovuta ad un basso numero di spermatozoi, a una scarsa motilità o morfologia, o nei casi di precedenti fallimenti di FIVET con fecondazione tradizionale. La procedura ICSI prevede la selezione di un singolo spermatozoo, il più idoneo dopo un'attenta valutazione di mobilità e morfologia da parte dell'embriologo, e il suo inserimento meccanico attraverso un ago sottilissimo direttamente all’interno dell’ovulo maturo. Nell’ICSI il liquido seminale viene raccolto per masturbazione (o con altre metodiche) dopo 48-72 ore di astinenza, nello stesso giorno del prelievo degli ovociti. La fecondazione avviene subito dopo, previa selezione dello spermatozoo più idoneo. Questa tecnica è utilizzata comunemente anche in caso di fecondazione eterologa con donazione di spermatozoi.
Diagnosi Genetica Preimpianto (PGT)
La Diagnosi Genetica Preimpianto (PGT) è una procedura di diagnosi prenatale, utilizzabile nei casi di fecondazione in vitro. Consiste in una biopsia del tessuto esterno all’embrione (per non arrecare danni allo stesso) al fine di individuare malattie genetiche ed ereditarie. L'obiettivo è procedere all’impianto di embrioni risultati sani, il che aumenta anche le possibilità di successo della fecondazione in vitro e riduce il rischio di aborti spontanei o di nascite di bambini affetti da patologie gravi. Si esegue preferibilmente in fase di sviluppo dell’embrione, al 5° giorno (stadio di blastocisti).
Ovodonazione e Donazione di Spermatozoi
Quando i gameti della coppia non sono utilizzabili, o presentano anomalie genetiche, si può ricorrere alla fecondazione eterologa. Per una fecondazione eterologa con ovodonazione, l'attenzione si concentra sulla qualità del liquido seminale del partner maschile e sulle caratteristiche dell’utero della partner femminile, che dovrà essere idoneo a portare avanti una gravidanza. Vengono raccolte le caratteristiche della coppia ricevente, in modo che si possano incrociare con una banca dati contenente le caratteristiche delle potenziali donatrici, al fine di garantire la massima compatibilità fenotipica. Similmente, per la donazione di spermatozoi, si seleziona il donatore più adatto.
Crioconservazione di Gameti ed Embrioni
La stimolazione ovarica può essere molto impegnativa per la donna. Le moderne tecnologie di riproduzione assistita permettono di limitare il ricorso a ripetute stimolazioni attraverso la crioconservazione degli ovociti. In pratica, con il pick-up ovocitario, vengono prelevati più ovuli; non tutti vengono impiegati per la fecondazione in vitro immediatamente. Alcuni possono essere crioconservati, cioè congelati, per un utilizzo futuro. Questa pratica offre maggiore flessibilità alla coppia e alla donna, preservando la fertilità. Per ragioni mediche, potrebbe essere necessario crioconservare tutti gli embrioni ottenuti dopo la fecondazione. In questo caso, il medico specialista valuta le tempistiche ideali per effettuare il transfer da embrioni scongelati, solitamente preparando l'endometrio in un ciclo successivo per ottimizzare le possibilità di impianto.
Aspetti Pratici e Logistici della Procreazione Medicalmente Assistita
Intraprendere un percorso di procreazione medicalmente assistita richiede una serie di passaggi ben definiti e una costante comunicazione con il team medico.
La Prima Visita e la Pianificazione Terapeutica
Il percorso inizia con una prima visita approfondita, durante la quale il medico approfondisce i precedenti fisiologici e patologici dei pazienti, raccoglie l'anamnesi completa e valuta tutte le informazioni diagnostiche disponibili. Questo consente di individuare la strategia terapeutica più efficace e personalizzata. Il Prof. viene contestualmente esaminato l’apparato genitale femminile mediante ecografia transvaginale 2-3D per lo studio di ovaie e utero, fornendo un quadro dettagliato della situazione.
La Stimolazione Ovarica Controllata
Se il percorso definito dal medico prevede la fecondazione in vitro, si avvia la stimolazione della crescita dei follicoli ovarici. Si parla di stimolazione ovarica quando si sollecita, attraverso l’impiego di farmaci, lo sviluppo dei follicoli ovarici tramite specifici farmaci per la fertilità. Questi farmaci vengono solitamente somministrati con un’iniezione quotidiana per un periodo che va dagli 8 ai 14 giorni, a seconda dei casi e della risposta individuale della paziente. Il trattamento avviene sotto stretta sorveglianza medica per monitorare la risposta ovarica ed evitarne i rischi, ovvero attraverso esami del sangue atti a valutare la produzione di estrogeni da parte delle ovaie ed ecografie mirate al controllo dello sviluppo e della crescita dei follicoli stessi. Quando gli ovuli sono maturi e hanno raggiunto le dimensioni desiderate, si somministra alla paziente un’iniezione dell’ormone hCG per avviare il processo di ovulazione. Nell’arco delle successive 34-36 ore si procede al prelievo degli ovociti, noto come pick-up ovocitario. Generalmente, in questo processo si ottiene più di un ovocita, a differenza dell’ovulazione mensile fisiologica che ne produce uno solo.
La Fertilizzazione e il Trasferimento Embrionale
Nel laboratorio, il liquido seminale, precedentemente sottoposto a capacitazione, viene utilizzato per la fertilizzazione in vitro. Nel nostro laboratorio, il liquido seminale viene sottoposto a capacitazione e si procede alla fertilizzazione in vitro. Nei giorni successivi, gli embriologi seguono lo sviluppo embrionario, monitorando attentamente la crescita degli embrioni.
Al termine della coltura embrionale, quindi pochi giorni dopo il prelievo ovocitario, è già possibile procedere con il transfer a fresco, cioè il trasferimento dell'embrione nell'utero materno. Il programma l’embryo-transfer, che può avvenire da 3 a 5 giorni dopo la fertilizzazione ovocitaria, in base allo stadio di sviluppo degli embrioni. Per ragioni mediche, come un rischio elevato di sindrome da iperstimolazione ovarica o una scarsa ricettività endometriale nel ciclo di stimolazione, potrebbe essere tuttavia necessario crioconservare tutti gli embrioni ottenuti. In questo caso, il medico specialista valuta le tempistiche ideali per effettuare il transfer da embrioni scongelati in un ciclo successivo. Per la partner femminile, si pianifica un progetto terapeutico di preparazione dell’endometrio, in modo da arrivare all’embryo-transfer con un endometrio di spessore e qualità biologica ideali per l’impianto embrionario. A distanza di circa 2 settimane dal trasferimento embrionale, un prelievo di sangue per il dosaggio del beta-hcg ci darà l'esito: se la gravidanza è iniziata.
Per l’inseminazione intratubarica, nel giorno stabilito, il liquido seminale di donatore destinato alla coppia in questione viene scongelato e preparato per l’inseminazione. La donna, con la vescica lievemente piena, viene accompagnata in sala chirurgica dove il liquido seminale capacitato verrà inserito sotto guida ecografica a livello tubarico. Per la paziente, il tutto si svolge senza il minimo dolore e dopo poco viene dimessa.
Per la fecondazione in vitro con seme di donatore, nel giorno stabilito per il prelievo ovocitario, la donna viene accompagnata in sala chirurgica, dove sarà sottoposta a sedazione più anestesia locale alla presenza dell’anestesista, in modo che il prelievo risulti completamente indolore. Si procede allo svuotamento dei follicoli ovarici presenti e al reclutamento degli ovociti; quelli maturi saranno fertilizzati mediante ICSI/PICSI con gli spermatozoi del donatore prescelto.
Costi e Accesso alle Cure
Non esiste un unico processo di fecondazione assistita standardizzato; le modalità, i tempi ed i costi dipendono dai singoli casi. Fattori come la diagnosi di infertilità, l’anamnesi e l’età della coppia, eventuali e precedenti percorsi di fecondazione assistita, e il tipo di tecnologia impiegata influenzano notevolmente il costo totale.
È possibile sottoporsi a tecniche di PMA attraverso il Servizio Sanitario Nazionale (SSN) e il pagamento di un Ticket, ma può capitare che i tempi per le liste d’attesa siano molto lunghi. In alternativa, ci si può rivolgere a un centro per la fertilità qualificato e certificato, a cui chiedere un preventivo dettagliato prima di iniziare l’iter. Trattandosi di strutture private, non esiste un prezzario unico e i costi possono variare considerevolmente.
Tra i costi da considerare, vi sono quelli relativi alla stimolazione ovarica, che includono i prezzi dei farmaci e quelli del controllo dell’ovulazione. Anche la crioconservazione dei gameti (ovociti o spermatozoi) ha un costo, che può essere incluso nel trattamento generale o avere un costo a parte che varia indicativamente dai 300 ai 2000 euro.
Oggi, grazie ai progressi della medicina riproduttiva, molte coppie possono realizzare il sogno di avere una famiglia. La nascita di Louise Joy Brown il 25 luglio 1978, la prima bambina concepita tramite fecondazione in vitro, ha segnato l'inizio di un'era di speranza. Pesava 2.608 kg, era sana e aveva un viso bellissimo; i suoi genitori, Lesley e John Brown, dopo anni di tentativi falliti, riuscirono finalmente ad abbracciare il loro piccolo miracolo, dimostrando il potenziale trasformativo di queste tecniche.
Come specialisti, l'obiettivo è trasformare le lacrime delle donne, versate per un corpo che non funziona, in sorrisi, e la preoccupazione sul loro viso in felicità, aiutandole a realizzare il loro sogno più grande: avere una famiglia.
tags: #inseminazione #dolo #quanto #dall #isteroscopia