L'esperienza dell'aborto, sia esso spontaneo o indotto, è complessa e può comportare una serie di manifestazioni fisiche che meritano di essere comprese a fondo. Tra queste, la presenza di sanguinamento e l'espulsione di coaguli di sangue rappresentano eventi molto comuni, spesso fonte di preoccupazione per le donne coinvolte. Sebbene in molti casi si tratti di fenomeni fisiologici attesi, la loro natura, intensità e durata possono variare notevolmente, rendendo fondamentale discernere tra ciò che è normale e ciò che richiede attenzione medica. Questa guida si propone di esplorare in dettaglio la formazione e il significato dei coaguli di sangue dopo un aborto, fornendo informazioni basate sulle più aggiornate conoscenze mediche per aiutare a navigare questo delicato periodo con maggiore consapevolezza e serenità.
La Nascita dei Coaguli di Sangue: Un Fenomeno Fisiologico Post-Aborto
I coaguli di sangue che si manifestano dopo un aborto, sia spontaneo che indotto, sono una parte naturale del processo di espulsione del tessuto uterino e di guarigione del corpo. Comprendere la loro origine è il primo passo per affrontare questa esperienza con maggiore consapevolezza. Quando la gravidanza si interrompe, l'utero, che si era preparato ad accogliere e nutrire il feto, inizia un processo di "pulizia" per rimuovere il materiale residuo. Questo processo coinvolge contrazioni uterine, che aiutano a staccare il rivestimento endometriale ispessito e, nel caso di aborto spontaneo o incompleto, i prodotti del concepimento.
Durante questo processo, il sangue viene rilasciato dai vasi sanguigni presenti nell'utero. Se il flusso di sangue è abbondante o se il sangue rimane per un certo periodo all'interno della cavità uterina o della vagina prima di essere espulso, può coagularsi. Questo è del tutto simile a quanto avviene durante una mestruazione abbondante, sebbene in questo contesto il volume di sangue e la dimensione dei coaguli possano essere significativamente maggiori. La presenza di coaguli indica che il corpo sta lavorando per eliminare ciò che non è più necessario o vitale. È normale che il tuo corpo impieghi del tempo per svuotare completamente l'utero. Dopo un aborto l’utero ci mette settimane a espellere i residui decidui ovulari. L’endometrio ricomincia la sua rigenerazione (dopo l’espulsione del sacco gestazionale) che si conclude con la mestruazione successiva. In pratica l’utero è “auto-pulente”. Questo meccanismo di auto-pulizia è un processo biologico complesso e ben orchestrato, ma la sua efficacia e tempistica possono essere influenzate da diversi fattori, tra cui lo stadio della gravidanza al momento dell'aborto e la modalità con cui questo si è verificato.

Coaguli di Sangue e Sanguinamento nell'Aborto Spontaneo
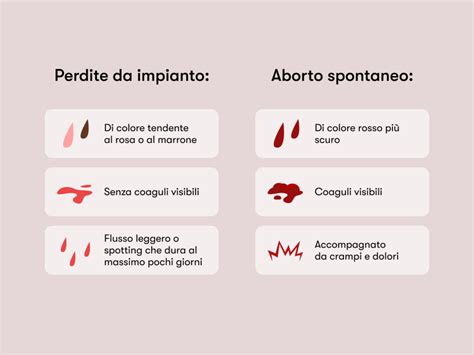
L'aborto spontaneo consiste nella perdita di una gravidanza prima di 20 settimane di gestazione, e la maggior parte degli aborti avviene nelle prime 12 settimane di gravidanza. Sanguinamento e crampi sono segni comuni di un aborto spontaneo. Questi sintomi possono variare ampiamente in intensità e caratteristiche. In caso di gravidanza non ancora nota, si può avere un aborto spontaneo e confonderlo con il ciclo mestruale. Tuttavia, anche quando la gravidanza è nota, l'insorgenza di sanguinamento e crampi può essere il primo segnale di un aborto spontaneo.
All’inizio si può avere un sanguinamento ridotto, simile al ciclo mestruale. Man mano che l’aborto continua, di solito il sanguinamento peggiora. Il sangue può essere di colore rosso vivo o rosso scuro. Talvolta si osservano anche coaguli di sangue, e possono essere presenti crampi che possono peggiorare man mano che l’utero espelle i vari residui della gravidanza. Questa espulsione può includere la fuoriuscita di grossi coaguli e pezzi di tessuto. La dimensione e la quantità di questi coaguli e frammenti di tessuto possono essere variabili, e talvolta possono essere allarmanti per la donna che li osserva.
È di vitale importanza chiamare immediatamente il medico in caso di qualsiasi sanguinamento durante la gravidanza. Sebbene la presenza di sangue o coaguli sia un segno potenziale di aborto spontaneo, non tutti i sanguinamenti durante la gravidanza sono indicativi di un aborto. In circa la metà dei casi la gravidanza prosegue senza problemi, ma un controllo medico è sempre necessario per accertare la situazione. Se vengono eliminati grossi coaguli e frammenti di tessuto, è consigliabile conservarli in un contenitore o avvolgerli in un asciugamano per farli esaminare dal medico, in quanto l'analisi di questo materiale può fornire informazioni cruciali per la diagnosi e per eventuali trattamenti futuri.
Per stabilire se c’è stato un aborto spontaneo, il medico controlla la cervice (la parte inferiore dell’utero). Se la cervice è aperta, è probabile un aborto. Il medico esegue anche un’ecografia per vedere se il feto è ancora vivo e per valutare la presenza di eventuali residui all'interno dell'utero. Inoltre, vengono eseguiti degli esami del sangue per controllare i livelli dell’ormone della gravidanza hCG, i cui valori possono indicare se la gravidanza sta progredendo o meno.
Le Cause dei Coaguli di Sangue e del Sanguinamento nell'Aborto Spontaneo
Non è sempre chiaro che cosa provochi un aborto spontaneo, il che può rendere difficile accettare l'evento. Tuttavia, è importante sottolineare che l’aborto spontaneo non è provocato da uno shock emotivo improvviso, come cattive notizie. Inoltre, piccoli traumi come una scivolata o una caduta non causano aborti. Tuttavia, traumi importanti come un incidente d’auto grave possono causare un aborto. Le cause variano a seconda dello stadio della gravidanza e possono influenzare la natura e l'intensità del sanguinamento e la presenza di coaguli.
Nelle prime 12 settimane di gestazione, la causa più comune è un problema del feto, come un difetto genetico o una malattia ereditaria. Talvolta il feto presenta difetti talmente gravi da rendere impossibile la sopravvivenza in utero per più di uno o due mesi. Un grave difetto causa la maggior parte degli aborti spontanei nelle prime 12 settimane di gravidanza. In questi casi, il corpo riconosce un'anomalia che impedirebbe uno sviluppo sano e avvia il processo di espulsione, che si manifesta con sanguinamento e coaguli.
Nelle settimane da 13 a 20 di gestazione, spesso il medico non riesce a stabilire la causa dell’aborto. Tuttavia, talvolta è possibile identificare alcune cause specifiche. Tra queste vi sono problemi degli organi riproduttivi, come fibromi, tessuto cicatriziale, utero doppio o una cervice debole. Anche l'incompatibilità Rh (quando il sangue della madre è Rh-negativo mentre quello del feto è Rh-positivo) può essere una causa. L'uso di sostanze come cocaina, alcol o tabacco, lesioni gravi, o infezioni come quella da citomegalovirus o la rosolia possono contribuire all'aborto spontaneo in questa fase. Alcuni problemi di salute non trattati durante la gravidanza, come diabete, tiroide ipoattiva o ipertensione, rappresentano ulteriori fattori di rischio. La presenza di queste condizioni può influenzare l'integrità della gravidanza e, di conseguenza, il processo di distacco e di espulsione del tessuto.
In caso di diversi aborti spontanei, il medico può ricercare problemi più specifici. Ad esempio, può indagare se il sangue della madre si coagula troppo facilmente, una condizione che potrebbe portare alla formazione di coaguli nei vasi sanguigni della placenta, compromettendo l'apporto di nutrienti al feto. Un'altra causa ricercata sono le anomalie cromosomiche del feto ereditate da uno dei genitori. Queste condizioni sottostanti possono richiedere indagini e trattamenti specifici prima di tentare una nuova gravidanza, al fine di aumentare le probabilità di successo di un nuovo tentativo.
Aborto spontaneo: cause e ricerca gravidanza successiva
Coaguli di Sangue e Sanguinamento nell'Interruzione Volontaria di Gravidanza (IVG)
L'interruzione volontaria di gravidanza (IVG) è una procedura medica che può essere eseguita tramite metodi farmacologici o chirurgici. Anche in questo contesto, la presenza di sanguinamento e coaguli di sangue è un aspetto comune e atteso del processo, sebbene le loro caratteristiche possano differire a seconda della metodologia impiegata.
Aborto Farmacologico: Il Ruolo di Mifepristone e Misoprostolo
Dopo un'interruzione volontaria della gravidanza è possibile che ci vogliano alcune settimane affinché tutto il materiale venga espulso dalla cavità uterina. La procedura farmacologica di interruzione di gravidanza prevede la somministrazione di farmaci che hanno appunto lo scopo di impedire che la gravidanza prosegua e, allo stesso tempo, di determinare l’espulsione del concepito.
Il Mifepristone, la prima compressa assunta, solitamente non causa alcun effetto collaterale significativo, sebbene alcune donne possano avvertire una lieve emorragia o nausea. È con l'assunzione del Misoprostolo (talvolta denominato Cyprostol®), la seconda compressa, che il processo di espulsione ha inizio. Dopo l'uso del Misoprostolo dovresti aspettarti sanguinamento e crampi. Questi sintomi sono il segnale che l'utero sta iniziando a contrarsi per espellere i prodotti della gravidanza.
Il sanguinamento di solito inizia entro quattro ore dall'uso delle pillole, a volte inizia più tardi. L'emorragia e i crampi e anche altri effetti collaterali come nausea, vomito, diarrea, mal di testa, vertigini, vampate di calore o febbre possono verificarsi poco dopo l'assunzione di Misoprostolo. Il sanguinamento è spesso il primo segno che l'aborto è iniziato. Man mano che l'aborto continua, sanguinamento e crampi diventano più pesanti. Il sanguinamento è spesso più pesante di una normale mestruazione, e possono esserci coaguli. La dimensione e la quantità dei coaguli possono essere notevoli, riflettendo l'entità del materiale che l'utero sta espellendo. In generale, più la gravidanza è in stato avanzato, più pesanti saranno i crampi e il sanguinamento, poiché c'è più tessuto da espellere.
Se l'aborto è completo, l'emorragia e i crampi diminuiranno progressivamente. Il sanguinamento più pesante si verifica in genere 2-5 ore dopo l'uso del Misoprostolo e di solito rallenta entro 24 ore. I crampi e il sanguinamento più intensi generalmente durano 3-5 ore, ma possono durare più o meno tempo a seconda della donna e dello stadio della gravidanza. Normalmente il sanguinamento continuerà leggermente per una o tre settimane dopo l'aborto, ma i tempi possono variare. Alcune donne sanguinano pesantemente per un massimo di 48 ore e possono passare giorni di fuoriuscita di coaguli di sangue o addirittura settimane dopo aver assunto il Misoprostolo.
È fondamentale essere consapevoli dei segnali che indicano la necessità di assistenza medica urgente. Questo è comune e non pericoloso, a meno che non si riempiano più di due maxi pad all'ora per 2 ore o più o non si perdano coaguli più grandi di un'arancia. In tal caso, è imperativo contattare immediatamente un professionista sanitario. Devi preoccuparti solo se riempi da cima a fondo due assorbenti grandi notte in un’ora. Inoltre, è opportuno consultare il ginecologo nel caso in cui comparissero perdite maleodoranti, che potrebbero indicare un'infezione.
Nonostante l'espulsione iniziale, la procedura farmacologica può comportare che persista materiale all’interno della cavità uterina nei giorni e nelle settimane successive all’utilizzo dei farmaci, in quanto il materiale viene espulso dall’utero con tempi che sono variabili e non prevedibili. È necessario pertanto effettuare controlli a distanza di tempo, generalmente dopo 3/4 settimane dalla procedura. Più di preciso occorre effettuare il test di gravidanza e l’ecografia, che appunto consente di verificare che tutto il materiale sia stato espulso. Questi controlli non è opportuno effettuarli prima del periodo indicato, in primo luogo perché quasi di sicuro il test di gravidanza risulterebbe ancora positivo (anche se la gravidanza si è interrotta) per il permanere nell’organismo dell’ormone beta-hCG.
Aborto Chirurgico: Sanguinamento e Coaguli Attesi
Anche dopo un'interruzione chirurgica di gravidanza, la donna può sperimentare sanguinamento e, in alcuni casi, l'espulsione di coaguli. Subito dopo un'interruzione chirurgica, l'utero si contrae per tornare alle sue dimensioni pre-gravidanza e per chiudere i vasi sanguigni all'interno. Queste contrazioni possono causare un leggero fastidio o dolori, simili a crampi mestruali.
Il sanguinamento dopo un'interruzione chirurgica è di solito inferiore a quello di una normale mestruazione. Tuttavia, può iniziare in modo irregolare; ad esempio, i primi 1-2 giorni può non essere presente o essere molto scarso. In pochi casi, il sanguinamento può essere più intenso, ma in genere tende ad essere meno abbondante e più controllato rispetto all'aborto farmacologico o spontaneo, proprio perché la maggior parte del tessuto è stata rimossa meccanicamente.
Per quanto riguarda i coaguli, è possibile che dopo l'uscita dall'utero il sangue si coaguli non appena entra in contatto con la vagina e venga quindi espulso sotto forma di coaguli di sangue. È importante notare che questi non si tratta di "coaguli di tessuto", ma di sangue che ha avuto il tempo di aggregarsi. Queste formazioni di sangue coagulato sono generalmente più piccole rispetto a quelle che si possono osservare in un aborto farmacologico o spontaneo, dove l'espulsione del tessuto può essere più cospicua.
Indipendentemente dal tipo di procedura, in caso di sanguinamento eccessivo o di preoccupazioni riguardo ai coaguli, è sempre consigliabile contattare il proprio medico o la clinica che ha eseguito l'intervento per ricevere indicazioni appropriate.
Quando i Coaguli Diventano Preoccupanti: L'Emorragia Tardiva o Eccessiva
Se è vero che la presenza di sanguinamento e coaguli è comune dopo un aborto, è altrettanto vero che esistono situazioni in cui questi fenomeni possono indicare una complicanza che richiede attenzione medica immediata. L'emorragia tardiva o eccessiva a seguito di un aborto, di una gravidanza ectopica o di una gravidanza molare è una complicanza medica potenzialmente grave che si verifica quando la perdita di sangue post-evento supera i limiti fisiologici per quantità o durata.
Si definisce "eccessiva" un'emorragia che richiede un intervento medico urgente a causa dell'intensità del flusso, spesso superiore a quella di una normale mestruazione, come ad esempio il riempimento di più di due assorbenti grandi all'ora per diverse ore consecutive. Si definisce invece "tardiva" (o secondaria) quella che si manifesta dopo un periodo di apparente stabilità, solitamente tra le 24 ore e le 6 settimane successive all'evento primario. Questa distinzione temporale è cruciale per la diagnosi e il trattamento.
Le cause principali di un'emorragia anomala post-aborto sono principalmente due:
- Ritenzione di prodotti del concepimento (RPOC): È la causa più comune. Si verifica quando piccoli frammenti di tessuto placentare o embrionale rimangono all'interno dell'utero. Questi residui impediscono alle pareti uterine di contrarsi efficacemente per chiudere i vasi sanguigni aperti, portando a un sanguinamento persistente.
- Atonia uterina: In questo caso, l'utero non riesce a contrarsi (mancanza di tono muscolare) dopo l'espulsione o la rimozione del tessuto. Le contrazioni uterine sono essenziali per comprimere i vasi sanguigni e prevenire l'emorragia, quindi un utero atonico può sanguinare copiosamente.
Il sintomo cardinale di queste complicanze è, ovviamente, l'emorragia vaginale anomala, che può essere accompagnata da forti crampi, vertigini, debolezza o tachicardia.
Per diagnosticare e gestire queste condizioni, il medico procede con:
- Anamnesi ed Esame Obiettivo: Il medico valuterà la storia recente della paziente (tipo di gravidanza, procedura eseguita, data dell'evento) e condurrà un esame fisico per valutare le condizioni generali e l'entità del sanguinamento.
- Ecografia Pelvica (Transvaginale): È lo strumento diagnostico d'elezione. Permette di visualizzare se all'interno dell'utero sono presenti residui di tessuto (RPOC), coaguli organizzati o se la cavità è vuota. Questa è fondamentale per distinguere tra RPOC e atonia.
Il trattamento dipende dalla causa sottostante:
- Uterotonici: Farmaci come l'ossitocina o le prostaglandine (es. Misoprostolo) possono essere somministrati per stimolare le contrazioni uterine e favorire l'espulsione dei residui o il ripristino del tono uterino in caso di atonia.
- Revisione della cavità uterina (D&C - Dilatazione e Curettage): È la procedura standard per rimuovere i residui di tessuto placentare o embrionale (RPOC). Questo intervento chirurgico mira a svuotare completamente l'utero, permettendo così la sua corretta contrazione e l'arresto del sanguinamento.
Nella maggior parte dei casi, se l'emorragia viene trattata tempestivamente, la prognosi è eccellente e la paziente si riprende completamente. Il decorso post-trattamento prevede un periodo di riposo e il monitoraggio dei livelli di emoglobina per assicurarsi che non vi sia anemia. Le complicazioni a lungo termine sono rare ma possono includere la formazione di aderenze intrauterine (Sindrome di Asherman) a seguito di raschiamenti ripetuti o particolarmente aggressivi, che potrebbero influire sulle gravidanze future. Pertanto, è cruciale che queste procedure siano eseguite con la massima cura e solo quando strettamente necessario.
La Gestione Medica e il Trattamento dei Residui Uterini
La gestione di un aborto, sia spontaneo che indotto, richiede un approccio attento e personalizzato, specialmente quando si tratta di assicurare che l'utero si sia completamente svuotato.
Se il feto e la placenta (l’organo che nutre il feto) non sono più all’interno della donna, non è necessario alcun trattamento. In questi casi, il sanguinamento e i crampi si interromperanno spontaneamente dopo poco tempo, e il corpo può procedere con il suo naturale processo di recupero.
Tuttavia, se sono ancora presenti frammenti della gravidanza all'interno dell'utero, il medico potrebbe adottare diverse strategie. Una di queste è tenere la paziente sotto osservazione per vedere se l’utero si svuota da solo, purché non siano presenti febbre o apparente stato di malessere. Questo approccio è spesso preferito quando i residui sono di piccole dimensioni e la donna è asintomatica o presenta sintomi lievi, permettendo al corpo di completare il processo in modo naturale.
Se l'osservazione non porta alla risoluzione o se ci sono segni di complicanze (come sanguinamento eccessivo, infezione o dolore persistente), allora il medico può decidere di eseguire un intervento per rimuovere i resti della gravidanza. Se il medico deve rimuovere i frammenti della gravidanza dall’utero, somministra un farmaco che provoca sonnolenza o un'anestesia più profonda, a seconda della procedura e della situazione clinica. L’intervento effettuato dipende da quanto avanzata è la gravidanza:
- Nelle prime 12 settimane di gestazione: I frammenti vengono rimossi mediante uno strumento di aspirazione inserito nell’utero attraverso la vagina. Questa procedura è nota come aspirazione manuale a vuoto (MVA) o aspirazione elettrica (EVA) ed è generalmente rapida ed efficace.
- Tra 12 e 20 settimane di gestazione: I frammenti vengono rimossi mediante strumenti chirurgici inseriti nell’utero attraverso la vagina, in una procedura denominata dilatazione e curettage (D&C) o dilatazione ed evacuazione (D&E).
- Intorno alle 20 settimane di gestazione: Può essere somministrato un farmaco per avviare il travaglio ed eliminare il resto della gravidanza, una procedura simile a un parto indotto.
Il Raschiamento e le Procedure di Evacuazione
Il raschiamento, o curettage, è una procedura medica che può essere utilizzata sia a scopo diagnostico che terapeutico. Il curettage diagnostico prevede la rimozione dall’interno dell’utero di frammenti di endometrio per sottoporli a un esame istologico, utile per investigare irregolarità mestruali o altre condizioni uterine. La gravidanza può interrompersi spontaneamente a volte anche per cause difficili da accertare. L’interruzione spontanea della gravidanza si manifesta in genere con la comparsa di perdite di sangue e dolore al basso ventre e può essere confermata con un esame ecografico. In caso di aborto spontaneo incompleto, il raschiamento diventa una procedura terapeutica per rimuovere i prodotti del concepimento ritenuti.
Come si fa il raschiamento dopo un aborto? Alcune procedure prevedono, al fine di dilatare facilmente il canale cervicale, la somministrazione di misoprostolo - una molecola appartenente alla famiglia delle prostaglandine -, che induce a livello dell’utero l’ammorbidimento della cervice e la contrazione dell’utero. Questa preparazione riduce il rischio di complicanze e facilita l'accesso all'utero. La procedura del raschiamento uterino è molto sicura se eseguita da personale esperto e in un ambiente sterile.
Quanto è doloroso il raschiamento? Il raschiamento è una procedura in sé dolorosa, che richiede pertanto, come si è visto, l’anestesia, generale o locale, per garantire il comfort della paziente. L'anestesia è personalizzata in base alle condizioni della donna e al tipo di procedura.
Come ci si sente dopo il raschiamento? Cosa succede al corpo dopo un raschiamento? In seguito a un raschiamento effettuato dopo un aborto, i crampi sono l’effetto collaterale più comune. Questi crampi sono causati dalle contrazioni dell'utero che cerca di tornare alle sue dimensioni normali. I farmaci antinfiammatori non steroidei (come ketoprofene, ibuprofene) aiutano nell’attenuare il dolore. Per alcuni giorni può persistere un leggero sanguinamento, che dovrebbe diminuire gradualmente.
Quanti giorni di riposo dopo il raschiamento? Dopo essersi sottoposte a una procedura di curettage è consigliabile osservare un breve periodo di riposo per qualche giorno, evitando attività fisiche intense e mantenendo un'igiene accurata per prevenire infezioni. È importante seguire tutte le indicazioni post-operatorie fornite dal personale medico.
Aborto spontaneo: cause e ricerca gravidanza successiva
Recupero e Considerazioni Post-Aborto: Aspetti Fisici ed Emotivi
L'aborto, sia spontaneo che indotto, rappresenta un evento significativo nella vita di una donna, che comporta non solo cambiamenti fisici ma anche un profondo impatto emotivo. Il periodo post-aborto è una fase di recupero e adattamento, in cui il corpo e la mente necessitano di tempo e supporto per guarire.
Il Recupero Fisico e il Ritorno alla Normalità
Dal punto di vista fisico, il corpo inizia un percorso di ripristino delle sue funzioni normali. Un aspetto centrale di questo recupero è il ritorno del ciclo mestruale. Dopo un aborto spontaneo, possono volerci tra le 4 e le 6 settimane perché le mestruazioni tornino regolari. Naturalmente, i tempi cambiano da persona a persona, tanto che a volte l’attesa può durare alcuni mesi. Ricorda che il tuo corpo ha bisogno di riposarsi, riprendersi e guarire: solo a quel punto tornerai ad avere il ciclo. In caso di interruzione volontaria di gravidanza, il ciclo mestruale successivo avviene generalmente dopo 4-6 settimane.
Durante questo periodo, il corpo subisce anche cambiamenti ormonali significativi. L'ormone della gravidanza hCG viene eliminato solo lentamente dall'organismo e i test tradizionali sono molto sensibili, quindi un test di gravidanza potrebbe risultare positivo per diverse settimane anche dopo la risoluzione della gravidanza. Il turgore delle mammelle, un sintomo comune di gravidanza, a volte può durare fino a 3 settimane. Qualora fosse presente nausea, dopo l'interruzione questa scomparirà nel giro di un giorno. Questi sono tutti segni che il corpo si sta riadattando ai livelli ormonali pre-gravidanza.
Per quanto riguarda la fertilità, è importante sfatare alcune credenze comuni. Un'interruzione di gravidanza senza complicanze non ha ripercussioni negative sulla fertilità futura. Anzi, l'ovulazione successiva avviene circa 2 settimane dopo l'interruzione. Questo significa che potrebbe restare di nuovo incinta se non adotta un metodo contraccettivo sicuro. Sarebbe opportuno iniziare a utilizzare metodi contraccettivi ormonali (pillola, bastoncini, anello, cerotto, iniezione dei tre mesi) subito dopo l'interruzione chirurgica per prevenire una nuova gravidanza indesiderata. Se si desidera riprovare a rimanere incinta dopo un aborto spontaneo, in genere si consiglia di attendere che spariscano tutti i sintomi dell’aborto spontaneo, in modo da evitare eventuali infezioni e per consentire al corpo di recuperare completamente. Inoltre, è meglio aspettare che torni il ciclo, così potrai calcolare le date per la gravidanza in maniera più accurata. Ad ogni modo, puoi sempre chiedere consiglio al tuo medico per ricevere indicazioni personalizzate.
È essenziale seguire alcune precauzioni nei giorni immediatamente successivi all'aborto per favorire una guarigione ottimale e prevenire complicanze. Nei primi 2 giorni dopo l'intervento di interruzione eviti di avere rapporti sessuali, non vada a nuotare, non faccia il bagno e non utilizzi assorbenti interni. Queste misure aiutano a ridurre il rischio di infezioni. Dopodiché può fare tutto quello che La fa sentire bene, ascoltando i segnali del proprio corpo.
Il Benessere Emotivo Dopo l'Aborto
Oltre al recupero fisico, l'aspetto emotivo è di fondamentale importanza. L'esperienza di un aborto può scatenare una vasta gamma di emozioni complesse. Il peso emotivo di un aborto spontaneo potrebbe farsi sentire subito o dopo un po’ di tempo: come abbiamo detto, ognuna soffre a modo proprio. Spesso chi ha vissuto l’esperienza di un aborto spontaneo ha difficoltà a parlarne, ma aprirsi agli altri permette di accettare un'esperienza e iniziare a star meglio, anche se si tratta di un fenomeno ben più comune di quanto si creda, poiché riguarda una gravidanza su quattro. Una interruzione di gravidanza può anche essere vissuta come liberazione e sollievo, ma anche in questo caso, è un processo che richiede elaborazione.
In qualsiasi maniera tu reagisca, ricorda sempre che non hai fatto nulla di sbagliato: un aborto spontaneo non rispecchia la tua forza o capacità personali. Il fatto che non se ne parli spesso, non implica che sia un evento raro. Parlare di aborti spontanei è tutt’altro che semplice, visto che spesso portano con sé un senso di tristezza e dolore. Tuttavia, la nube di silenzio che avvolge l’argomento sta cominciando a diradarsi, perché sempre più donne decidono di offrirsi solidarietà reciproca condividendo le proprie esperienze. È così che molte si sono rese conto di non essere le uniche ad aver vissuto una situazione del genere.
Sappiamo che parlare della tua esperienza non è affatto semplice, ma condividere pensieri ed emozioni può giovare al tuo processo di guarigione. Anche se all’inizio dovessi sentirti a disagio, poi ti sorprenderebbe vedere quante donne riescono a capire cosa hai passato, dimostrandosi pronte a sostenerti. Ci sono poi molte organizzazioni benefiche e associazioni nate per offrire cure e assistenza in caso di aborti spontanei o indotti, quindi se mai dovessi aver bisogno di un po’ di conforto, sappi che amici e parenti non sono l’unica risorsa a tua disposizione. Parlare di un aborto è senz’altro complicato, ma nasconderlo non fa altro che perpetuare un tabù e impedire a molte persone di chiedere aiuto. Il supporto psicologico, sia da parte di specialisti che di gruppi di sostegno, può essere un valido strumento per elaborare il lutto o le emozioni legate all'esperienza.
