La Procreazione Medicalmente Assistita (PMA) rappresenta un campo in continua evoluzione, dove la ricerca di protocolli sempre più personalizzati ha portato alla ribalta la FIVET (Fecondazione In Vitro con Trasferimento dell’Embrione) su ciclo spontaneo. Per comprendere appieno questa metodica, è necessario partire dai fondamenti biologici e clinici, distinguendola nettamente dai protocolli tradizionali basati sulla stimolazione ormonale massiva.
Che cos’è la FIVET su ciclo spontaneo?
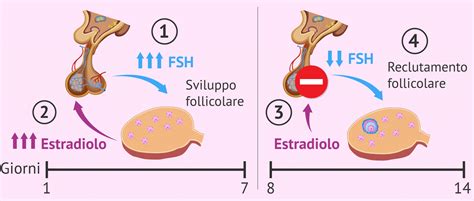
La FIVET su ciclo spontaneo è un tipo di trattamento di PMA in cui eseguiamo la fecondazione in vitro sul ciclo naturale della paziente, senza ricorrere a stimolazioni ormonali con farmaci. In questo scenario, l’attenzione clinica si sposta dal controllo esogeno del numero di follicoli al monitoraggio rigoroso della crescita naturale di un singolo follicolo (ovocita) sull’ovaia.
Quando il follicolo raggiunge le dimensioni sufficienti - valutate attraverso ecografie e, talvolta, monitoraggi ormonali come il dosaggio dell’estradiolo (E2) o la misurazione del diametro dell’endometrio - si procede con la puntura follicolare. Questo intervento consiste nell'aspirazione dell'ovocita, il quale verrà poi fecondato in laboratorio. È fondamentale chiarire che non esiste un unico protocollo universale: la scelta di procedere con il trigger ovulatorio (l'iniezione di farmaci come la Gonasi per indurre l'ovulazione) dipende strettamente dai parametri rilevati durante il monitoraggio follicolare.
Esistono varianti che cercano di mediare tra la naturalità del processo e la necessità di controllo clinico, come il "ciclo spontaneo modificato", in cui viene introdotto un farmaco a basso dosaggio verso la fine del processo per evitare l'ovulazione spontanea prima del pick-up, garantendo così una maggiore sicurezza nel recupero dell'ovocita.
Differenze tra FIVET, ICSI e stimolazione ovarica
Spesso si genera confusione tra la natura del ciclo (spontaneo vs. stimolato) e la tecnica di fecondazione utilizzata (FIVET classica vs. ICSI). La FIVET (Fecondazione In Vitro con Trasferimento dell’Embrione) è, per definizione, una tecnica in cui i gameti vengono lasciati interagire "in vitro", ovvero in laboratorio, dove la fecondazione avviene in modo naturale. Al contrario, l'ICSI (Iniezione Intracitoplasmatica dello Spermatozoo) prevede l'inserimento manuale di un singolo spermatozoo selezionato all'interno dell'ovocita, tecnica particolarmente utile nei casi di severo fattore maschile.
Molte pazienti si interrogano sulla possibilità di eseguire una ICSI su ciclo spontaneo, specialmente quando il partner presenta gravi alterazioni del liquido seminale (oligoastenoteratospermia). In tali circostanze, sebbene la produzione ovocitaria sia limitata, la possibilità di ottenere un embrione resta una via percorribile, pur con la consapevolezza che il rischio di ovulazione anticipata prima del prelievo o il rischio di non reperire l'ovocita al momento della puntura siano variabili concrete da considerare.
Quando è indicato il ciclo spontaneo?
Il dibattito scientifico e clinico è unanime su un punto: la FIVET su ciclo spontaneo non è la soluzione universale, ma una scelta terapeutica mirata. Le indicazioni principali includono:
- Pazienti con ridotta riserva ovarica, per le quali la stimolazione ormonale classica risulta spesso inefficace o frustrante.
- Pazienti che, pur producendo pochi ovociti con le cure, preferiscono evitare gli effetti collaterali negativi delle terapie ormonali (come disturbi gastroenterici, gonfiore o sbalzi d'umore).
- Situazioni in cui, nonostante la stimolazione, si ottiene comunque un solo ovocita: in questo caso, è spesso preferibile optare per il ciclo naturale, risparmiando all'organismo lo stress dei farmaci senza compromettere il numero finale di ovociti disponibili.
È importante notare che, per alcune donne, gli ormoni possono influenzare negativamente il funzionamento dell'intestino, causando stati di debilitazione. In questi casi, il passaggio al ciclo spontaneo viene valutato non solo come strategia clinica, ma come forma di rispetto per l'equilibrio psicofisico della paziente.
LA STIMOLAZIONE OVARICA NELLA FECONDAZIONE IN VITRO ( FIVET-ICSI) : IL PROF CLAUDIO MANNA SPIEGA
Tasso di successo e realtà clinica
Il tasso di successo nei trattamenti di FIVET su ciclo spontaneo è un tema complesso. Se si realizza il transfer embrionale, le possibilità di gravidanza sono generalmente paragonabili a quelle di un singolo ovocita ottenuto tramite stimolazione. Tuttavia, la differenza risiede nella statistica cumulativa: la stimolazione ormonale classica mira a ottenere più ovociti, aumentando matematicamente le chance di avere più embrioni e quindi più tentativi di impianto.
La ricerca indica che il tasso di successo delle tecniche di PMA va misurato tenendo in considerazione multipli tentativi. Statisticamente, le possibilità di ottenere una gravidanza aumentano ad ogni tentativo, raggiungendo il potenziale massimo dopo circa sei cicli. Per questo motivo, la crioconservazione gioca un ruolo cruciale: oggi non è più necessario stimolare l'ovaio ogni volta, poiché, se si ottiene un numero sufficiente di ovociti, gli embrioni possono essere conservati per il futuro.
Presso centri di eccellenza, l'implementazione di sofisticate procedure cliniche (come la coltura fino a blastocisti) e laboratoristiche consente di identificare l'embrione con le maggiori probabilità di impianto. Esistono inoltre innovative tecniche di medicina rigenerativa, basate sui fattori di crescita derivati dalle piastrine (PDGF), che possono aiutare a rivitalizzare i follicoli dormienti nelle pazienti con ridotta riserva ovarica, preparando il terreno per un percorso di PMA più efficace.
Aspetti emotivi e la gestione del percorso
Affrontare la PMA è un percorso intenso, che non può prescindere dall'eventualità di un esito negativo. La FIVET su ciclo spontaneo è spesso percepita come meno stressante: non essendoci stimolazioni pesanti, il pick-up può talvolta avvenire senza anestesia (o con una gestione diversa), riducendo le ansie legate all'uso di farmaci.
Le testimonianze di molte donne confermano che, spesso, la qualità degli ovociti in un ciclo naturale è percepita come superiore. "L'ovulo naturale che fuoriesce è il predominante e quindi il più forte", riportano alcune pazienti, notando come gli embrioni prodotti in cicli spontanei abbiano mostrato, in casi specifici, una qualità morfologica migliore rispetto a quelli ottenuti in cicli stimolati, dove la sovra-stimolazione potrebbe aver influito sulla competenza dell'ovocita.
Tuttavia, la trasparenza è fondamentale. Il rischio di non arrivare al transfer - per assenza di ovociti idonei, mancata fecondazione o arresto dello sviluppo embrionale - si attesta mediamente intorno al 40% in molti centri di alta qualità. È essenziale che la coppia sia consapevole di questo rischio e che il medico fornisca un supporto costante. Consultare i dati del Registro Nazionale della Procreazione Medicalmente Assistita può aiutare le coppie a orientarsi verso strutture che offrono non solo tassi di successo elevati, ma anche un approccio umanizzato e un supporto psicologico mirato.
Considerazioni finali sulla personalizzazione
Non esiste un trattamento di PMA migliore degli altri in assoluto. La diagnosi precisa, effettuata da specialisti qualificati, è l'unico strumento in grado di suggerire il percorso più appropriato. Se la risposta ovarica è scarsa, insistere con stimolazioni massicce può essere controproducente; in tali casi, il ciclo spontaneo o le tecniche di stimolazione minima ("low dose") rappresentano alternative valide e rispettose della salute della donna.
La medicina integrata, che affianca alla stimolazione accademica approcci di medicina informazionale o rigenerativa, apre nuove frontiere per le coppie che hanno già subito ripetuti fallimenti. Il sogno della genitorialità passa attraverso la conoscenza dei propri limiti biologici, la scelta di un centro di riferimento che permetta una monitoraggio trasparente (come l'uso di tecnologie tipo l'Embryoscope) e, soprattutto, una comunicazione sincera e continua con l'equipe medica.
La pianificazione del percorso, dalla scelta tra ciclo spontaneo ed eterologa, deve sempre considerare l'età della donna e la qualità dei gameti come variabili dominanti. Indipendentemente dalla tecnica scelta, l'obiettivo finale rimane lo stesso: ottenere un bambino sano a casa, attraverso un percorso che sia il più possibile sostenibile sia dal punto di vista medico che emotivo.