La criptozoospermia rappresenta una delle sfide più complesse nell'ambito dell'infertilità maschile. Quando un uomo si trova di fronte a questa diagnosi, la reazione iniziale è spesso di sconcerto, specialmente in assenza di sintomi nella sfera sessuale o in presenza di una storia clinica apparentemente solida. Comprendere questa condizione richiede un'analisi dettagliata, che parte dai meccanismi biologici fondamentali per giungere alle implicazioni cliniche e ai percorsi di PMA (Procreazione Medicalmente Assistita).
Definizione e Inquadramento della Criptozoospermia
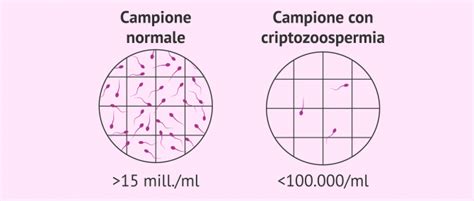
La criptozoospermia, nota anche come criptospermia, è un disturbo seminale che si riferisce a una bassissima concentrazione di spermatozoi nell'eiaculato. Tecnicamente, è considerata un'alterazione severa dell'oligospermia. Secondo i parametri stabiliti dall'Organizzazione Mondiale della Sanità (OMS), un campione di sperma dovrebbe contenere più di 15 milioni di spermatozoi per mL di eiaculato. Quando il numero scende sotto i 100.000 spermatozoi per mL, o quando sono rilevabili solo dopo centrifugazione del campione (su citocentrifugato), si parla di criptozoospermia. In queste condizioni, la possibilità di ottenere una gravidanza spontanea è estremamente ridotta, rendendo quasi sempre necessario il ricorso a tecniche di riproduzione assistita.
Eziologia: Perché accade?
Le cause della criptozoospermia possono essere molteplici e non sempre facilmente identificabili. Spesso, il problema risale a fattori occorsi durante lo sviluppo fetale o il parto, come la prematurità, il basso peso alla nascita o problemi nella discesa dei testicoli (criptorchidismo).
Non si devono sottovalutare i traumi testicolari, come un forte traumatismo subito durante l'adolescenza che ha causato un innalzamento del testicolo con necessità di intervento chirurgico, o pregresse forme di prostatite. Anche patologie oncologiche, come il carcinoma al testicolo seguito da chemioterapia (PEB), possono compromettere gravemente la spermatogenesi. È importante notare che l'assenza di un liquido seminale di riferimento a 18-20 anni rende talvolta complesso distinguere tra un danno congenito e uno acquisito.
Il Ruolo degli Esami Ormonali e Genetici
Quando si diagnostica una criptozoospermia, l'iter diagnostico standard prevede l'analisi del profilo ormonale e la valutazione genetica. I valori di FSH (Ormone Follicolo-Stimolante), LH (Ormone Luteinizzante), Testosterone, Prolattina e 17beta-estradiolemia sono fondamentali.
Spesso, un FSH alto non è la causa, ma la conseguenza di una sofferenza del tessuto testicolare. Quando l'FSH supera certe soglie (es. > 12-20 mU/L), può indicare una ridotta capacità del testicolo di rispondere agli stimoli ormonali. Esami genetici come il cariotipo e la ricerca delle microdelezioni del cromosoma Y sono essenziali per escludere anomalie cromosomiche. Tuttavia, in molti casi, questi esami risultano nella norma, lasciando la diagnosi come "criptogenetica" (di origine ignota).
Indagini Diagnostiche: Cosa è veramente necessario?
Un dubbio frequente riguarda la necessità di esami invasivi come l'ecotomografia prostatica transrettale o la biopsia testicolare. L'ecotomografia è utile per escludere ostruzioni dei dotti eiaculatori o infiammazioni croniche. Tuttavia, in presenza di un FSH significativamente elevato e di un cariotipo normale, il medico può orientare la coppia verso la biopsia testicolare (TESE o micro-TESE) durante il pick-up degli ovociti, per massimizzare le probabilità di recuperare spermatozoi vitali direttamente dalla fonte, laddove l'eiaculato risulti povero o totalmente privo di gameti mobili.
La biopsia non è scontata, ma diventa un'opzione concreta quando la quantità e la qualità degli spermatozoi nell'eiaculato non sono sufficienti per garantire un successo della tecnica ICSI (Iniezione Intracitoplasmatica dello Spermatozoo).
La gestione della speranza e la fecondazione assistita
La domanda che molte coppie si pongono è: "Abbiamo ancora speranze?". La risposta risiede nella personalizzazione del percorso. Anche con numeri bassissimi (ad esempio 700.000 spermatozoi totali), il ricorso alla ICSI ha cambiato radicalmente la prognosi per molte coppie.
È fondamentale evitare il "fai da te" o la ricerca di rimedi miracolosi. Il supporto di un centro di PMA è cruciale. La cura ormonale, se prescritta da uno specialista dopo attenta valutazione, può in alcuni casi mirati (come deficit di testosterone o squilibri dell'asse ipotalamo-ipofisi) migliorare leggermente il quadro seminale, ma è raro che porti a un recupero tale da permettere il concepimento naturale.
Tecnica #ICSI
Considerazioni sulla stabilità dei risultati
Lo spermiogramma è un esame dinamico. È normale riscontrare fluttuazioni tra un esame e l'altro, influenzate dallo stile di vita, da infezioni silenti, o anche da periodi di stress elevato. L'abitudine di monitorare il liquido seminale è corretta, ma bisogna evitare l'ansia da prestazione legata al calo dell'attività sessuale dopo la nascita di un figlio, che può falsare la percezione della qualità spermatica.
Infine, è essenziale ricordare che, pur in presenza di una diagnosi di criptozoospermia, ogni percorso è unico. Le indagini genetiche, la valutazione andrologica e il confronto continuo con i biologi del centro di PMA costituiscono i pilastri su cui costruire un progetto di genitorialità consapevole, affrontando ogni passaggio con la dovuta prudenza e il supporto medico necessario.
tags: #fecondazione #naturale #criptozoospermia