Introduzione: Il Sacco e il Liquido Amniotico, Essenziali per lo Sviluppo Fetale
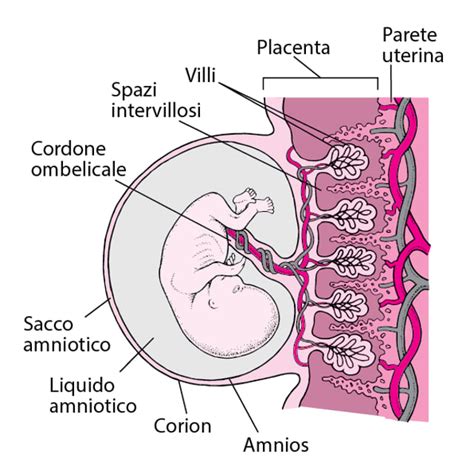
Il sacco amniotico, comunemente noto come "borsa delle acque", rappresenta una struttura membranosa robusta e allo stesso tempo flessibile che avvolge e salvaguarda il feto durante il suo intero sviluppo intrauterino. Questa struttura non è un semplice contenitore passivo, bensì un organo metabolicamente attivo che prende parte a processi fondamentali quali lo scambio di sostanze, la protezione immunologica e la regolazione della temperatura del feto. All'interno del sacco amniotico è contenuto il liquido amniotico, un fluido dinamico la cui integrità e il cui volume sono essenziali per la sopravvivenza e il corretto sviluppo del nascituro. La sua integrità è, infatti, fondamentale per il proseguimento di una gravidanza fisiologica fino al termine, garantendo al piccolo un contesto isolato e protetto rispetto al resto del corpo materno, che permette al feto di crescere senza il pericolo di infezioni.
Composizione e Funzioni Vitali del Liquido Amniotico
Il liquido amniotico inizia a formarsi una o due settimane dopo il concepimento, aumentando progressivamente di volume fino alla trentaseiesima settimana circa di gestazione. È costituito principalmente da acqua, ma la sua composizione è ben più complessa e comprende anche proteine, grassi, elettroliti, immunoglobuline, vitamine, e cellule di provenienza fetale. Un componente significativo è l’alfafetoproteina, una glicoproteina di origine fetale che riveste un'importanza cruciale nella diagnostica prenatale delle malattie genetiche e malformative. A partire dal secondo semestre di gravidanza, il feto stesso contribuisce prevalentemente alla produzione del liquido amniotico, ingerendone costantemente una parte e reintroducendolo in circolo sotto forma di urina e secrezioni polmonari. Pertanto, nel liquido amniotico è possibile rinvenire cellule e sostanze di vario genere di origine fetale, che possono essere analizzate e conseguentemente utilizzate per valutare lo stato di salute del feto.
Le funzioni del liquido amniotico sono molteplici e irrinunciabili. Mantiene una temperatura stabile all'interno dell'utero, garantendo al feto un ambiente termicamente controllato. Consente al feto di muoversi abbastanza liberamente nell’utero, favorendo lo sviluppo muscoloscheletrico e prevenendo la compressione del cordone ombelicale. Quest'ultimo aspetto è cruciale per assicurare un flusso sanguigno costante e privo di interruzioni tra madre e feto. Inoltre, il liquido amniotico svolge un ruolo nell’induzione del travaglio durante il parto, contribuendo alla dilatazione cervicale e fungendo da cuscinetto idraulico.
Terzo trimestre di gravidanza: il controllo del liquido amniotico
Il suo aspetto varia durante la gestazione: fino al principio del terzo mese ha un colore giallognolo. Qualora il liquido si presenti di colore verde scuro e con una consistenza melmosa, assume il nome di liquido amniotico tinto. Questa condizione, pur non essendo di per sé grave, implica tuttavia il rischio di inalazione di meconio da parte del feto, specie in presenza di fattori di stress, quali infezioni o bassi livelli di ossigeno, che possono indurre il nascituro a compiere respiri più profondi.
Alterazioni del Volume del Liquido Amniotico: Oligoidramnios e Polidramnios
Il volume del liquido amniotico è un indicatore significativo dello stato di salute fetale e placentare. La presenza di quantità eccessive o ridotte di liquido amniotico può essere indicativa di problematiche a carico della placenta, del feto o di entrambi. Il controllo del liquido amniotico viene eseguito tramite ecografia, che permette di calcolare un indice misurando le profondità massime delle falde maggiori di liquido amniotico nei quattro quadranti in cui viene suddiviso l’utero. Qualora venga accertata una condizione di eccesso o carenza, la prassi prevede solitamente il monitoraggio regolare della crescita fetale e della frequenza cardiaca. Le alterazioni del liquido amniotico possono non manifestare sintomi evidenti nella madre, sebbene un movimento fetale ridotto o dimensioni dell’utero troppo grandi o troppo piccole possano costituire manifestazioni sospette.
Polidramnios: La presenza di una quantità eccessiva di liquido amniotico (polidramnios) riguarda circa l’1% delle gravidanze e di solito non è considerata particolarmente grave. Se di una certa entità, un volume eccessivo può comportare problemi respiratori per la madre e aumentare il rischio di nascita prematura o emorragie postparto. In circa il 20% delle gravidanze con polidramnios vengono identificate anomalie fetali, come l’incompleta formazione dell’esofago, che impedisce al feto di inghiottire il liquido amniotico. In alcuni casi, può rendersi necessario un drenaggio del liquido amniotico in eccesso per alleviare i sintomi materni o ridurre i rischi. Se il polidramnios non costituisce una condizione pericolosa per la salute del feto, è comunque legato a una più alta possibilità di parto pretermine.
Oligoidramnios: Una quantità di liquido amniotico troppo bassa (oligoidramnios) durante le prime fasi della gestazione può causare problemi alla nascita o aborto. Riguarda circa l’11% delle gravidanze ed è spesso imputabile alla prematura rottura del sacco amniotico. Può tuttavia anche essere dovuta ad anomalie fetali dei reni o del tratto urinario. L’alterazione della funzionalità renale o il blocco delle vie urinarie possono infatti impedire la produzione o la fuoriuscita delle urine fetali, e quindi il mantenimento costante del volume del liquido amniotico. Se il volume del liquido amniotico è insufficiente, la madre potrebbe notare una riduzione dei movimenti del feto, poiché lo spazio di manovra per il bambino è limitato. Nonostante l'oligoidramnios non rappresenti solitamente una condizione che mette a rischio la gravidanza, il suo monitoraggio è fondamentale.
L'Amniocentesi: Una Finestra Diagnostica sul Feto
L’amniocentesi è una procedura diagnostica invasiva che consiste nel prelievo, tramite l’utilizzo di una siringa, di una piccola parte di liquido amniotico contenuto nel sacco amniotico. Questa tecnica è impiegata per rilevare la presenza di alcuni difetti congeniti, malattie genetiche e aberrazioni cromosomiche nel feto. È indicata in seguito al riscontro di valori anomali allo screening prenatale o in caso di anamnesi familiare positiva per malattie ereditarie. Talvolta, può essere eseguita per determinare la presenza di infezioni o per la diagnosi della malattia emolitica fetale.
L’esecuzione dell’amniocentesi deve essere sempre preceduta da un colloquio approfondito con il clinico, durante il quale vengono discussi i vantaggi e gli svantaggi derivanti dall’esecuzione dell’esame e le informazioni ottenibili da questo test. La procedura viene generalmente eseguita tra la quindicesima e la ventesima settimana di gestazione per rilevare eventuali difetti genetici, anomalie cromosomiche e difetti del tubo neurale. Altre indicazioni includono il sospetto che il feto abbia un’infezione o altre patologie.
Il Processo dell'Amniocentesi: Dalla Preparazione all'Esecuzione
Prima della procedura, viene richiesta alla paziente una preparazione specifica: è probabile che le venga indicato di effettuare l’esame con la vescica piena o vuota, a seconda del momento gestazionale. Se la paziente si trova all’inizio della gravidanza, effettuare l’esame con la vescica piena contribuisce a posizionare correttamente l’utero, facilitando l'accesso.
L’amniocentesi viene eseguita mantenendo la paziente in posizione supina. Come prima fase, viene effettuata un’ecografia dettagliata per determinare con precisione la posizione del feto, della placenta e dell’utero, così da guidare l'operatore e ridurre al minimo i rischi. Successivamente, l’addome materno viene lavato con una soluzione antisettica e viene applicato un anestetico locale per minimizzare il disagio durante l'inserimento dell'ago. Durante la procedura, un ago sottile entra attraverso l’addome e l’utero, raggiungendo l'interno del sacco amniotico. Viene prelevata una piccola aliquota di campione di liquido amniotico che viene immediatamente inviata al laboratorio per le analisi specifiche.
Le Informazioni Ottenibili dall'Analisi del Liquido Amniotico
Il campione di liquido amniotico può essere utilizzato per l’esecuzione di vari tipi di test, in base al motivo specifico della richiesta clinica. Le informazioni ottenibili sono cruciali per la diagnosi prenatale.
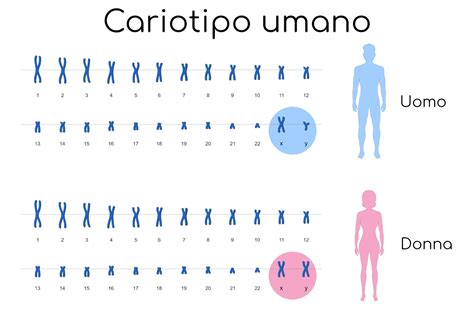
Analisi Cromosomica (Cariotipo)
Uno dei test più comuni è l'analisi cromosomica, nota anche con il nome di cariotipo o test citogenetico. Questa analisi consente di rilevare le anomalie cromosomiche associate ad alcune patologie, tramite lo studio delle 22 coppie di autosomi (cromosomi non sessuali) e della coppia di cromosomi sessuali (XX o XY) presenti nel nucleo delle cellule fetali. Queste cellule vengono coltivate in laboratorio a partire dal campione di liquido amniotico prelevato. L'analisi cromosomica è fondamentale per diagnosticare condizioni come la sindrome di Down (trisomia 21), la sindrome di Patau (trisomia 13) e la sindrome di Edwards (trisomia 18).
Test Genetici per Mutazioni Specifiche
I test genetici sono orientati a verificare la presenza di mutazioni geniche specifiche nel DNA fetale. Sono utilizzati soprattutto nei casi in cui vi sia una familiarità, ovvero parenti portatori, per la presenza della mutazione ricercata. Questi test sono essenziali per la diagnosi di malattie genetiche ereditarie per le quali è già noto un rischio all'interno della famiglia.
Rilevazione di Difetti del Tubo Neurale
Alcune molecole presenti nel liquido amniotico sono di grande utilità nella rilevazione di specifiche patologie del feto, come i difetti del tubo neurale. Tra queste, l'acetilcolinesterasi è un enzima prodotto a livello del midollo spinale e del cervello del feto. La sua presenza in quantità anomale nel liquido amniotico può indicare difetti come la spina bifida e l’anencefalia. Anche l'alfafetoproteina, come menzionato in precedenza, è un marcatore importante per queste condizioni.
Diagnosi di Malattia Emolitica Fetale
La precedente esposizione della madre ad antigeni estranei al suo organismo, in parti precedenti o in trasfusioni di sangue, può aver determinato la formazione di anticorpi in grado di reagire contro tali antigeni. La presenza di tali antigeni nel sangue fetale, ereditati dal padre, può comportare un’incompatibilità materno-fetale. Gli anticorpi materni possono quindi superare la placenta, legare e distruggere gli eritrociti fetali, causando anemia emolitica nel feto e successivamente nel neonato. Generalmente, il feto viene analizzato per ricercare un’incompatibilità AB0 o Rh con la madre e monitorato tramite l’utilizzo dell’ecografo. Tuttavia, nel caso in cui il feto mostri segni indicativi della necessità di trasfusioni ematiche, può essere richiesto il test della bilirubina sul liquido amniotico, per valutare l’entità dell’anemia. L'aumento della concentrazione di bilirubina, quando vi sia incompatibilità sanguigna con la madre, indica la distruzione degli eritrociti del feto. Il test della bilirubina fetale è un test invasivo che non viene eseguito routinariamente a causa della sua natura.
Identificazione di Infezioni Congenite
Esistono alcuni test che possono essere eseguiti sul liquido amniotico al fine di rilevare la presenza di infezioni congenite, ossia quelle dovute al passaggio materno-fetale dell’agente infettivo durante la gravidanza. Alcune di queste infezioni possono provocare gravi danni nel feto, rendendo la diagnosi precoce tramite amniocentesi un'opzione importante in casi selezionati.
Valutazione della Maturità Polmonare Fetale
La valutazione della maturità polmonare fetale è un'analisi che, sebbene le recenti linee guida internazionali non ne raccomandino più l’uso routinario, trova ancora impiego in specifiche situazioni. L’utilizzo di questo test è previsto per la valutazione dello stadio di maturazione dei polmoni del feto in donne a rischio di parto prematuro o in quelle situazioni in cui sia necessario anticipare il parto per motivi di salute della madre o del bambino. Viene valutata la formazione di una sostanza protettiva contenuta nei polmoni, chiamata surfattante alveolare, misurando nel liquido amniotico il fosfatidilglicerolo (PG), il rapporto lecitina/sfingomielina (L/S ratio) o il numero di corpi lamellari, tutti indicatori dello sviluppo polmonare.
Rischi e Limiti dell'Amniocentesi
L’amniocentesi, essendo una procedura invasiva, è un test non del tutto privo di rischi per il feto e per la gravidanza. A questa procedura sono associati vari rischi, tra cui la puntura accidentale del bambino tramite l’ago inserito per il prelievo, la perdita successiva di una parte di liquido amniotico, la presenza d’infezioni uterine o, in rari casi, l'aborto.
È fondamentale sottolineare che non tutti i difetti genetici e le anomalie cromosomiche sono rilevabili con questi test. La rilevazione di un’anomalia cromosomica o di una mutazione associata ad un difetto genetico indica che il bambino avrà verosimilmente la patologia. Tuttavia, un risultato normale rende meno probabile la presenza di una patologia ereditaria, ma non rappresenta la certezza inequivocabile di partorire un feto sano. È essenziale che i futuri genitori comprendano a fondo queste limitazioni e discutano con i medici le implicazioni di ogni risultato.
Alternative Diagnostiche all'Amniocentesi
Il progresso scientifico e tecnologico ha consentito una diminuzione dell’uso dell’amniocentesi, sebbene sia ancora utilizzata routinariamente in specifici contesti. Sono emerse diverse alternative, alcune meno invasive, per la diagnosi prenatale.
La Villocentesi
Un’alternativa all’amniocentesi è rappresentata dalla villocentesi, che può essere effettuata precocemente, dalla decima alla dodicesima settimana di gestazione (primo trimestre). Essa consiste nel prelievo transaddominale o transcervicale di un campione di tessuto placentare. Questa procedura presenta i medesimi rischi invasivi dell’amniocentesi, ma offre la possibilità di ottenere informazioni diagnostiche in un periodo gestazionale più precoce.
Test Non Invasivi: Il cff-DNA e lo Screening Prenatale
L'analisi del DNA fetale libero circolante (cff-DNA) è un esempio di progresso significativo. Questo test richiede soltanto un prelievo di sangue materno, rendendolo completamente non invasivo, e permette di rilevare la presenza di alcune aberrazioni cromosomiche come la sindrome di Down (trisomia 21), di Patau (trisomia 13) e di Edwards (trisomia 18). Questo test può essere effettuato anche prima della decima settimana di gravidanza, fornendo informazioni diagnostiche precoci con un rischio nullo per il feto.
È importante distinguere tra test diagnostici e test di screening. I test di screening di primo e secondo trimestre, ad esempio quelli per la sindrome di Down e per i difetti del tubo neurale, vengono effettuati su sangue materno e servono per calcolare il rischio della presenza di anomalie fetali, ma non sono diagnostici. Un risultato di screening anomalo indica solo un rischio aumentato e necessita di conferma tramite un test diagnostico, come l'amniocentesi o la villocentesi.
Prevenzione e Gestione di Alcune Patologie Fetali
Per quanto riguarda le patologie fetali scoperte con l’amniocentesi, le mutazioni e le aberrazioni cromosomiche non possono essere prevenute; queste possono essere solo diagnosticate. Tuttavia, il rischio della presenza di difetti al tubo neurale può essere significativamente diminuito assumendo acido folico prima e durante la gravidanza, evidenziando l'importanza della prevenzione in alcuni ambiti.
La Rottura delle Membrane: Cause, Sintomi e Gestione
Le problematiche relative al sacco amniotico non derivano solitamente da una malformazione intrinseca della membrana, ma da fattori esterni o condizioni patologiche che ne compromettono l'integrità o la funzione. Le alterazioni del sacco amniotico si manifestano principalmente attraverso segni legati alla perdita della sua integrità o a variazioni del volume del liquido contenuto.
Cosa si Intende per Rottura delle Membrane
Parlare di "rottura delle acque" è tecnicamente improprio, poiché sono le membrane ad andare incontro a rottura. Quando è nell’utero, il bambino è racchiuso da due membrane molto sottili, l’amnios e il corion, che servono a mantenere il liquido amniotico. Le funzioni del liquido amniotico sono fondamentali; la sua presenza e il suo essere un contesto isolato rispetto al resto del corpo permette infatti al piccolo di crescere senza il pericolo di infezioni. La rottura prematura (pretravaglio) delle membrane (in inglese prelabour rupture of the membranes o PROM) è definita come la perdita di liquido amniotico prima dell'inizio del travaglio. Questa può verificarsi a termine (≥ 37 settimane) o prima (se avviene < 37 settimane viene definita rottura pretravaglio delle membrane pretermine, PPROM).
Manifestazioni della Rottura delle Membrane
A fine gravidanza, può capitare che le membrane si rompano in due modi. Il primo, entrato nell’immaginario collettivo anche grazie alla cinematografia, è la classica "cascata", quella che le future mamme temono possa presentarsi in situazioni inopportune, per esempio mentre si trovano al supermercato. Il secondo modo, più frequente, è la rottura alta. In questo caso, la donna percepisce il liquido amniotico gocciolare, passando tra le membrane e la parete dell’utero, il cui percorso si conclude scivolando verso la cervice e, infine, uscendo dall’orifizio vaginale. Come è chiaro, nel secondo caso non si ha un grande flusso; la futura mamma, semplicemente, si sente un po’ umida. La rottura del sacco amniotico avviene con la fuoriuscita dal canale vaginale del liquido amniotico, che si presenta come caldo, incolore e inodore.
Come Riconoscere la Rottura delle Membrane
Quando si inizia a perdere liquido amniotico? Questo evento avviene generalmente durante il travaglio. Tuttavia, in alcune situazioni, può precedere l’inizio del travaglio. La diagnosi di una patologia del sacco amniotico inizia con un'accurata anamnesi e un esame obiettivo ostetrico. Esiste la possibilità di evidenziare una perdita di liquido amniotico, qualora si presentasse il dubbio di una rottura prematura delle membrane, utilizzando particolari assorbenti che, in presenza di liquido amniotico, assumono una particolare colorazione.Il test del pH (Nitrazine Test) può essere utile: il liquido amniotico è alcalino (pH 7.0-7.5) rispetto all'ambiente vaginale acido. L'esame con lo speculum sterile permette di confermare la rottura pretravaglio delle membrane, di fare una stima della dilatazione cervicale e di ottenere materiale cervicale per gli esami colturali. L'esame obiettivo manuale, soprattutto se ripetuto più volte, aumenta il rischio di infezione ed è preferibile evitarlo a meno che non si decida di anticipare il parto imminente. La posizione fetale deve essere valutata.
La diagnosi per rottura pretravaglio delle membrane viene posta se è presente una delle seguenti situazioni: il liquido amniotico sembra fuoriuscire dalla cervice; è visibile la vernice caseosa o il meconio. Altri indici meno accurati comprendono il fenomeno del ferning del liquido vaginale quando viene lasciato asciugare su un vetrino o il viraggio verso il blu della cartina alla nitrazina, che indica alcalinità e quindi la presenza di liquido amniotico; la normale secrezione vaginale è acida. I risultati dei test alla nitrazina possono dare risultati falso positivi se contaminano il campione di sangue, sperma, antisettici alcalini o urina o se la donna ha vaginosi batterica. L'oligoidramnios, rilevato mediante ecografia, suggerisce la diagnosi. Se la diagnosi è dubbia, si può instillare del colorante indaco carminio mediante un'amniocentesi ecoguidata. La colorazione blu su un tampone vaginale conferma la diagnosi.

Gestione della Rottura delle Membrane: Prima e Dopo il Termine
In questi frangenti, la prima cosa da fare è non perdere la calma. Successivamente, è consigliabile lavarsi, cambiarsi e indossare un assorbente esterno di dimensioni importanti, preferibilmente in cotone e traspirante. Lo si lascia in situ e ci si dedica alle normali attività quotidiane. Trascorsi circa 30 minuti, si osserva la situazione dell’assorbente. Nel caso in cui appaia intriso, verosimilmente si sarà rotto il sacco amniotico.
La risposta alla domanda "Cosa fare quando si rompe il sacco amniotico?" dipende innanzitutto da un fattore, ossia la settimana di gravidanza. Se non è stato ancora raggiunto il termine, ossia le 38 settimane, ha senso andare a fare una visita o un consulto non appena ci si rende conto che il sacco amniotico è rotto. Fondamentale è che il suddetto controllo venga effettuato nel luogo scelto per il parto.
Cosa fare, invece, se la rottura avviene dopo le 38 settimane? In questo caso, non bisogna assolutamente correre in ospedale. Soprattutto se non si è ancora in travaglio, bisogna innanzitutto controllare l’orologio. Se possibile, è bene avere una stima spannometrica dell’ora di rottura del sacco. Essenziale è anche controllare il liquido amniotico, che deve essere trasparente. Se lo si vede così - e con un odore particolare la cui diversità rispetto all’urina si nota subito - vuol dire che va tutto bene. In questo lasso di tempo, è bene ascoltare il proprio corpo con molta attenzione. Il motivo è legato al fatto che, nella maggior parte dei casi, a 24 ore dalla rottura del sacco prende il travaglio spontaneo.
La futura mamma si può quindi concedere del tempo a casa per favorire l’avvio del travaglio in maniera spontanea. Per ottenere questo risultato, è importante mettere da parte tutte quelle attività che provocano attivazioni corticali - per intenderci, bisogna spegnere il telefono - e concentrarsi su quelle che, invece, accendono la parte sinistra del cervello, ossia quella che consente di dare spazio a una percezione profonda del corpo e, di conseguenza, all’ascolto del bambino in arrivo. Spazio quindi ad attività rilassanti, che fanno stare bene. Coccole con il proprio compagno e futuro papà, un massaggio, bere qualcosa che si ama: sono tante le alternative da chiamare in causa quando ci si chiede come trascorrere il tempo tra la rottura del sacco amniotico e l’inizio del travaglio spontaneo.
Attenzione: quanto appena descritto può essere preso in considerazione in assenza di contrazioni, con il liquido amniotico trasparente, la temperatura normale e il tampone per lo streptococco, che si effettua nel corso delle ultime settimane di gravidanza, rigorosamente negativo. Cosa fare, invece, nei casi in cui il tampone per la rilevazione dello streptococco ha dato un risultato positivo? La rottura prematura delle membrane predispone al parto prematuro.

Rischi Associati alla Rottura Prematura delle Membrane (PROM/PPROM)
La rottura pretravaglio delle membrane in qualsiasi momento della gestazione aumenta il rischio di diverse complicanze:
- Infezione nella donna (infezione intra-amniotica o corionamnionite), nel neonato (sepsi) o in entrambi. Gli streptococchi di gruppo B e l'Escherichia coli sono frequenti cause di infezione, ma anche altri microrganismi presenti in vagina possono causare infezione.
- Presentazione fetale anomala, che può complicare il parto.
- Abruptio placentae, ovvero il distacco prematuro della placenta.
La rottura pretravaglio delle membrane può anche aumentare il rischio di emorragia intraventricolare nei neonati, la quale può causare disabilità dello sviluppo neurologico, come la paralisi cerebrale. Inoltre, la rottura pretravaglio delle membrane pretermine prolungata, in particolare prima del periodo di sopravvivenza del feto (a < 24 settimane), aumenta il rischio di anomalie degli arti, come l'anomalo posizionamento delle articolazioni, e di ipoplasia polmonare dovuta alla fuoriuscita di liquido amniotico, una condizione nota come sequenza o sindrome di Potter.Il periodo di latenza, ovvero l'intervallo tra la rottura pretravaglio delle membrane e l'insorgenza del travaglio spontaneo e del parto, varia in modo inversamente proporzionale all'età gestazionale. A termine, oltre il 90% delle donne con rottura pretravaglio delle membrane inizia il travaglio entro 24 ore; a 32-34 settimane, il periodo medio di latenza è di circa 4 giorni.
Salvo complicanze, l'unico sintomo di rottura pretravaglio delle membrane è lo sgocciolamento o l'improvvisa abbondante perdita di liquido dalla vagina. Febbre, perdita vaginale abbondante o maleodorante, dolore addominale e tachicardia fetale, in particolare se di entità sproporzionata rispetto alla temperatura materna, sono fortemente indicativi di un'infezione intra-amniotica. Se si sospetta un'infezione intra-amniotica subclinica, l'amniocentesi (ottenendo il liquido amniotico con una tecnica sterile) può confermare la diagnosi.
Diagnosi della Rottura Prematura delle Membrane
La diagnosi di rottura pretravaglio delle membrane è clinica e si basa su diversi indicatori. Si suppone che le membrane siano rotte se sono visibili nella vagina una raccolta di liquido amniotico, o la vernice caseosa o il meconio. L'oligoidramnios, rilevato mediante ecografia, suggerisce fortemente la diagnosi. Se si sospetta la rottura prematura delle membrane, è fondamentale evitare gli esami pelvici manuali, a meno che il parto non sembri imminente, poiché possono aumentare il rischio di infezione. Se il feto è vitale, le donne sono in genere valutate quotidianamente in ospedale per verificare, in modo seriato, le condizioni fetali.
Trattamento e Gestione Clinica della Rottura Prematura delle Membrane
Il trattamento della rottura pretravaglio delle membrane deve essere individualizzato, considerando l'età gestazionale e la presenza di complicanze. La prognosi legata alle condizioni del sacco amniotico è variabile. Se la rottura avviene vicino al termine, la prognosi è generalmente eccellente sia per la madre che per il neonato. Il decorso di una gravidanza con membrane integre ma con alterazioni del liquido (come l'oligoidramnios) richiede un monitoraggio stretto, poiché può indicare un'insufficienza placentare.
In generale, è consigliabile indurre il parto se è presente compromissione fetale, infezione o età gestazionale ≥ 34 settimane. In caso contrario, sono indicati riposo, monitoraggio stretto, somministrazione di antibiotici e, talvolta, corticosteroidi. Quando il parto viene rimandato, la gestione della rottura pretravaglio delle membrane deve tenere conto sia del rischio di infezione che del rischio di immaturità fetale. Non esiste una strategia univoca, ma, in genere, il parto deve essere effettuato immediatamente nel caso compaiano segni di compromissione fetale o di infezione (p. es., monitoraggio fetale a lungo non rassicurante, dolorabilità uterina associata a febbre). Altrimenti, il parto può essere ritardato per un periodo variabile se i polmoni fetali sono ancora immaturi o se il travaglio può iniziare spontaneamente (ossia, in epoca gravidica più avanzata).
L'induzione del travaglio è consigliata quando l'età gestazionale è ≥ 34 settimane. Il trattamento dopo la 34a settimana fino alla 36a settimana deve essere individualizzato e deve comprendere un attento processo decisionale condiviso tra il medico e la paziente. Quando permangano dubbi sulla gestione del caso, può essere utile effettuare l'esame del liquido amniotico per valutare la maturità polmonare e indirizzare il trattamento; il campione può essere ottenuto per via vaginale o mediante amniocentesi.
Gestione di attesa vigile: Quando si opta per una gestione di attesa vigile, alla gestante si devono prescrivere una limitazione delle attività e riposo a letto e completo riposo pelvico. La pressione arteriosa, la frequenza cardiaca e la temperatura devono essere misurate almeno tre volte al giorno. Si prescrivono antibiotici, solitamente ampicillina ed eritromicina per via endovenosa per 48 ore, seguiti da 5 giorni di amoxicillina ed eritromicina per via orale; questi prolungano il periodo di latenza e riducono il rischio di morbilità neonatale. Al posto dell'eritromicina, può essere somministrata una singola dose di azitromicina da 1 grammo per via orale.
Se le membrane si rompono tra le 23 e le 34 settimane di gravidanza, i medici devono somministrare corticosteroidi alla donna per accelerare la maturità polmonare fetale. È possibile considerare la somministrazione di un altro ciclo di corticosteroidi se sono presenti tutte le seguenti condizioni: la gravidanza è < 34 settimane, le donne sono a rischio di parto entro 7 giorni, e l'ultimo corso è stato dato ≥ 7 giorni prima. I corticosteroidi devono anche essere considerati a 34 0/7 settimane a 36 6/7 settimane di gestazione se le donne sono a rischio di parto entro 7 giorni e se non sono stati somministrati corticosteroidi in precedenza. I corticosteroidi sono controindicati in caso ci siano segni di corioamnionite.
Deve essere considerato il solfato di magnesio per via endovenosa in gravidanza < 32 settimane; l'esposizione in utero a questo farmaco sembra ridurre il rischio di una grave disfunzione neurologica, come la paralisi cerebrale, nei neonati, anche a causa di emorragia intraventricolare. L'utilizzo di tocolitici, farmaci che bloccano le contrazioni uterine, per gestire la rottura pretravaglio delle membrane è controverso; il loro uso deve essere valutato caso per caso.
Punti Chiave sulla Rottura Prematura delle Membrane
In sintesi, si suppone che le membrane siano rotte se sono visibili nella vagina una raccolta di liquido amniotico o la vernice caseosa o il meconio. Indicatori meno specifici della rottura pretravaglio delle membrane sono il ferning del liquido vaginale, un liquido vaginale alcalino rilevato dalla carta alla nitrazina, e l'oligoidramnios. Le linee guida per la gestione della rottura pretravaglio delle membrane in situazioni specifiche sono fornite da organismi professionali come l'American College of Obstetricians and Gynecologists (ACOG). È consigliabile considerare di indurre il parto se è presente compromissione fetale, infezione o evidenti segni di maturità polmonare o se l'età gestazionale è ≥ 34 settimane.
tags: #esame #microscopico #feto #sacco #amniotico