Il diabete gestazionale rappresenta una condizione significativa che riguarda circa il 7% delle gravidanze, e in Italia si stima che coinvolga oltre 40.000 gravidanze ogni anno. Questa forma diabetica, che insorge per la prima volta durante la gravidanza, mette in pericolo sia la salute della madre che quella del nascituro. Per una donna incinta, infatti, è di fondamentale importanza diagnosticare tempestivamente e curare l’eventuale insorgenza di diabete gestazionale, una patologia piuttosto diffusa e potenzialmente rischiosa sia per la madre che per il bambino. Allo stesso tempo, però, è bene precisare che, allo stato attuale delle conoscenze mediche, i pericoli connessi al diabete gravidico possono essere efficacemente monitorati e evitati, a patto di non sottovalutarne la severità e le caratteristiche. L'importante è avere consapevolezza della malattia, affrontandola con le cure migliori fin dalle prime fasi. Questo approfondimento si propone di esaminare le questioni principali legate al diabete gestazionale: cos’è, quali sono le sue cause e i fattori di rischio, che pericoli comporta per la donna e il feto e, non meno importante, come si cura efficacemente.
Cos'è il Diabete Gestazionale?
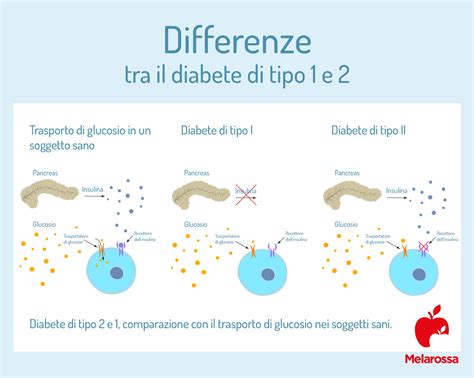
La definizione di diabete gestazionale è piuttosto semplice e chiara: è una forma diabetica che insorge per la prima volta durante la gravidanza. È cruciale distinguerlo, quindi, dai casi di diabete pre-gestazionale, che si verificano quando una donna che ha già una diagnosi di diabete rimane incinta. Sebbene il momento di insorgenza differisca, nella sostanza, poco cambia a livello fisiologico per quanto riguarda l'alterazione di base: in tutti i casi di diabete ci si trova di fronte a un’alterazione dell’ormone dell’insulina che provoca un aumento della quantità di glucosio presente nel sangue.
Il diabete gestazionale è una condizione che colpisce le donne in gravidanza, spesso lasciando diversi dubbi e preoccupazioni sia per la salute della madre che per quella del nascituro. Per questo motivo è importante diagnosticarlo con attenzione e trattarlo nel modo corretto. Questa forma di diabete si sviluppa durante la gravidanza e generalmente scompare dopo il parto. Si verifica quando il corpo non riesce a produrre abbastanza insulina per soddisfare le esigenze aumentate durante la gestazione, causando un aumento dei livelli di zucchero nel sangue, conosciuto come glicemia. Il diabete gestazionale può causare complicazioni durante la gravidanza e un rischio metabolico sia nella madre che nel bambino.
Una delle buone notizie è che si tratta, nella maggior parte dei casi, di un diabete transitorio e di breve durata. È un diabete "temporaneo", poiché nel 90% dei casi le donne guariscono dopo la nascita del bambino; e non significa che il bimbo abbia il diabete, come spesso le mamme temono in un primo momento. Ciò non toglie che, se non trattato adeguatamente, può rappresentare una minaccia al feto e aumentare il rischio di sviluppo del diabete negli anni successivi alla nascita del bambino, anche dopo 5 o 10 anni. Questa condizione, sebbene comune, può essere gestita in modo efficace con l’aiuto di una corretta assistenza medica e alcune modifiche allo stile di vita.
Cause e Fattori di Rischio del Diabete in Gravidanza
Le cause dell’insorgenza del diabete gestazionale sono strettamente collegate ai naturali e fisiologici cambiamenti che il corpo femminile subisce durante la gravidanza, soprattutto a livello di produzione ormonale. Durante la gestazione, infatti, si verifica un cambiamento fisiologico della produzione di ormoni. In particolare, a variare possono essere i livelli di insulina prodotti, che talvolta diminuiscono, oppure la capacità dell’insulina di svolgere la propria funzione, un fenomeno noto come insulino-resistenza. Il diabete gestazionale, nello specifico, compare durante la gravidanza quando la placenta produce diverse tipologie di ormoni che aumentano la resistenza all’insulina, portando ad un aumento dei livelli di glicemia. Da questa descrizione si può comprendere che il diabete gestazionale è un fenomeno sotto certi aspetti fisiologico per le donne in gravidanza e che solitamente non porta a gravi conseguenze per la madre e per il bambino se gestito correttamente.
In condizioni normali e in soggetti sani, il nostro organismo opera per mantenere sotto controllo i livelli di zucchero nel sangue, ma durante la gravidanza si verificano degli sbalzi ormonali, che rendono più complesso questo processo, facendo aumentare la glicemia.Il diabete gestazionale, però, è strettamente legato all’esistenza di specifici fattori di rischio, che rendono necessario un attento monitoraggio. Sebbene il diabete gestazionale possa colpire qualsiasi donna incinta, esistono alcuni fattori che aumentano la probabilità di svilupparlo. I più comuni tra questi includono:
- Condizione di sovrappeso o obesità (BMI superiore a 25): Le donne obese o in sovrappeso hanno un rischio significativamente maggiore.
- Familiarità con il diabete: Avere parenti di primo grado con il diabete, sia di tipo 1 che di tipo 2, è un fattore predisponente.
- Sviluppo di diabete gestazionale in una precedente gravidanza: Se una donna ha già avuto il diabete gestazionale in una gravidanza precedente, le probabilità che si ripresenti sono elevate.
- Età superiore ai 35 anni: L'età avanzata della madre è un fattore di rischio riconosciuto.
- Appartenenza ad etnie a rischio elevato: Alcune popolazioni, come quelle dell’Asia meridionale o del Medio Oriente, mostrano una maggiore incidenza.
- Glicemia a digiuno superiore a 125 mg/dl già ad inizio gravidanza: Questo indica una predisposizione preesistente o un inizio precoce della condizione.
- Inattività fisica: Non essere fisicamente attivo contribuisce all'insulino-resistenza.
- Prediabete: Una condizione in cui i livelli di zucchero nel sangue sono più alti del normale ma non ancora abbastanza alti da essere classificati come diabete di tipo 2.
- Sindrome dell’ovaio policistico (PCOS): Questa condizione ormonale è spesso associata a insulino-resistenza.
- Aver partorito in precedenza un bambino di peso superiore a 4,1 chilogrammi o 4,5 kg alla nascita: Un feto macrosomico in una gravidanza precedente è un indicatore di rischio.
Insulino Resistenza: che cosa è, come si contrasta per evitare il diabete
È interessante notare che una piccola parte delle pazienti con diabete gestazionale (appena il 10% del totale) presenta caratteristiche cliniche, immunologiche e genetiche tipiche del diabete autoimmune, sia di tipo 1 sia del cosiddetto LADA (Latent autoimmune diabetes of the adult). Questo sottolinea la complessità e la multifattorialità di questa patologia. Inoltre, il dato che il diabete gestazionale sia in aumento è drammaticamente collegato a una serie di cambiamenti nella società che accentuano determinati fattori di rischio, come l'aumento dell'obesità e lo stile di vita sedentario.
Come Riconoscere il Diabete Gestazionale: I Sintomi
Spesso, il diabete gestazionale non presenta sintomi evidenti o, come si afferma, la sintomatologia è il più delle volte assente. È proprio per questa ragione che durante la gravidanza si eseguono controlli periodici, compreso un esame specifico che si chiama test di tolleranza al glucosio orale, più comunemente detto curva glicemica. L'assenza di manifestazioni cliniche chiare può rendere difficile una diagnosi basata solo sull'osservazione.
Tuttavia, la condizione di iperglicemia in gravidanza può comunque manifestarsi sia sulla futura mamma sia sul bambino. I sintomi principali nella mamma, se presenti, non differiscono da quelli del diabete mellito che colpisce persone non in gravidanza e includono:
- Aumento della necessità di fare pipì: Una diuresi più frequente del solito.
- Aumento della sete: Una persistente necessità di bere frequentemente, accompagnata da bocca asciutta.
- Aumento della fame: Un appetito insolitamente elevato.
- Affaticamento: Una sensazione di stanchezza persistente.
- Offuscamento della vista: Un sintomo meno comune ma indicativo di alterazioni glicemiche.
- Infezioni frequenti: In particolare infezioni del tratto urinario o vaginali.
È importante sottolineare che questi sintomi, pur essendo legati all'iperglicemia, non sono estranei a una gravidanza normale, senza complicanze. Ecco perché spesso vengono sottovalutati o ignorati, rendendo ancora più indispensabile lo screening diagnostico. Per quanto riguarda, invece, il bambino, il diabete gestazionale in genere non causa problemi diretti manifesti, ma potrebbe provocare le seguenti condizioni, come segnalato dall’Istituto Superiore di Sanità, che verranno poi analizzate più approfonditamente nella sezione dedicata ai rischi.
Diagnosi del Diabete Gestazionale: Test e Valori di Riferimento
Uno dei monitoraggi più importanti che si effettuano durante la gravidanza è quello dei valori della glicemia. La diagnosi tempestiva del diabete gestazionale è fondamentale per approntare le cure migliori e per prevenire potenziali rischi. La diagnosi prevede una serie di test specifici.
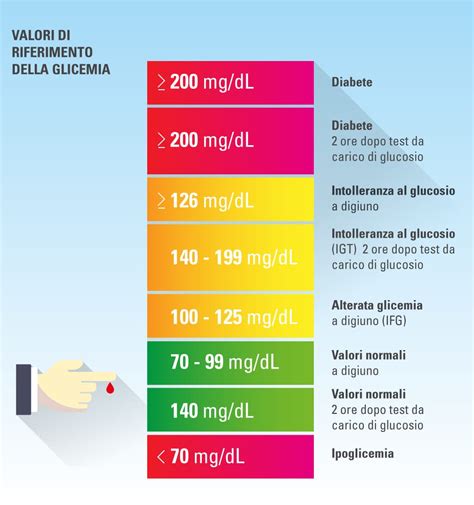
Innanzitutto, si effettua il normale screening per il diabete, con la misurazione della glicemia a digiuno e dopo i pasti (1 ora dopo; nel diabete mellito non gravidico la misurazione post-prandiale si effettua 2 ore dopo). Per questo classico screening del diabete in gravidanza, i valori di riferimento della glicemia sono:
- Minore di 90 mg/dl a digiuno
- Minore di 120 mg/dl dopo 1 ora dal pasto
Il test principale per la diagnosi del diabete gestazionale è l’esecuzione della curva glicemica da carico orale (OGTT - Oral Glucose Tolerance Test). Questo esame, conosciuto anche come "curva da carico orale di glucosio", prevede la misurazione della glicemia dopo aver somministrato alla donna un carico di glucosio. Il test è semplice e assolutamente sicuro, perché si assume solo acqua e zucchero. La procedura standard prevede un prelievo di sangue a digiuno per valutare la glicemia, dopodiché si beve un bicchiere d’acqua che contiene 75 grammi di glucosio, che è uno zucchero. Poi si fanno due ulteriori prelievi di sangue, a distanza di 1 ora e di 2 ore, per valutare i nuovi valori di glicemia.
La curva glicemica sotto carico viene solitamente effettuata nel periodo compreso tra le settimane 24 e 28 di gravidanza. Nei casi in cui il rischio di diabete gestazionale sia elevato, ad esempio per grave obesità, precedente diabete in gravidanza o glicemia a digiuno sopra 125 mg/dl a inizio gravidanza, l’esame deve essere anticipato alla 16° settimana. Per questo test con 75 grammi di glucosio, i valori di riferimento sono:
- Minore di 95 mg/dl subito dopo l’assunzione della soluzione glucosata
- Minore di 180 mg/dl dopo 1 ora
- Minore di 155 mg/dl dopo 2 ore
È sufficiente un solo valore alterato in curva per arrivare a una diagnosi di diabete gestazionale.
A livello internazionale, non esiste un consenso univoco sui metodi per diagnosticare il diabete gestazionale, e in alcune pratiche si adotta un approccio in due fasi. Normalmente, viene effettuato uno screening iniziale attraverso il test GCT (Glucose Challenge Test), che prevede l’assunzione di una soluzione glucosata (solitamente 50 grammi) e una misurazione della glicemia a 60 minuti dall’ingestione. Se questo test risulta positivo (con glicemia tra i 140 e i 180 mg/dl), per ottenere la conferma definitiva viene effettuato un ulteriore test della curva glicemica (OGTT) con un carico orale di 100 grammi di glucosio a digiuno da 8-12 ore. La glicemia viene poi misurata ad intervalli regolari (solitamente a digiuno, 1 ora, 2 ore e 3 ore) e nel caso in cui due o più valori siano superiori ai livelli di riferimento specifici per il test da 100g, allora viene diagnosticato il diabete gestazionale.
I Rischi e le Complicanze del Diabete Gestazionale
Il motivo per cui il diabete gestazionale va diagnosticato presto e curato con scrupolo è dovuto al fatto che l’eccesso di glucosio nel sangue può provocare difficoltà nella gravidanza e nel parto, mettendo in pericolo la salute della mamma e del bambino. Se non trattato nel modo adeguato, esistono casi in cui il diabete gestazionale può portare a rischi significativi e ad altre conseguenze. È una patologia che può presentarsi in forma lieve oppure più grave, ma in ogni caso può complicare una gravidanza e rappresentare un fattore di rischio per altre patologie, sia per la madre sia per il bambino. Il diabete gestazionale non controllato aumenta il rischio di complicanze durante la gravidanza e al momento del parto, oltre che di malformazioni fetali e/o morte intrauterina.
Cosa può succedere alla mamma?
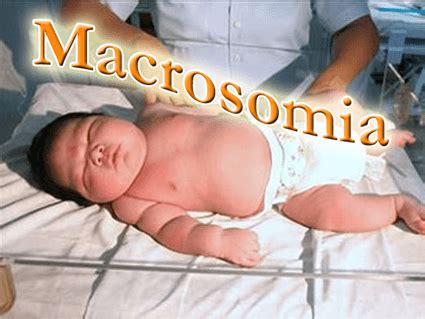
Per la donna incinta, i rischi maggiori sono legati alle difficoltà che si possono riscontrare al momento del parto. L'eccessivo peso alla nascita del bambino, noto come macrosomia, può rendere il parto più difficile e spesso si traduce nella necessità di ricorrere al parto cesareo.Inoltre, il diabete gestazionale può aumentare il rischio di ipertensione e preeclampsia, altrimenti nota come gestosi, una condizione caratterizzata da alta pressione arteriosa e proteine nelle urine.Ma le implicazioni non finiscono con il parto. Le donne con diabete gestazionale hanno più possibilità di sviluppare il diabete mellito nei 5 anni seguenti alla gravidanza. Questa condizione, infatti, aumenta di 7 volte il rischio di sviluppare diabete di tipo 2 dopo 5-10 anni dalla gravidanza, in confronto alle donne che non hanno avuto problemi legati al diabete gestazionale. Il diabete gestazionale, insomma, è una finestra sul futuro di ciascuna mamma: se una donna ha avuto il diabete in gravidanza ha più probabilità di svilupparlo anche a distanza di tempo. È opportuno, quindi, monitorare i livelli di glicemia nel sangue periodicamente, anche in assenza di sintomi evidenti, anche dopo la gravidanza.
Cosa può succedere al bambino?
Per il feto e il neonato, i rischi del diabete gestazionale sono molteplici e possono avere conseguenze a breve e lungo termine. Tra questi rientrano:
- Macrosomia: Se il livello di zucchero nel sangue materno è superiore all’intervallo standard, il bambino potrebbe crescere troppo, arrivando a pesare più di 4,1 chilogrammi o addirittura 4,5 kg alla nascita. Questo aumenta il rischio di rimanere incastrato nel canale del parto, riportare lesioni alla nascita o richiedere il ricorso al parto cesareo.
- Nascita precoce (pretermine): La glicemia alta può aumentare il rischio di travaglio precoce e parto prima della data di scadenza (prima della 37a settimana di gravidanza), oppure può rendere necessario un parto anticipato perché il bambino è cresciuto già troppo.
- Gravi difficoltà respiratorie: I bambini nati prematuri possono sperimentare la sindrome da distress respiratorio, una condizione che rende difficile la respirazione a causa dell'iperglicemia e dell'iperinsulinemia che rallentano lo sviluppo dei polmoni.
- Bassi livelli di zucchero nel sangue (ipoglicemia): Subito dopo la nascita, la recisione del cordone ombelicale interrompe il flusso di glucosio in eccesso a cui il neonato era abituato nel ventre materno. Poiché il corpo del bambino continua a produrre alti livelli di insulina, questo può tradursi in un drastico abbassamento della glicemia. Gravi episodi di ipoglicemia possono causare convulsioni nel bambino e richiedono un trattamento immediato.
- Ittero neonatale: L'ingiallimento della pelle e degli occhi nel neonato dopo il parto può richiedere un trattamento in ospedale.
- Eccessiva presenza di liquido amniotico (polidramnios): Intorno al feto nell’utero, che può causare un travaglio prematuro o problemi durante il parto.
- Incrementata incidenza di aborti spontanei e morte intrauterina: Il diabete gestazionale non controllato aumenta significativamente il rischio di queste complicanze gravi.
- Obesità e diabete di tipo 2 più avanti nella vita: I bambini nati da madri affette da diabete gestazionale presentano un rischio maggiore di sviluppare obesità e diabete di tipo 2 crescendo. Potrebbero sviluppare da grandi patologie del metabolismo.
Come più volte ripetuto, se trattato adeguatamente il diabete gestazionale non causa danni né alla mamma né al bambino, ma resta una condizione molto seria che potrebbe evolvere in modo negativo e provocare numerose complicanze. Per fortuna, grazie a una diagnosi precoce e a un cambiamento nella dieta e nello stile di vita, è possibile minimizzare o eliminare del tutto i rischi connessi al diabete gestazionale.
Gestione Clinica e Cura del Diabete Gestazionale
Alla luce di quanto detto finora, appare evidente come, una volta ottenuta la tempestiva diagnosi di diabete gestazionale, sia di fondamentale importanza seguire un’attenta terapia, impostata da un medico specialista. L'obiettivo del trattamento per curare il diabete gestazionale è quello di ridurre al minimo i rischi ad esso associati e mantenere la glicemia entro i livelli stabiliti, garantendo una gravidanza serena e un futuro sano sia per la madre che per il bambino. Va sottolineato che il diabete gestazionale va curato, sempre.
Il primo passo consiste nel valutare già all’inizio della gestazione quale sia il rischio di sviluppare il diabete. Per fare questo, in genere, il ginecologo valuta se e quali fattori di rischio sono presenti già nelle prime settimane di gravidanza e, qualora fosse il caso, procede al test di tolleranza al glucosio. Nel caso in cui il diabete gestazionale si manifesti in concreto, occorre tenere bassi i livelli di zucchero nel sangue, cosa che può essere fatta con un approccio multifattoriale.
Modifiche dello Stile di Vita e Nutrizione
La gestione del diabete gestazionale si basa principalmente sull'adozione di un sano stile di vita. Bisogna adeguare lo stile di vita, dare maggiore attenzione alla nutrizione e praticare regolarmente attività fisica.
- Dieta equilibrata: Modifiche dell’alimentazione sono essenziali. La dieta deve essere personalizzata in relazione alle abitudini alimentari, culturali, etniche, allo stato economico e al BMI pregravidico. Si suggerisce pertanto di prediligere durante la gravidanza cibi a basso indice glicemico. È importante controllare l'etichetta di cibi e bevande, essendo consapevoli che i succhi di frutta e i frullati contengono zucchero, così come altre bevande che riportano l'indicazione "senza aggiunta di zucchero", ma che potrebbero comunque influenzare i livelli di glicemia.
- Attività fisica: L'esercizio fisico è in grado di ridurre i livelli di glicemia, per cui praticare esercizio fisico regolare può essere un modo efficace per controllare il diabete gestazionale. Il medico fornirà una informazione adeguata riguardo gli esercizi che si possono praticare durante la gravidanza. Un esempio è camminare per 30 minuti dopo il pasto per migliorare il controllo del glucosio nel sangue.
Monitoraggio della Glicemia
Un monitoraggio attento della glicemia durante la gravidanza è cruciale. Se si ha il diabete gestazionale è possibile ricevere l'indicazione di controllare i propri livelli di glucosio nel sangue a casa, utilizzando un misuratore di glicemia detto glucometro. Il glucometro è un piccolo dispositivo che misura la concentrazione di glucosio nel sangue mediante l'uso di strisce reattive che vengono messe a contatto con una goccia di sangue ottenuta, in genere, dalla puntura del polpastrello di un dito. Ogni paziente viene poi addestrata a monitorare la glicemia e vengono fissati controlli periodici per tenere monitorata la situazione. In tal senso, è importante mantenere i valori di glicemia a digiuno < 95 mg/dL, e a 2 h dopo il pasto ≤ 120 mg/dL.
Terapia Farmacologica
Nel caso in cui lo stile di vita sano che include una regolare attività fisica ed una dieta equilibrata non fosse sufficiente a mantenere i livelli di zucchero nel sangue sotto controllo, è necessario ricorrere a farmaci ipoglicemizzanti specifici. L'insulina è il farmaco più comune e sicuro in gravidanza e viene somministrata per via intradermica (gli aghi da insulina sono più corti degli aghi per le iniezioni intramuscolari). Il paziente riceverà indicazioni dal team di specialisti per fare l'iniezione correttamente. In base al tipo di insulina potrebbe essere necessario fare l'iniezione prima dei pasti o prima di andare a dormire oppure al risveglio.
Insulino Resistenza: che cosa è, come si contrasta per evitare il diabete
Controlli Specialistici e Gestione della Gravidanza
Presso strutture specializzate, come l'ambulatorio dedicato al Policlinico di Milano, si accede con una semplice impegnativa per "visita ostetrica" e quesito diagnostico "diabete gestazionale o pregestazionale" compilata dal medico di famiglia o dal ginecologo che segue la donna. Oltre al controllo della glicemia, è fondamentale il monitoraggio fetale, con ecografia a 28, 32 e 36 settimane di gravidanza, per monitorare la crescita del feto e la quantità di liquido amniotico presente nell'utero.
Il Parto e il Post-Parto
Se si ha il diabete gestazionale, il tempo ideale per il parto è di solito tra le 38 - 40 settimane di gravidanza. Se i livelli di glucosio nel sangue sono normali e la salute del feto non è a rischio, è possibile aspettare che il parto avvenga naturalmente. In genere, se il parto naturale non avviene dopo 40 settimane e 6 giorni, viene consigliata l'induzione del parto o il parto cesareo. Quando ci si reca in ospedale per il parto, è opportuno portare con sé il glucometro e tutti i farmaci che si stanno assumendo. Di solito, si deve continuare a monitorare la glicemia e a prendere i farmaci fino al parto o, nel caso del parto cesareo, prima del digiuno pre-operatorio. Durante il travaglio e il parto, la glicemia sarà misurata e mantenuta sotto controllo.
Dopo la nascita (entro 30 minuti) è importante alimentare il neonato il più presto possibile e poi a intervalli frequenti (ogni 2-3 ore) fino a che la glicemia del neonato non sia stabile. I livelli del glucosio nel sangue saranno misurati a partire da due o quattro ore dopo la nascita: se sono bassi, il neonato potrebbe essere alimentato mediante sondino o flebo.
Dopo il parto, vengono solitamente sospesi i farmaci per controllare la glicemia che la donna ha assunto durante la gravidanza e vengono controllati i livelli di glucosio nel sangue per altri uno o due giorni. È necessario che la donna continui a monitorare la glicemia fino a 6 - 13 settimane dopo il parto per verificare che i livelli di glicemia non si mantengano alti. Nel 90% dei casi la donna guarisce dal diabete. Ma anche in questi casi i controlli proseguono anche a 6-12 settimane dal parto, facendo un nuovo test con la curva da carico. Se sono rimaste alterazioni della glicemia, anche minime, o se il diabete è ancora presente, la donna viene subito presa in carico dagli specialisti. Essere ben informate è il primo passo per affrontare questa condizione senza paura, garantendo una gravidanza serena e un futuro sano sia per te che per il tuo bambino. Il medico sarà il punto di riferimento per indicare il percorso da seguire, i controlli a cui sottoporsi e gli eventuali farmaci da assumere durante la gravidanza.
ATTENZIONE: Le informazioni qui riportate hanno carattere divulgativo e orientativo, non sostituiscono la consulenza medica. Per qualsiasi dubbio o necessità, è fondamentale rivolgersi al proprio medico curante o a uno specialista.
tags: #diabete #gestazionale #tesi #titoli