Il diabete gestazionale (DG), una forma di intolleranza al glucosio che si manifesta per la prima volta durante la gravidanza, rappresenta una condizione che richiede attenzione e una gestione accurata per garantire il benessere della madre e del feto. Nonostante possa generare ansia, con le giuste strategie e un adeguato supporto medico, è possibile ottenere un eccellente controllo glicemico, definito diabete gestazionale ben compensato. Questo articolo esplora in dettaglio cosa significa avere un diabete gestazionale ben compensato, come diagnosticarlo, le possibili conseguenze di uno scompenso e le strategie più efficaci per gestirlo, integrando le informazioni fornite da esperti e le esperienze di donne che hanno affrontato questa condizione.

Comprendere il Diabete Gestazionale: Cause e Fattori di Rischio
Il diabete gestazionale insorge a causa dei cambiamenti ormonali tipici della gravidanza. Gli ormoni placentari possono alterare la normale azione dell'insulina, rendendo i tessuti meno sensibili a questo ormone. In alcune donne, il pancreas non è in grado di compensare completamente questo aumento di insulino-resistenza, portando a un innalzamento dei livelli di glicemia. È importante sottolineare che la comparsa del diabete gestazionale non è una colpa della madre, né un segno di un'alimentazione scorretta o di un fallimento personale, ma piuttosto una risposta fisiologica che in alcune gravidanze necessita di un monitoraggio più attento.
Diversi fattori possono aumentare il rischio di sviluppare il diabete gestazionale:
- Età materna avanzata: Il rischio aumenta progressivamente dopo i 35 anni.
- Storia familiare di diabete: Avere parenti di primo grado con diabete di tipo 2 aumenta la predisposizione.
- Obesità o sovrappeso: Un indice di massa corporea elevato prima della gravidanza è un fattore di rischio significativo.
- Storia di diabete gestazionale in gravidanze precedenti: Chi ha già avuto DG ha un rischio maggiore di recidiva.
- Precedente macrosomia fetale: Aver avuto un bambino con peso elevato alla nascita (superiore a 4-4.5 kg) in una gravidanza precedente.
- Etnia: Alcune etnie, come quelle mediorientali, caraibiche o dell'Asia Meridionale, presentano un rischio maggiore.
- Sindrome metabolica: La coesistenza di ipertensione, obesità e alterazioni del metabolismo lipidico.

Diagnosi del Diabete Gestazionale: Il Test da Carico Orale di Glucosio (OGTT)
La diagnosi di diabete gestazionale avviene generalmente attraverso il test da carico orale di glucosio (OGTT), noto anche come curva glicemica. Questo esame viene solitamente eseguito tra la 24ª e la 28ª settimana di gestazione, o precocemente in presenza di fattori di rischio (tra la 16ª-18ª settimana).
Il protocollo più comunemente utilizzato prevede:
- Prelievo a digiuno: Misurazione della glicemia basale.
- Assunzione di una soluzione zuccherina: La donna beve una soluzione contenente una quantità specifica di glucosio (solitamente 75 grammi).
- Prelievi seriatim: Vengono effettuati ulteriori prelievi di sangue a intervalli prestabiliti (es. dopo 60 e 120 minuti).
I valori di riferimento possono variare leggermente a seconda dei protocolli, ma generalmente si considera diagnostico un valore superiore ai limiti stabiliti per almeno uno dei prelievi. Ad esempio, secondo i criteri dell'Organizzazione Mondiale della Sanità (OMS) per un test con 75g di glucosio, i valori soglia sono:
- Glicemia a digiuno: < 92 mg/dl (valore normale)
- Glicemia 1 ora dopo carico: < 180 mg/dl (valore normale)
- Glicemia 2 ore dopo carico: < 153 mg/dl (valore normale)
Anche un solo valore superiore a questi limiti può essere sufficiente per porre diagnosi di diabete gestazionale.
Test di tolleranza al glucosio orale (OGTT) spiegato | OGTT semplificato
Cosa Significa "Diabete Gestazionale Ben Compensato"?
Avere un diabete gestazionale ben compensato significa che i livelli di glicemia della donna in gravidanza vengono mantenuti entro i range target stabiliti dal team medico. L'obiettivo è minimizzare il rischio di complicanze sia per la madre che per il feto.
Mentre l'esame della glicemia fornisce una fotografia istantanea dei livelli di glucosio nel sangue, l'emoglobina glicata (HbA1c) offre una visione media dei valori glicemici negli ultimi due-tre mesi. Per le persone con diabete, un valore di HbA1c inferiore al 7% è generalmente considerato indice di un buon controllo. Tuttavia, nel contesto del diabete gestazionale, il monitoraggio della glicemia capillare (con glucometro) più volte al giorno è lo strumento principale per valutare il compenso in tempo reale.
I valori target specifici per la glicemia nel diabete gestazionale, sebbene possano variare leggermente tra i diversi protocolli medici, sono generalmente i seguenti:
- Glicemia a digiuno: tra 70 e 90 mg/dl.
- Glicemia 1 ora dopo i pasti: inferiore a 140 mg/dl.
- Glicemia 2 ore dopo i pasti: inferiore a 120 mg/dl.
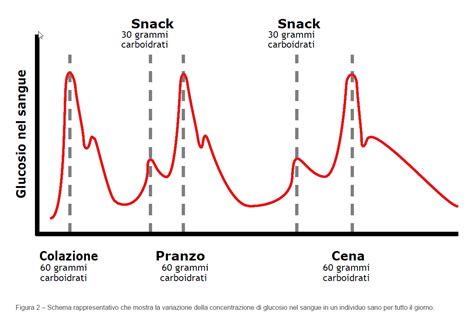
Rientrare costantemente in questi range, anche con occasionali e lievi superamenti che vengono gestiti prontamente, indica un buon controllo. È importante ricordare che la perfezione non è l'obiettivo, ma la costanza e la tendenza generale dei valori nel tempo sono più significative. Ad esempio, valori a digiuno tra 70-80 mg/dl e post-prandiali intorno a 110-120 mg/dl, con picchi rari e non eccessivi (come 130 o 150 mg/dl in occasioni isolate), sono considerati generalmente accettabili e indicativi di un diabete gestazionale ben gestito.
Le Conseguenze di un Diabete Gestazionale Scompensato
Un diabete gestazionale non adeguatamente controllato può portare a diverse complicanze, sia per la madre che per il feto.
Rischi per il feto:
- Macrosomia fetale: L'eccesso di glucosio materno porta a un'iperinsulinemia fetale, che stimola la crescita del tessuto adiposo, rendendo il neonato più grande del normale (peso superiore a 4-4.5 kg). Questo può complicare il parto.
- Ipoglicemia neonatale: L'iperinsulinemia fetale può persistere dopo la nascita, causando un abbassamento eccessivo della glicemia nel neonato.
- Dificoltà respiratorie: L'iperglicemia e l'iperinsulinemia possono ritardare lo sviluppo polmonare fetale.
- Ittero neonatale: Maggiore incidenza di ittero nei neonati da madri diabetiche gestazionali.
- Policitemia: Aumento del numero di globuli rossi nel neonato.
- Distocia di spalla: Blocco delle spalle del feto durante il parto a causa delle dimensioni eccessive.
Rischi per la madre:
- Aumento del rischio di parto cesareo: Spesso necessario a causa della macrosomia fetale.
- Preeclampsia: Una grave condizione ipertensiva della gravidanza che può colpire più organi.
- Parto pretermine: In alcuni casi, può essere necessario indurre il parto prima della scadenza.
È fondamentale sottolineare che la maggior parte di questi rischi si riduce significativamente con una gestione efficace del diabete gestazionale.

Strategie di Gestione per un Diabete Gestazionale Ben Compensato
La gestione del diabete gestazionale si basa su un approccio multidisciplinare che mira a mantenere la glicemia entro i target, garantendo al contempo un'adeguata nutrizione per madre e feto.
1. Alimentazione Bilanciata e Personalizzata
La dieta gioca un ruolo cruciale. Contrariamente a quanto si potrebbe pensare, i carboidrati non devono essere eliminati, ma gestiti attentamente. L'obiettivo è selezionare fonti di carboidrati complessi, ricchi di fibre, e distribuirli equamente durante la giornata, combinandoli con proteine e grassi sani.
- Selezione dei carboidrati: Privilegiare cereali integrali (pane integrale, pasta integrale, riso integrale, quinoa), legumi, frutta e verdura. Limitare zuccheri semplici e carboidrati raffinati (dolci, bevande zuccherate, pane bianco, riso bianco).
- Pasti regolari: Consumare 3 pasti principali e 2-3 spuntini durante la giornata per evitare picchi glicemici e mantenere stabili i livelli di energia.
- Combinazione degli alimenti: Ogni pasto dovrebbe includere una fonte di carboidrati complessi, una proteina magra (pesce, pollo, tacchino, legumi, tofu) e una porzione di verdura. L'aggiunta di grassi sani (olio extravergine d'oliva, avocado, frutta secca) aiuta a rallentare l'assorbimento dei carboidrati.
- Idratazione: Bere abbondante acqua ed evitare bevande zuccherate.
Il "Piatto Sano di Harvard" è un utile riferimento visivo per comporre pasti equilibrati: metà del piatto dovrebbe essere occupato da verdure, un quarto da proteine magre e un quarto da cereali integrali.
2. Attività Fisica Regolare
L'attività fisica, se approvata dal medico, è un altro pilastro fondamentale. Aiuta a migliorare la sensibilità all'insulina e a controllare i livelli di glicemia. Anche una camminata di 10-15 minuti dopo i pasti può fare una differenza significativa.
- Esercizi consigliati: Camminata, nuoto, yoga prenatale, cyclette.
- Frequenza e intensità: L'attività dovrebbe essere moderata e svolta regolarmente, seguendo le indicazioni del proprio ginecologo o del team diabetologico.
3. Monitoraggio Glicemico Domiciliare
Il monitoraggio regolare della glicemia a casa è essenziale per valutare l'efficacia della dieta e dell'attività fisica e per identificare tempestivamente eventuali scostamenti dai valori target.
- Frequenza: Solitamente 4-6 volte al giorno (a digiuno, prima dei pasti principali e 1-2 ore dopo i pasti).
- Strumenti: Utilizzo di un glucometro capillare e strisce reattive.
- Diario glicemico: Annotare i valori, insieme all'alimentazione consumata e all'attività fisica svolta, per avere un quadro completo da condividere con il medico.
4. Terapia Farmacologica (se necessaria)
Nella maggior parte dei casi, dieta e attività fisica sono sufficienti a controllare il diabete gestazionale. Tuttavia, se i valori glicemici persistono al di sopra dei target nonostante queste misure, il medico può prescrivere una terapia farmacologica.
- Insulina: L'insulina è il trattamento più sicuro ed efficace in gravidanza per il controllo della glicemia. Non attraversa la placenta e non presenta rischi per il feto. La sua somministrazione avviene tramite iniezioni sottocutanee.
- Farmaci orali (meno comuni in gravidanza): In alcuni casi selezionati, e sotto stretto controllo medico, possono essere considerati farmaci orali come la metformina, sebbene l'insulina rimanga la scelta preferenziale per la sua sicurezza e efficacia.
5. Supporto e Consulenza
Affrontare una diagnosi di diabete gestazionale può essere emotivamente impegnativo. È fondamentale ricevere un adeguato supporto psicologico e pratico.
- Team multidisciplinare: Lavorare a stretto contatto con ginecologo, diabetologo, ostetrica e nutrizionista.
- Informazione e consapevolezza: Comprendere la condizione, i suoi obiettivi di gestione e le strategie da adottare.
- Supporto emotivo: Condividere le proprie preoccupazioni con il partner, familiari, amici o gruppi di supporto.
Il Ruolo dell'Emoglobina Glicata (HbA1c) nel Diabete Gestazionale
Sebbene il monitoraggio della glicemia capillare sia predominante per la gestione quotidiana del diabete gestazionale, l'emoglobina glicata (HbA1c) può fornire informazioni preziose sull'andamento del controllo glicemico nel tempo, soprattutto se eseguita all'inizio della gravidanza o in caso di diabete preesistente.
Il dottor Roberto Trevisan, esperto in diabetologia, definisce l'HbA1c come "una delle maggiori scoperte della diabetologia", poiché ha dimostrato in modo inequivocabile che un buon controllo metabolico permette la prevenzione delle complicanze del diabete. L'HbA1c misura la percentuale di emoglobina a cui si è legato il glucosio, riflettendo la glicemia media degli ultimi due mesi.
Mentre per i diabetici cronici i valori di HbA1c inferiori al 7% sono indice di buon controllo, nel diabete gestazionale i target possono essere più stringenti. Un valore di HbA1c inferiore al 6.5% è spesso l'obiettivo per i pazienti più giovani e senza comorbilità, mentre per soggetti più fragili o anziani si può accettare un valore fino al 7.5-8%. Nel contesto specifico della gravidanza, l'HbA1c può essere utile per valutare il controllo glicemico pre-concezionale o all'inizio della gestazione, ma il monitoraggio capillare rimane lo strumento primario per la gestione dinamica.
È importante notare che l'HbA1c non rileva la variabilità glicemica, ovvero i picchi di iperglicemia o ipoglicemia che possono verificarsi nell'arco della giornata. Pertanto, deve essere sempre accompagnata dai dati del monitoraggio domiciliare.
Dopo il Parto: Gestione e Prevenzione Futura
Nella maggior parte dei casi, il diabete gestazionale scompare spontaneamente dopo il parto. Tuttavia, aver avuto questa condizione aumenta significativamente il rischio di sviluppare diabete di tipo 2 negli anni successivi. È quindi fondamentale:
- Controllo post-parto: Effettuare un controllo della glicemia (spesso con OGTT) circa sei settimane dopo il parto per verificare la completa risoluzione del DG.
- Stile di vita sano a lungo termine: Continuare a mantenere un'alimentazione equilibrata, un peso corporeo sano e un'attività fisica regolare per ridurre il rischio di sviluppare diabete di tipo 2.
- Screening periodico: Sottoporsi a controlli glicemici regolari nel tempo, come raccomandato dal medico.
La gravidanza, pur presentando sfide come il diabete gestazionale, può anche rappresentare un'opportunità per le donne di riflettere sul proprio stato di salute e adottare abitudini più sane che beneficeranno sia loro stesse che la loro famiglia nel lungo periodo.
La gestione del diabete gestazionale richiede impegno e costanza, ma con il giusto supporto medico e un approccio proattivo, è possibile navigare questa fase della gravidanza con successo, assicurando un esito positivo per madre e bambino e ponendo le basi per una salute futura ottimale.
tags: #diabete #gestazionale #ben #compensato