La fertilità maschile, un tempo considerata una costante quasi inattaccabile e spesso identificata semplicemente con la potenza sessuale, sta progressivamente rivelando la sua vulnerabilità. Sino a poco tempo fa, se una coppia non riusciva ad avere figli, si riteneva che la donna e solo lei avesse dei problemi. In alcune culture, ancora oggi, se una coppia è infertile la donna può essere ripudiata o abbandonata. La fertilità maschile, identificata spesso con la potenza sessuale, era difficilmente messa in discussione. Tuttavia, diversi dati che provengono sia dagli Stati Uniti che dall’Europa evidenziano che la qualità del liquido seminale sta progressivamente peggiorando. Infatti, 50 anni fa almeno la metà degli uomini sui 30 anni aveva circa 100 milioni di spermatozoi per millilitro di liquido seminale; trent’anni dopo, solo il 20% dei maschi della stessa età aveva lo stesso numero di spermatozoi. L’infertilità maschile può essere correlata a una serie di patologie e fattori modificabili che causano dispermia, una condizione in cui il liquido seminale non è adeguato per la fecondazione dell’ovulo femminile a causa di problemi di concentrazione, morfologia e motilità degli spermatozoi.
Si definisce infertile una coppia che non riesce a ottenere una gravidanza dopo un anno di rapporti non protetti (6 mesi se la donna ha più di 35 anni o altri fattori di rischio). Quando una coppia ha difficoltà a concepire, è fondamentale valutare sia la salute riproduttiva femminile che quella maschile. L’analisi della qualità dello sperma, nota come spermiogramma, è il test principale per identificare potenziali problemi di fertilità maschile. Questa tecnica valuta diversi parametri degli spermatozoi, tra cui la concentrazione (il numero di spermatozoi presenti in un millilitro di sperma; una concentrazione inferiore a 15 milioni/ml può indicare oligozoospermia), la motilità (circa il 40% degli spermatozoi deve muoversi correttamente per raggiungere l’ovulo) e la morfologia (gli spermatozoi sani presentano teste ovali, un collo robusto e una coda mobile). Non sempre è possibile identificare una causa dell’infertilità maschile, ma i dati attuali indicano una tendenza preoccupante al peggioramento.
Le Cause Fondamentali dell'Infertilità Maschile
Le cause dell'infertilità maschile sono molteplici e complesse, potendo essere riconducibili a fattori pre-testicolari, testicolari, post-testicolari, oltre a una vasta gamma di influenze ambientali e legate allo stile di vita. Comprendere queste cause è il primo passo fondamentale per una diagnosi accurata e un trattamento efficace.
Fattori Pre-Testicolari e Regolazione Ormonale
Le cause pre-testicolari sono rappresentate da malattie delle ghiandole del sistema nervoso centrale (ipotalamo e ipofisi) che regolano lo sviluppo e mantengono la normale spermatogenesi. Queste ghiandole producono ormoni che a loro volta stimolano i testicoli a produrre testosterone e a iniziare il processo di produzione degli spermatozoi. Il testosterone, che è coinvolto nello sviluppo degli organi sessuali e dei caratteri sessuali secondari, nonché nella produzione di sperma, viene prodotto in maniera costante dall’organismo. Squilibri ormonali, spesso legati a patologie delle ghiandole endocrine, possono compromettere seriamente la spermatogenesi.
Cause Testicolari: Problemi Diretti ai Testicoli
Le cause testicolari di infertilità si possono classificare in primitive e in secondarie.Tra le cause testicolari secondarie, spiccano le alterazioni dovute a fattori infiammatori, che sono conseguenze di infezioni che colpiscono i genitali dell’uomo. L’esempio più caratteristico è rappresentato dall’orchite parotitica bilaterale, un’infiammazione dei testicoli causata dal virus della parotite, che può portare a una riduzione o all’assenza di produzione di spermatozoi.
Un’altra causa testicolare significativa è il criptorchidismo, ovvero la mancata discesa del testicolo nella borsa scrotale durante lo sviluppo fetale. Se il testicolo rimane nella sede inguinale, è sottoposto a una temperatura corporea superiore (circa 37°C contro i 35°C ottimali dello scroto), che ne altera la capacità germinativa. È stato riscontrato che la fertilità risulta alterata nell’85% dei casi di criptorchidismo bilaterale.
Il varicocele è una condizione molto diffusa e una delle cause più note e temute di infertilità maschile. Esso si manifesta principalmente con un gonfiore nella zona testicolare, causato da una dilatazione varicosa delle vene spermatiche interne. Il testicolo interessato può essere di dimensioni maggiori o minori rispetto all’altro. Il varicocele può determinare un senso doloroso gravativo nell’area scrotale corrispondente, con dolore che aumenta durante la stazione eretta. Come tutte le altre varicosità, può andare incontro a fenomeni flebitici con tutto il quadro sintomatologico a esso correlato. Il varicocele è stato da tempo messo in relazione con quadri di infertilità maschile. Il reflusso venoso, facilmente registrabile con un esame ecocolordoppler, che a sinistra proviene direttamente dalla vena renale, sembrerebbe in alcuni casi determinare una concentrazione di sostanze tossiche con danno all’epitelio germinativo del testicolo. Inoltre, l’aumento delle temperature locali può causare alterazioni sull’epitelio seminale. La differenza di temperatura è di solito superiore nel varicocele dall’0,6-1,4%. Ciò si è dimostrato sufficiente ad alterare la spermatogenesi e la maturazione epididimaria. Tuttavia, non tutti i portatori di varicocele sono sub-fertili e non esiste sempre una correlazione tra gravità del varicocele e gravità della disfunzione testicolare.
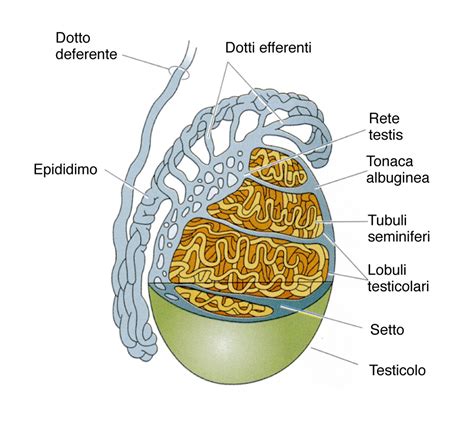
Cause Post-Testicolari: Ostacoli al Transito Spermatico
Le cause post-testicolari si verificano quando la funzionalità del testicolo è normale e la spermatogenesi è conservata, ma l’anomalia si verifica a valle del testicolo stesso. Queste includono ostruzioni delle vie escretrici, ovvero i dotti che permettono la fuoriuscita degli spermatozoi. Tali ostruzioni possono derivare da infezioni, infiammazioni, interventi chirurgici o malformazioni congenite.
Fattori Ambientali e Stile di Vita: L'Impatto Quotidiano
Oltre alle cause mediche dirette, numerosi fattori legati all'ambiente e allo stile di vita giocano un ruolo cruciale nel compromettere la fertilità maschile. Molti di questi sono modificabili, offrendo la possibilità di intervenire attivamente per tutelare la salute riproduttiva.
L'Impatto del Calore sui Testicoli
La produzione di liquido seminale è ottimale quando i testicoli sono mantenuti a una temperatura inferiore rispetto al resto del corpo, solitamente 1-2 gradi Celsius in meno. Temperature testicolari elevate possono compromettere la produzione e la qualità dello sperma. Indossare abiti comodi è quindi un consiglio importante: è consigliabile evitare indumenti troppo stretti, come pantaloni in poliestere aderenti, che possano aumentare la temperatura locale dei testicoli. Anche abitudini quotidiane come appoggiare il portatile sul bacino, comodamente seduti sul divano, sono da evitare, poiché numerosi studi suggeriscono che qualche grado in più nell’area dei testicoli può influenzare negativamente la produzione e la qualità dello sperma.
Infertilità Maschile: alcune soluzioni
Obesità, Stress e Sostanze Tossiche
L’obesità e il sovrappeso, tra le altre cose, influenzano negativamente la fertilità di un uomo, poiché riducono il numero di spermatozoi e alterano l’equilibrio ormonale, molto importante per chi sta cercando di concepire un figlio. La gestione del peso corporeo gioca quindi un ruolo essenziale.
Lo stress cronico è un altro nemico silenzioso della fertilità maschile. Gli uomini che sono molto stressati possono soffrire una riduzione della qualità e quantità del loro sperma. Questo può accadere anche a coppie che sono immerse in processi di riproduzione assistita, dove il peso dell’ansia a volte può essere importante.
L’esposizione a tossine ambientali e sostanze chimiche è una preoccupazione crescente. Molti interferenti endocrini si trovano in oggetti comuni sia a casa che al lavoro. Questi sono materiali che bloccano il rilascio degli ormoni sessuali che controllano la produzione di spermatozoi e la funzione erettile. Alcuni seri interferenti endocrini includono: Triclosan, presente in molti saponi antibatterici e detergenti per la casa; Ftalati e parabeni, utilizzati in dozzine di prodotti tra cui deodoranti, detersivi per bucato e deodoranti per ambienti; BPA (bisfenolo A) e bisfenolo S (BPS), utilizzati in materie plastiche come bottiglie di plastica e custodie per telefoni cellulari. Altre sostanze chimiche che influenzano l’equilibrio ormonale includono pesticidi, DDE, fumi di diesel, piombo e diluenti per vernici. I fumi del traffico possono anche influenzare il numero di spermatozoi, la motilità e la vitalità.
Abuso di Sostanze e Farmaci
Il fumo di tabacco o cannabis danneggia l’integrità del DNA degli spermatozoi e ne riduce numero e motilità. L’abuso di alcol e altre sostanze stupefacenti può alterare ulteriormente la produzione e la qualità dello sperma. L’uso di alcuni farmaci, come gli steroidi anabolizzanti, utilizzati da alcuni atleti per migliorare le prestazioni fisiche, può ridurre significativamente la qualità dello sperma alterando i livelli ormonali. Separatamente, queste cause hanno già un grande impatto sulla fertilità maschile, ma quando l’abuso è eccessivo, il danno all’asse ipotalamo-ipofisi-gonadi si moltiplica.
L'Età e il Declino della Fertilità Maschile
Sebbene gli uomini possano produrre spermatozoi per tutta la vita, non esiste una "menopausa maschile", la fertilità maschile diminuisce con l'età. A partire dai 40-45 anni, la qualità del liquido seminale tende a deteriorarsi. La concentrazione, la motilità e la morfologia degli spermatozoi possono peggiorare, influenzando negativamente le possibilità di concepimento. Studi hanno dimostrato che un uomo con più di 45 anni e la sua partner possono impiegare cinque volte più tempo per concepire rispetto a quanto impiegherebbero se l’uomo avesse 25 anni o meno. L’età maschile influisce anche sui tassi di successo della fecondazione in vitro; ad esempio, quando sia l’uomo che la donna hanno un’età compresa tra 35 e 39 anni, il tasso di concepimento è del 29%, ma scende al 18% se il partner maschile ha cinque o più anni in più rispetto alla donna.
Inoltre, con l’avanzare dell’età, gli spermatozoi mostrano una crescente frammentazione del DNA, che a sua volta aumenta i difetti cromosomici che possono innescare l’aborto spontaneo o causare problemi di salute nei nascituri. Il rischio di aborto spontaneo nel primo trimestre è del 25% più alto quando il padre ha più di 35 anni, anche se la madre ha meno di 30 anni. I bambini nati da padri di età pari o superiore a 45 anni hanno maggiori probabilità di nascere prematuri o di necessitare di cure intensive neonatali. Man mano che gli uomini invecchiano, inoltre, abbiamo già detto che anche la frammentazione del DNA aumenta.
Tutelare la Fertilità: Prevenzione e Intervento
La prevenzione della fertilità nell’uomo inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza. È fondamentale mantenere uno stile di vita sano, che includa un’attività fisica regolare e moderata per controllare il peso e mantenere l’equilibrio ormonale. Una dieta sana, ricca di antiossidanti e vitamine, può contribuire a migliorare la qualità dello sperma.
È consigliabile che anche i pazienti maschi senza sintomi evidenti eseguano controlli andrologici o urologici regolari, specialmente a partire dai 40 anni, per identificare precocemente eventuali problematiche. La diagnosi precoce e un approccio tempestivo sono cruciali.
Quando la qualità dello sperma è compromessa, esistono diverse opzioni terapeutiche. Il trattamento dell’infertilità maschile dipende dalle cause identificate. In presenza di varicocele, ad esempio, la correzione chirurgica consente concepimenti naturali entro 9 mesi nel 25-35% delle coppie. Se lo spermiogramma rivela un numero di spermatozoi insufficiente o una scarsa motilità, si può ricorrere a tecniche di procreazione assistita, come la Fecondazione In Vitro (FIV) accompagnata dalla tecnica ICSI (iniezione intracitoplasmatica dello spermatozoo), che permette di selezionare un singolo spermatozoo di buona qualità e iniettarlo direttamente nell’ovulo. Quando gli spermatozoi non sono presenti nel liquido seminale (azoospermia), si può cercare di recuperarli mediante tecniche chirurgiche specifiche dal parenchima testicolare o dall’epididimo, per poi utilizzarli con la tecnica ICSI.
È importante ricordare che la produzione di spermatozoi, nota come spermatogenesi, è un processo che avviene nei testicoli e può richiedere circa 64-72 giorni per essere completata. Per questo motivo, gli specialisti raccomandano di ripetere lo spermiogramma almeno due volte, con un intervallo di tre-sei mesi, prima di formulare una diagnosi definitiva, per tenere conto della naturale variabilità della qualità dello sperma.
Condurre una vita tranquilla, una dieta sana, un po’ di sport e prendersi cura della propria zona genitale aiuterà a mantenere una buona salute riproduttiva. La consapevolezza dei fattori che influiscono negativamente sulla fertilità maschile è il primo passo per una procreazione sana e serena.
tags: #cosa #influisce #negativamente #fertilita #maschile