Durante il complesso viaggio della vita embrionale e fetale, il sistema circolatorio subisce trasformazioni radicali, adattandosi alle esigenze di un organismo in rapida crescita e dipendente da un ambiente esterno per la sopravvivenza. Si distinguono due fasi circolatorie distinte: la prima, transitoria e di breve durata, nota come circolazione vitellina, che si svolge tra il cuore dell'embrione, i suoi vasi e i vasi vitellini; la seconda, la circolazione placentare, che inizia a svilupparsi già nell'embrione e si perfeziona nel feto con la formazione della placenta. Questa seconda circolazione, incentrata sui vasi ombelicali (arterie e vena ombelicali), rappresenta il dispositivo circolatorio specifico del periodo fetale e persiste fino al momento della nascita.
Il Cuore Fetale e i Suoi Adattamenti Unici
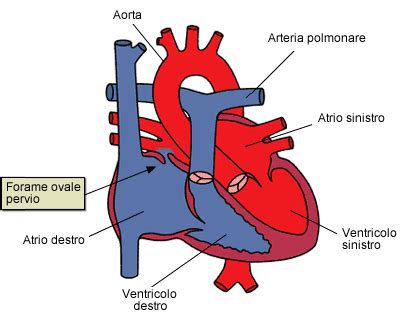
Nel feto a termine, l'apparato cardiovascolare presenta una struttura simile a quella dell'adulto, ma è arricchito da peculiari adattamenti anatomici che garantiscono un'efficiente distribuzione del sangue ossigenato e nutriente. Nel cuore fetale, una caratteristica distintiva è la comunicazione tra i due atri, resa possibile dalla presenza del forame ovale di Botallo. Questo orifizio anatomico permette al sangue di passare direttamente dall'atrio destro all'atrio sinistro, bypassando in gran parte la circolazione polmonare.
Un altro adattamento cruciale è la valvola dell'Eustachio, una piega a semiluna che dirige il flusso sanguigno proveniente dalla vena cava inferiore verso il forame ovale. L'orifizio di sbocco della vena cava superiore, invece, si allinea con l'ostio atrio-ventricolare destro, dirigendo il sangue meno ossigenato verso il ventricolo destro. Infine, il dotto arterioso di Botallo collega il tronco polmonare all'arco dell'aorta, deviando la maggior parte del sangue destinato ai polmoni (ancora non funzionanti) direttamente nella circolazione sistemica.
La Placenta e il Cordone Ombelicale: Il Cuore della Scambio
La circolazione placentare è un sistema altamente specializzato, mediato dal cordone ombelicale e dalla placenta stessa. Le arterie ombelicali, che originano dalle arterie iliache interne, ascendono lungo la vescica e la parete addominale anteriore, attraversano l'ombelico e penetrano nel cordone ombelicale. Raggiunta la placenta, si ramificano in una fitta rete capillare all'interno dei villi coriali.
È qui che avviene lo scambio vitale tra il sangue materno e quello fetale. I villi coriali, immersi nel sangue arterioso materno presente negli spazi intervillosi, cedono anidride carbonica e prodotti catabolici derivanti dal metabolismo fetale, mentre assorbono ossigeno e nutrienti essenziali. Dal versante venoso di queste reti capillari placentari, i vasi confluiscono per formare la vena ombelicale.
La vena ombelicale, un vaso dal carattere fortemente propulsivo e pulsante, trasporta il sangue arterioso ossigenato e ricco di nutrienti dalla placenta verso il feto. Attraversa il cordone ombelicale, penetra nella cavità addominale fetale e si immette nel ramo sinistro della vena porta.
Il Percorso del Sangue Fetale: Dalla Placenta al Corpo
Il sangue arterioso che ritorna dalla placenta attraverso la vena ombelicale segue un percorso complesso ma efficiente. Giunto al ramo sinistro della vena porta, una parte del sangue passa direttamente nella vena cava inferiore tramite il dotto venoso di Aranzio, un tratto anastomotico che collega la vena porta alla vena cava inferiore. Un'altra porzione del sangue entra nel circolo epatico attraverso il ramo sinistro della vena porta.
Nella vena cava inferiore, il sangue arterioso placentare si mescola con il sangue venoso refluo dalla parte sottodiaframmatica del corpo, risultando in un sangue misto, ma prevalentemente arterioso. Questo sangue misto giunge all'atrio destro del cuore. Grazie alla presenza della valvola dell'Eustachio, una corrente sanguigna viene diretta verso il forame ovale, attraversandolo quasi interamente per confluire nell'atrio sinistro.
Da qui, il sangue scende nel ventricolo sinistro e viene pompato nell'aorta. Questo percorso privilegiato assicura che il sangue prevalentemente arterioso, proveniente dalla placenta, eviti il circolo polmonare e venga distribuito direttamente alla grande circolazione per irrorare tutti gli organi fetali.
La Distribuzione del Sangue Venoso
Il sangue venoso refluo dalla testa, dagli arti superiori e dalla parte sopradiaframmatica del tronco, che ritorna al cuore attraverso la vena cava superiore, entra nell'atrio destro. Qui, discende verso l'ostio atrio-ventricolare destro, incrociando la corrente sanguigna della vena cava inferiore senza mescolarsi significativamente. Attraversa il ventricolo destro e viene immesso nel tronco polmonare.
Una piccola quantità di questo sangue raggiunge i polmoni attraverso le arterie polmonari, ma la maggior parte, dato che i polmoni non sono ancora pienamente funzionanti, viene deviata nel dotto arterioso di Botallo e si riversa nell'aorta. È importante notare che il sangue circolante nei rami aortici che originano al di sotto dell'arco aortico è meno ricco di ossigeno e metaboliti rispetto a quello che irrora le parti superiori del corpo. Questa differenza è stata correlata al maggiore accrescimento fetale osservato nella testa e negli arti superiori rispetto agli arti inferiori. Nel feto, infatti, non esiste una netta separazione tra sangue venoso e arterioso come nell'adulto; gli organi sono irrorati da sangue misto.
La Transizione alla Vita Postnatale: La Chiusura dei Circuiti Fetali
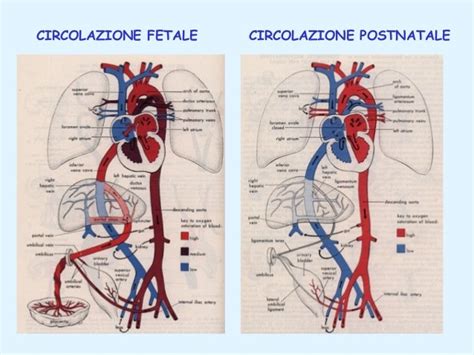
Al momento della nascita, l'inizio della respirazione polmonare innesca una cascata di eventi fisiologici che portano alla trasformazione del sistema circolatorio fetale in quello postnatale. L'espansione dei polmoni richiama una grande quantità di sangue, aumentando la pressione nelle vene polmonari e, conseguentemente, nell'atrio sinistro. Contemporaneamente, la legatura e l'obliterazione dei vasi ombelicali eliminano la spinta impressa dalla vena ombelicale, causando una caduta della pressione nella vena cava inferiore e nell'atrio destro.
Questi cambiamenti pressori determinano la chiusura funzionale e successiva anatomica del forame ovale, con l'accostamento del setto primitivo al setto secondario. Il richiamo di sangue ai polmoni porta all'esclusione e obliterazione del dotto arterioso di Botallo. La legatura della vena ombelicale comporta l'esclusione e obliterazione del dotto venoso dell'Aranzio.
Inizialmente funzionale, la chiusura di queste strutture diventa anatomica nel corso delle prime settimane di vita. Il forame ovale si trasforma nella fossa ovale, il dotto arterioso nel legamento arterioso e il dotto venoso nel legamento venoso. La porzione intra-addominale della vena ombelicale si oblitera gradualmente, trasformandosi nel legamento rotondo del fegato.
La Funzione Placentare: Nutrizione, Ossigenazione e Protezione
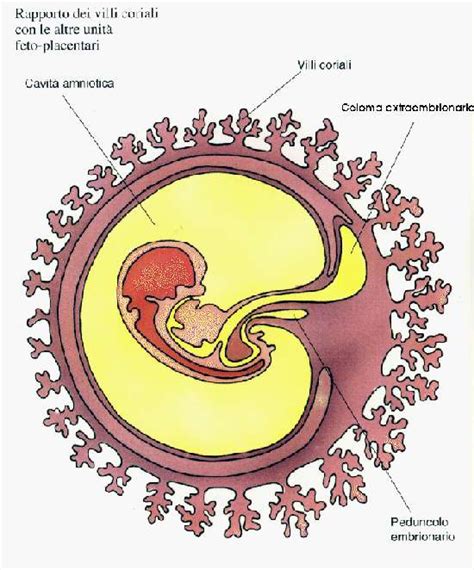
La placenta, un organo temporaneo ma essenziale, svolge un ruolo insostituibile nel sostenere la vita fetale. La sua formazione, che inizia circa sette giorni dopo il concepimento, vede la blastocisti penetrare nell'endometrio materno. Le cellule embrionali danno origine ai villi coriali, che si ramificano progressivamente all'interno dell'endometrio, formando la struttura placentare.
Le funzioni primarie della placenta includono:
- Scambi Gassosi e Metabolici: La placenta gestisce il passaggio di ossigeno dalla madre al feto e di anidride carbonica dal feto alla madre. Attraverso i villi coriali, si scambiano anche nutrienti essenziali come zuccheri, proteine e lipidi, e prodotti di scarto metabolico. Le lacune placentari, sacche di sangue materno in contatto con i villi coriali, facilitano questi scambi.
- Funzione Depurativa: Durante la vita intrauterina, la placenta assume parzialmente le funzioni depurative che saranno poi svolte dai reni fetali. Mantiene inoltre l'omeostasi dell'ambiente interno fetale.
- Supporto Immunitario: Tramite endocitosi, la placenta permette il passaggio di anticorpi materni al feto, fornendo una protezione immunitaria passiva. Agisce anche come barriera contro alcuni agenti patogeni, sebbene non sia impenetrabile a tutti.
- Funzioni Endocrine: Fin dalle prime fasi del suo sviluppo, la placenta secerne la gonadotropina corionica umana (hCG), che supporta la produzione di progesterone. Successivamente, assume autonomamente la sintesi di progesterone, essenziale per il mantenimento della gravidanza.
- Barriera Protettiva (Parziale): La placenta funge da barriera contro diverse sostanze dannose presenti nel sangue materno. Tuttavia, sostanze come nicotina, droghe e alcol possono attraversarla e danneggiare il feto.
Localizzazioni Placentari e Potenziali Complicanze
La posizione della placenta all'interno dell'utero dipende dal sito di impianto dell'embrione. Le localizzazioni comuni includono la parete posteriore, fundica (superiore), anteriore e laterale. In alcuni casi, la placenta può impiantarsi nella parte inferiore dell'utero, dando origine a condizioni come la placenta bassa o la placenta previa.
La placenta bassa si trova vicina all'orifizio uterino inferiore, ma può spostarsi con la crescita dell'utero. La placenta previa, invece, ricopre parzialmente o totalmente l'orifizio uterino. Questa condizione, se non risolta, richiede un parto cesareo per evitare emorragie massive durante il travaglio e la dilatazione cervicale.
Il distacco di placenta è un'emergenza ostetrica che si verifica quando la placenta si separa prematuramente dalle pareti uterine. Può essere causato da fattori come ipertensione materna, età avanzata e traumi. I sintomi includono dolore addominale improvviso e perdite ematiche vaginali.
La Funzione Eritropoietica e il Metabolismo Neonatale
Il sistema circolatorio fetale è caratterizzato da una produzione di globuli rossi efficiente, controllata dall'eritropoietina fetale. Gli eritrociti fetali contengono emoglobina fetale (HbF), che ha un'affinità per l'ossigeno superiore a quella dell'emoglobina adulta, facilitando il trasferimento di ossigeno dalla madre al feto. Dopo la nascita, la produzione di eritropoietina si sposta dal fegato ai reni, e la transizione da HbF a emoglobina adulta avviene gradualmente, portando a una fisiologica anemia neonatale nelle prime settimane di vita.
Il metabolismo della bilirubina nel neonato presenta peculiarità legate all'immaturità epatica e alla circolazione enteroepatica. La bilirubina fetale viene eliminata principalmente attraverso la placenta, ma dopo la nascita, l'immaturità dell'enzima UGT e la presenza di beta-glucuronidasi intestinale contribuiscono all'iperbilirubinemia fisiologica e all'ittero neonatale.
Sviluppo Immunitario e Cardiovascolare nel Neonato
Il sistema immunitario fetale si sviluppa durante la gestazione, ma molti meccanismi non sono completamente funzionali alla nascita, rendendo i neonati più suscettibili alle infezioni. L'immunità passiva materna, trasmessa tramite IgG e IgA secretorie, e i fattori antimicrobici presenti nel latte materno, compensano questa immaturità.
La circolazione neonatale subisce profonde modificazioni al momento della nascita con la chiusura del forame ovale e del dotto arterioso, adattandosi alla respirazione polmonare. Le resistenze vascolari polmonari diminuiscono drasticamente, e il flusso ematico ai polmoni aumenta significativamente.
La placenta, con la sua complessa struttura e le sue molteplici funzioni, è un organo straordinario che garantisce la sopravvivenza e lo sviluppo del feto, agendo come un ponte vitale tra il mondo intrauterino e quello esterno, preparando il neonato alla transizione alla vita indipendente.
tags: #circolazione #lacunare #placenta #yahoo