Il desiderio di diventare genitori è uno degli obiettivi più naturali e profondi per molte persone. Tuttavia, il percorso verso il concepimento può presentare sfide biologiche e strutturali che richiedono consapevolezza, competenza medica e una corretta informazione. Questa guida esplora il complesso mondo dell’infertilità maschile, le opzioni di procreazione medicalmente assistita e le alternative per chi desidera intraprendere il percorso della genitorialità in autonomia.
Comprendere l’infertilità maschile
L'infertilità maschile è una condizione che colpisce molti uomini e può rendere difficile il concepimento. Comporta problemi nella produzione, nella funzionalità o nel parto degli spermatozoi e può essere causata da fattori come una bassa conta spermatica, una scarsa motilità (movimento) degli spermatozoi, una forma anomala degli spermatozoi o ostruzioni. Sebbene questo possa essere difficile da comprendere, è importante sapere che l'infertilità maschile è curabile. Con la giusta cura e il giusto supporto, molti uomini sono in grado di superare queste sfide e concepire con successo grazie a tecniche di riproduzione assistita come la fecondazione in vitro (FIVET), l'inseminazione intrauterina (IUI) e il congelamento dello sperma.
L'infertilità maschile è più comune di quanto si pensi. Il 50% dei casi di infertilità sono dovuti a fattori maschili, sia come causa primaria che come fattore contribuente. Negli ultimi 40 anni, si è osservata una diminuzione del 50-60% del numero di spermatozoi negli uomini del Nord America, Europa, Australia e Nuova Zelanda. Inoltre, il 37% degli uomini negli Stati Uniti si sono sottoposti a trattamenti per la fertilità o conoscono qualcuno che lo ha fatto. L'infertilità maschile interessa il 6-7% degli uomini e sempre di più interessa i giovani. È una causa diffusa dell'infertilità di coppia in quanto, rispetto al passato, oggi si ritiene che nel 50% dei casi la difficoltà ad ottenere una gravidanza dipenda da problemi riproduttivi maschili. In circa il 30% dei casi di infertilità maschile non è possibile individuarne la causa e quindi non è possibile adoperare una terapia specifica.
Segnali e diagnosi precoce
L'infertilità maschile spesso passa inosservata finché non si hanno difficoltà a concepire. È importante essere consapevoli dei potenziali segnali di problemi di fertilità, tra cui: difficoltà di concepimento dopo un anno di rapporti non protetti, basso numero di spermatozoi, scarso movimento o forma anomala, problemi con la funzione sessuale (come disfunzione erettile o bassa libido), dolore, gonfiore o anomalie testicolari, e squilibri ormonali, come la riduzione dei peli sul corpo o sul viso.
Generalmente le condizioni che portano all'infertilità maschile non hanno sintomi specifici. Fanno eccezione il varicocele, che può dare una sensazione di peso a livello dello scroto, e gli stati infiammatori che spesso provocano bruciore urinario o eiaculatorio. La visita da un andrologo è il modo migliore per controllare lo stato di salute dei nostri organi genitali. Si registra infatti un preoccupante aumento delle patologie della sfera riproduttiva e sessuale maschile, in buona parte legate a comportamenti scorretti o dannosi acquisiti già in età giovanile. La diagnosi spesso inizia con un'analisi del liquido seminale per valutare il numero di spermatozoi, la motilità e la morfologia. Tra gli esami da effettuare ci sono l’ecocolordoppler scrotale, l’ecografia prostato-vescicolare e la spermiocoltura, mentre tra le analisi genetiche il cariotipo consente di individuare eventuali anomalie cromosomiche dell'individuo. Lo spermiogramma rimane comunque l’esame principale per la valutazione degli spermatozoi in quanto consente di conoscere la concentrazione, la morfologia e la motilità.
L'impatto dell'età sulla fertilità maschile
La fertilità maschile è spesso considerata “illimitata”, ma la scienza ci dice che anche per gli uomini esiste un’età più favorevole per diventare padri. Diversi studi scientifici indicano che il picco della fertilità maschile si colloca tra i 25 e i 35 anni. A partire dai 35-40 anni, la qualità seminale inizia a diminuire. Il testosterone è l’ormone sessuale maschile per eccellenza e, con l’età, i livelli di testosterone tendono a diminuire, condizione nota come “andropausa” o ipogonadismo maschile. Biologicamente, l’età ideale per diventare padre è tra i 25 e i 35 anni. Sebbene gli uomini non affrontino una scadenza biologica rigida come le donne, è consigliabile considerare l’età come un fattore nella pianificazione familiare.
Affinità dell'Invecchiamento: Biologia condivisa tra Umani, Animali e Piante - ITA
Preservazione della fertilità: il congelamento dello sperma
Il congelamento dello sperma, noto anche come crioconservazione dello sperma, offre un'opzione preziosa per gli uomini che desiderano preservare la propria fertilità per il futuro. Che si tratti di trattamenti medici come la chemioterapia, di pianificare in anticipo la procreazione assistita o semplicemente di ritardare la genitorialità, il congelamento dello sperma può offrire flessibilità e tranquillità. Questo semplice processo prevede la raccolta e il congelamento dello sperma, che può essere conservato per anni senza comprometterne la qualità. Se state prendendo in considerazione trattamenti come la fecondazione in vitro o l'inseminazione intrauterina (IUI), o se desiderate adottare misure preventive per la vostra fertilità, il congelamento dello sperma può aiutarvi a garantire la possibilità di formare o far crescere una famiglia in età adulta.
Fattori di rischio e trattamenti
Fattori come il fumo, il consumo eccessivo di alcol, l'uso di droghe, l'obesità, lo stress e l'esposizione a tossine ambientali o al calore possono avere un impatto negativo sulla qualità e sulla produzione dello sperma. L'infertilità maschile può avere molteplici cause e la ricerca sta ancora indagando su alcune ancora ignote, come quelle genetiche: quando si presenta una ridotta produzione degli spermatozoi generalmente la causa è da attribuire ad uno sviluppo anomalo dei testicoli che si presenta già nel feto per una predisposizione genetica associata all'esposizione a fattori ambientali nocivi.
I trattamenti dipendono dalla causa e possono includere farmaci per squilibri ormonali o infezioni, interventi chirurgici per ostruzioni o varicoceli, e tecniche di riproduzione assistita (ART). Le terapie mediche sono efficaci nelle infezioni dell’apparato riproduttivo e si basano sull’assunzione di antibiotici e antiinfiammatori. Anche l’uso di antiossidanti si è dimostrato capace di migliorare alcune condizioni di infertilità meno gravi.
Tecniche di Procreazione Medicalmente Assistita (PMA)
Nelle situazioni più gravi si può ricorrere alle tecniche di PMA di II livello, come la FIVET, dove ovociti e spermatozoi vengono messi a contatto in laboratorio e la fecondazione avviene spontaneamente, o la ICSI (iniezione intracitoplasmatica dello spermatozoo), che consente di introdurre un singolo spermatozoo nel citoplasma dell'ovocita. L'assenza di spermatozoi nel liquido seminale non significa necessariamente che essi non siano prodotti affatto. Quando gli spermatozoi non sono presenti nel liquido seminale, si può fare ricorso a tecniche di prelievo degli spermatozoi in altri punti dell'apparato riproduttivo - testicolo o epididimo - e, anche se in numero esiguo, possono essere prelevati aspirandoli chirurgicamente.
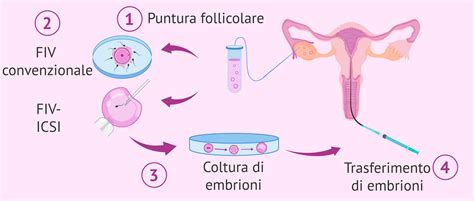
Con la fecondazione in vitro, l’incontro tra ovocita e spermatozoo avviene in laboratorio. Dopo aver indotto un’ovulazione multipla attraverso la stimolazione delle ovaie, si procede al prelievo degli ovociti e nella stessa giornata il partner maschile procede alla raccolta del liquido seminale. La ICSI è considerata una metodica di PMA di III livello, quando è necessario l’utilizzo di spermatozoi prelevati chirurgicamente dal testicolo.
Genetica e selezione embrionale
Il genoma umano è formato da 46 cromosomi: 23 ereditati dal padre e 23 dalla madre. In questi cromosomi si trovano tutte le informazioni genetiche del nostro organismo. Usando la diagnosi genetica pre-impianto abbiamo a disposizione uno strumento in grado di analizzare la dotazione cromosomica dell’embrione. Questa tecnica denominata PGS/PGT-A/CCS (Screening Cromosomico Completo) permette di individuare eccessi o difetti di qualsiasi cromosoma dell’embrione. Mediante il PGS/PGT-A/CCS possiamo analizzare la dotazione completa dell’embrione ed essere certi che non esistano eccessi o difetti nel DNA che impediscano il corretto sviluppo dell’embrione. La legge che regola l’applicazione delle tecniche di riproduzione assistita (Legge 14/2006) stabilisce che la diagnosi genetica pre-impianto si può applicare solo per individuare malattie genetiche gravi.
Percorsi di genitorialità singola
Crescere un figlio da sola è il desiderio di un numero crescente di donne in Italia e in Europa. Avere un figlio da sola non è più un tabù: è una scelta consapevole, spesso maturata dopo anni di riflessione, che riguarda donne indipendenti, professionalmente realizzate e pronte ad affrontare la maternità con determinazione. Lontano dai luoghi comuni della donna sola e disperata, le donne che scelgono di avere un figlio da sola sono spesso persone che hanno riflettuto a lungo, hanno esplorato tutte le opzioni e hanno maturato una decisione consapevole. La ricerca scientifica, inclusi studi condotti dalla professoressa Susan Golombok dell’Università di Cambridge per oltre 20 anni, conferma che i figli di madri single per scelta non presentano maggiori problemi psicologici o emotivi rispetto ai bambini cresciuti in famiglie tradizionali.
In Italia, la Legge 40/2004 sulla procreazione medicalmente assistita riserva l’accesso alle tecniche di fecondazione assistita esclusivamente alle coppie di maggiorenni di sesso diverso. Nonostante vari tentativi di modifica legislativa, il divieto di accesso alla PMA per le donne single resta in vigore. Di conseguenza, le opzioni per le donne che desiderano questo percorso includono:
- Cliniche di fertilità all’estero: Paesi come Spagna, Belgio, Danimarca e Paesi Bassi consentono alle donne single di accedere alla PMA con seme di donatore anonimo o semi-anonimo.
- Donatore conosciuto: Piattaforme come Co-Genitori.it mettono in contatto donne che desiderano diventare madri con donatori disposti a collaborare.
- Co-genitorialità: Una donna e un uomo decidono di concepire e crescere un figlio insieme senza essere una coppia sentimentale.
Nel percorso con donatore conosciuto, è fondamentale effettuare esami medici per verificare la qualità del seme e l’assenza di malattie trasmissibili. In Italia, se la concezione avviene al di fuori di un centro autorizzato, il donatore potrebbe essere riconosciuto come padre biologico con tutte le conseguenze giuridiche che ne derivano.
Supporto clinico e decisionale
Dopo un anno di tentativi senza successo è opportuno rivolgersi ad uno specialista della fertilità. Una volta stabilita la diagnosi, a disposizione esistono numerose opzioni, da semplici trattamenti farmacologici fino alla fecondazione assistita. Se una coppia cerca un figlio da oltre 12 mesi senza successo, o 6 mesi se la donna ha superato i 35 anni, è consigliato effettuare una valutazione andrologica completa.
Affidarsi a centri specializzati, sia pubblici che privati, garantisce sicurezza e competenza. Strutture come la clinica Raprui, ad esempio, operano con équipe multidisciplinari composte da medici, ginecologi, andrologi, biologi e genetisti specializzati. Un centro accreditato presso le autorità sanitarie nazionali rappresenta una garanzia di qualità. Quando si affronta un percorso di questo tipo, il supporto di familiari, amici e di un professionista della salute mentale è fondamentale per affrontare ogni fase con la necessaria serenità.
tags: #cercasi #uomo #per #fecondazione