Il panorama della medicina rigenerativa e dell'ematologia sta vivendo un'epoca di profonda trasformazione, guidata in gran parte dallo studio e dall'applicazione clinica delle cellule staminali. Tra le varie fonti biologiche disponibili, il sangue del cordone ombelicale si è distinto come una risorsa di straordinario valore. Un recente studio clinico pubblicato su The Lancet Haematology ha messo a confronto due approcci di trapianto per il trattamento delle malattie ematologiche, come leucemie e linfomi, dimostrando che una nuova combinazione potrebbe migliorare significativamente la sopravvivenza dei pazienti.
L'evoluzione dei trapianti ematologici: il ruolo del sangue cordonale
Il trapianto di cellule staminali ematopoietiche è una terapia salvavita per molti pazienti affetti da tumori del sangue. Quando non è disponibile un donatore completamente compatibile, si può ricorrere a un familiare parzialmente compatibile (trapianto aploidentico). In questi casi, le cellule staminali possono essere prelevate dal sangue periferico (PBSCs) e spesso associate al midollo osseo del donatore. Tuttavia, alcuni studi retrospettivi avevano suggerito che un’altra strategia - combinare le cellule del sangue periferico con sangue cordonale proveniente da un donatore non imparentato - potesse offrire vantaggi.
Per verificare questa ipotesi, un gruppo di ricercatori cinesi ha condotto un ampio studio clinico su oltre 300 pazienti, tutti affetti da una forma di tumore del sangue. I pazienti sono stati divisi in due gruppi: un gruppo ha ricevuto cellule staminali da un donatore familiare parzialmente compatibile, prelevate dal sangue periferico e dal midollo osseo, mentre l’altro gruppo ha ricevuto cellule staminali sempre dal sangue periferico del donatore familiare, ma in combinazione con sangue cordonale da un donatore non imparentato.
I risultati sono stati sorprendenti: dopo un anno dal trapianto, l’82% dei pazienti trattati con la combinazione PBSCs + sangue cordonale era ancora libero da malattia, rispetto al 66% di quelli che avevano ricevuto la combinazione PBSCs + midollo osseo. Non solo: anche il profilo di sicurezza è risultato migliore. Nel primo gruppo si sono registrate meno infezioni gravi e un tasso di mortalità legata al trapianto inferiore (4% contro 11%). Questo studio suggerisce che l’uso del sangue cordonale da donatore non imparentato, combinato con cellule staminali del sangue periferico da un familiare, potrebbe rappresentare una strategia più efficace e sicura rispetto al metodo tradizionale che prevede l’utilizzo del midollo osseo. È una scoperta importante, perché apre nuove prospettive per i pazienti che non hanno un donatore completamente compatibile. Il sangue cordonale, spesso conservato in biobanche, si conferma una risorsa preziosa anche in combinazione con altre fonti cellulari.
Un film educativo sulla donazione di cellule staminali del sangue parte 1
Versatilità e applicazioni cliniche delle cellule staminali
Oggi esistono oltre 80 patologie che possono essere trattate con le cellule staminali ematopoietiche (CSE) estratte dal sangue del cordone ombelicale. Per alcune malattie, queste terapie costituiscono l'unica cura possibile, mentre per altre, vengono utilizzate quando i trattamenti di prima linea hanno fallito o quando la malattia è molto aggressiva. Le cellule staminali neonatali sono al centro di centinaia di studi clinici su diverse patologie, evidenziando la loro versatilità e potenziale terapeutico. In alcuni casi rappresentano un’opzione terapeutica principale, mentre in altri vengono esplorate quando le terapie convenzionali risultano insufficienti.
La terapia con le cellule staminali in Italia non è una semplice iniezione né una pillola miracolosa, ma rappresenta una delle branche più avanzate della medicina rigenerativa. Il trattamento agisce su più livelli, dalla riparazione cellulare alla regolazione del sistema immunitario. Spesso, la terapia a base di cellule staminali viene associata a trattamenti tradizionali per ottimizzare i risultati e favorire un recupero duraturo. In poche parole, le cellule staminali sono cellule “neutre” presenti nel nostro organismo, dotate della straordinaria capacità di trasformarsi in numerosi tipi di cellule specializzate, come quelle che costituiscono ossa, nervi o muscoli.
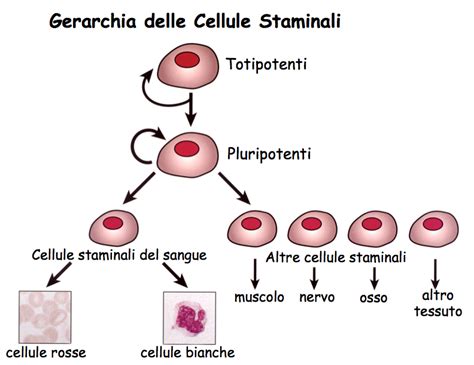
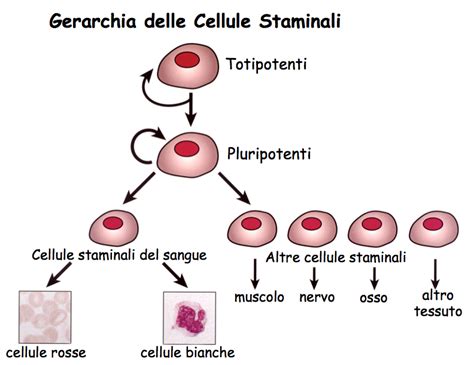
Tipologie di cellule staminali: MSC, embrionali e iPSC
Le cellule staminali si differenziano in base alla loro origine e capacità differenziativa. Le cellule staminali mesenchimali adulte (MSC) provengono da tessuti come midollo osseo, tessuto adiposo o cordone ombelicale, e possiedono la capacità naturale di differenziarsi in cellule ossee, cartilaginee o adipose. Queste cellule, come tutte le staminali dei tessuti, non sono pluripotenti ma multipotenti: possono generare un numero limitato di tipi di cellule. Esistono poi le cellule staminali embrionali, derivate da embrioni nelle prime fasi di sviluppo, che hanno il potenziale di diventare qualsiasi tipo di cellula del corpo, e le cellule staminali pluripotenti indotte (iPSC), che sono cellule adulte geneticamente riprogrammate per comportarsi come cellule embrionali. La distinzione tra queste tipologie è cruciale sia per motivi etici che di sicurezza clinica.
Meccanismi d'azione: rigenerazione e modulazione immunitaria
Uno dei principali vantaggi dell’utilizzo delle cellule staminali per la cura di malattie è la capacità di controllare le risposte immunitarie iperattive. Le cellule staminali mesenchimali (MSC) contribuiscono a ripristinare l’equilibrio del sistema immunitario riducendo l’infiammazione cronica e autoimmune, favorendo una risposta più controllata e meno aggressiva. La terapia con cellule staminali sta diventando sempre più diffusa nel trattamento dei disturbi neurologici, grazie alla sua capacità di proteggere i neuroni, ridurre l’infiammazione e sviluppare la neuroplasticità.
In cardiologia, il trattamento per l’insufficienza cardiaca sostiene la rigenerazione del muscolo cardiaco, stimola la formazione di nuovi vasi sanguigni (angiogenesi) e contribuisce a regolare l’infiammazione. Per quanto riguarda il diabete di tipo 2 e altre condizioni metaboliche, sebbene non rientrino ancora tra le malattie curabili con le cellule staminali in senso stretto, la terapia (in particolare con MSC e cellule da midollo osseo) mostra un potenziale nel migliorare la regolazione glicemica e ridurre le complicazioni. Anche i pazienti con disturbo dello spettro autistico (ASD) presentano diverse sfide comportamentali e neurologiche, e i primi studi clinici indicano che la terapia con MSC può contribuire a ridurre sia i sintomi centrali che quelli associati al disturbo.
Sicurezza, etica e il futuro della medicina rigenerativa
Quando si parla di sicurezza e successo della terapia, uno dei fattori più importanti è la qualità delle cellule e delle procedure utilizzate. Somministrata in ambienti controllati, la terapia con cellule staminali mesenchimali è considerata sicura. È fondamentale sottolineare che tutti i trattamenti con cellule staminali devono essere considerati sperimentali fino a quando non superano le fasi dei trial clinici necessari. La grande sfida della medicina rigenerativa consiste nel riprogrammare le cellule staminali adulte in modo da ottenere tessuti di diverso tipo senza ricorrere a quelle embrionali.
Donare il cordone ombelicale è un gesto semplice e sicuro, che permette di recuperare una risorsa biologica altrimenti destinata allo smaltimento. Le cellule staminali contenute al suo interno, pur non avendo una perfetta compatibilità immunologica, possono essere trapiantate con sicurezza grazie al minore rischio di provocare la malattia del trapianto contro l'ospite, una grave complicazione che può verificarsi quando le cellule del donatore attaccano i tessuti dell'ospite. La ricerca continua a progredire, esplorando l'uso di queste cellule non solo per le patologie del sangue, ma anche per malattie neurodegenerative, demielinizzanti e danni cerebrali, rappresentando una speranza concreta per il futuro della medicina.
tags: #cellule #staminali #cordone #ombelicale #quali #malattie