Introduzione: Il Contesto dell'Infertilità Femminile
L'infertilità rappresenta una sfida significativa per molte coppie a livello globale. Una coppia che non riesce a ottenere una gravidanza dopo un anno di rapporti non protetti si definisce infertile. Questo lasso di tempo si riduce a 6 mesi se la donna ha più di 35 anni o presenta altri fattori di rischio noti, evidenziando l'importanza dell'età come fattore prognostico. L'infertilità è una condizione del sistema riproduttivo maschile o femminile, risultato del mancato raggiungimento di una gravidanza naturale a seguito di dodici mesi di rapporti sessuali regolari e non protetti.
Il problema dell'infertilità non è isolato, ma interessa una fetta considerevole della popolazione mondiale. Il tasso medio globale relativo alla popolazione mondiale è, spiega l’OMS, pari al 17,5%. Tuttavia, si osservano differenze regionali notevoli. Il tasso più alto si registra invece nel Pacifico occidentale, in un’area che comprende Giappone, Cina, Australia e Nuova Zelanda, dove la percentuale di infertilità raggiunge addirittura il 23,2%. In Italia, l’infertilità è una problematica che, come è noto, affligge da tempo il nostro Paese, con implicazioni dirette sulle dinamiche demografiche nazionali. La comprensione delle cause e la diffusione di strategie preventive e terapeutiche sono fondamentali per affrontare questa complessa realtà.
La Biologia della Fertilità Femminile: Un Patrimonio Finito
La fertilità femminile è intrinsecamente legata a un ciclo biologico preciso e a una riserva ovocitaria limitata. La grande differenza tra uomo e donna, in termini di fertilità, sta nel fatto che gli uomini, nel corso della loro vita, producono continuamente nuovi spermatozoi, mentre le donne nascono avendo già nelle ovaie tutti gli ovociti che useranno nella loro vita fertile. Questa distinzione è fondamentale per comprendere il declino della fertilità femminile. Quando il feto femminile si trova alla ventesima settimana di sviluppo, le sue ovaie contengono già fino a 6-7 milioni di ovociti. Alla nascita il numero si riduce a 1-2 milioni e continuerà a diminuire progressivamente nel corso degli anni. Ogni donna nasce con 1-2 milioni di follicoli e alla pubertà ne rimangono 500.000. Nel corso della vita questa "riserva" si riduce poi progressivamente mensilmente fino ad esaurirsi del tutto, un processo che culmina con la menopausa.
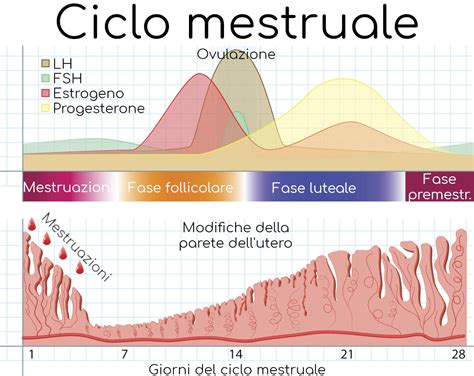
Al momento della pubertà una donna dispone di 200-500 mila ovociti nelle ovaie, e ne userà solo 400-500 in tutto nel corso della sua vita fertile. Questa limitata disponibilità sottolinea la natura finita del potenziale riproduttivo femminile. Il sistema riproduttivo femminile dipende dal ciclico reclutamento follicolare, dalla selezione di un unico follicolo dominante, dall’ovulazione e dalla formazione del corpo luteo. Dalla pubertà alla menopausa, circa ogni mese, quindi, il corpo femminile si prepara ad un’eventuale gravidanza. Se questa non avviene, compare una nuova mestruazione. Il ciclo mestruale ha una durata variabile tra i 21 e i 35 giorni, con l'ovulazione che avviene intorno al 14° giorno. Questo è il momento cruciale in cui possono avvenire la fecondazione e il concepimento. Gli spermatozoi sopravvivono invece nel corpo femminile molto di più, anche fino a 4 giorni, per cui un rapporto sessuale avvenuto anche 3 o 4 giorni prima dell’ovulazione può portare alla fecondazione. Per tutto il periodo fertile, quindi, la fecondazione è possibile. Questa fase del ciclo si chiama fase luteale o secretiva. In caso di mancata fecondazione l’uovo viene espulso con la mestruazione, e il ciclo ricomincia.
Il Ruolo Cruciale dell'Età nella Fertilità Femminile
L'età femminile è senza dubbio uno dei fattori principali nel determinare la fertilità, esercitando un'influenza profonda sulla capacità riproduttiva. L’avanzare dell’età è strettamente connessa alla perdita di capacità riproduttiva, un fenomeno biologico ineludibile che incide profondamente sulle probabilità di concepimento naturale. L’età femminile gioca un ruolo fondamentale sulla capacità riproduttiva. Infatti, la fertilità della donna risulta massima a un età tra i 20 e i 30 anni poi decresce, in modo repentino dopo i 35 anni, fino ad essere prossima allo zero già diversi anni prima della menopausa. C'è un legame preciso tra l'età di una donna e la sua fertilità. Rimanere incinta a 20 anni è molto meno complicato che a 40. La fertilità della donna è strettamente legata all’età, molto più di quanto accade per l’uomo. Questo non significa che dopo i 35-40 anni una donna non possa rimanere incinta, ma le probabilità diminuiscono drasticamente.
Il primo campanello d’allarme, legato prettamente alla donna, è relativo all’età: a partire dai trentacinque anni si assiste infatti a una fisiologica flessione della capacità riproduttiva. Si tratta di una condizione naturale legata alla riduzione della riserva ovarica di cui ogni donna dispone fin dalla nascita. In termini pratici, le donne di trentacinque o più anni hanno mediamente maggiori difficoltà a ottenere una gravidanza rispetto a donne di età inferiore. L’apice della fertilità si raggiunge attorno a 20-25 anni per poi diminuire in maniera forte dopo i 35 anni e drastica dopo i 40 anni di età. Mediamente la menopausa sopraggiunge a 51 anni, ma già a 44-45 anni è molto difficile che si instauri una gravidanza. Statisticamente le possibilità scendono al 5%. Questi dati non devono comunque indurci a pensare che una gravidanza sia impossibile, esistono infatti casi di gravidanze naturali avvenute anche ben oltre la soglia dei 50 anni, sebbene siano eccezioni.
Oltre alla diminuzione del numero di ovociti, con l’avanzare dell’età si verifica anche un vero e proprio processo di invecchiamento cellulare che ne compromette la qualità. Insieme alla diminuzione di numero avviene anche un vero e proprio processo di invecchiamento in quanto la qualità degli ovociti peggiora e aumentano i livelli dell’ormone follicolo stimolante (FSH). La qualità degli ovociti è strettamente collegata al loro patrimonio genetico, che è influenzato negativamente dall’aumento dell’età femminile. Con l’avanzare dell’età, le anomalie cromosomiche si fanno più frequenti, soprattutto le aneuploidie, ossia la perdita o l’acquisizione di cromosomi. Ecco perché con il passare degli anni la donna ha un maggior rischio di aborto spontaneo. Per quanto riguarda il feto si parla di aumento delle anomalie cromosomiche (trisomia) e degli aborti spontanei, anche successivamente alla prima verifica del battito cardiaco. Le donne in età fertile dovrebbero essere consapevoli dell’impatto negativo dell’età sulla fertilità.
Per quanto riguarda invece gli uomini, l’età maschile è meno significativa in termini riproduttivi, anche se con il passare degli anni si assiste a un peggioramento della quantità e della qualità dello sperma. Gli spermatozoi potrebbero essere meno numerosi e più lenti, oltre che essere portatori di anomalie cromosomiche. Tuttavia, l'impatto sul potenziale riproduttivo maschile è generalmente meno marcato rispetto a quello femminile.
La diagnostica ginecologica nella valutazione della fertilità e nella coppia infertile
Fattori di Rischio e Stili di Vita: La Prevenzione Comincia Presto
La prevenzione della fertilità nella donna inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza, per esempio non trascurando banali infezioni che possono avere conseguenze negative a lungo termine. Una gestione attenta della salute riproduttiva fin dalle prime fasi della vita è cruciale per preservare la capacità di concepire. Fin dall’adolescenza la funzione riproduttiva va difesa evitando stili di vita scorretti e cattive abitudini, come ad esempio il fumo di sigaretta e l’alcool, particolarmente dannose per gli spermatozoi e per gli ovociti. E’ essenziale inoltre evitare, fin dall’infanzia, l’obesità e la magrezza eccessiva e la sedentarietà, fattori che possono compromettere il benessere ormonale e riproduttivo.
Fornire strumenti educativi ed informativi agli adolescenti è fondamentale per evitare abitudini che mettono a rischio di infezioni sessualmente trasmesse (IST) o gravidanze indesiderate. Le adolescenti vanno incontro con elevata frequenza a patologie per cui può essere attuata una efficace prevenzione, in particolare per le infezioni sessualmente trasmesse (IST) e l’immunodeficienza da virus HIV. Circa il 40% di tutti nuovi casi di infezione da HIV riguardano soggetti di età compresa tra i 15 ed i 24 anni, sottolineando l'urgenza di una corretta informazione e prevenzione.
Anche per i giovani maschi, superata l’età infantile, con la pubertà e il raggiungimento dell’età adulta i fattori di rischio maggiormente lesivi per la salute sessuale e riproduttiva dell’uomo sono rappresentati dalle abitudini sessuali e di vita. E’ stato ampiamente dimostrato che l’allarmante incremento delle patologie andrologiche, registrato negli ultimi anni, è riconducibile a comportamenti scorretti o dannosi acquisiti in età giovanile, legati ad una insufficiente informazione. I giovani maschi ricevono la maggior parte dell’informazione sulla sessualità dagli amici, seguiti da film e televisione, evidenziando una lacuna nei canali educativi formali. Circa il 60% dei ragazzi ha dichiarato di essere sessualmente attivo e di avere rapporti sessuali completi, ma oltre il 47% ha avuto rapporti non protetti, indicando una chiara necessità di maggiore consapevolezza sull'importanza della contraccezione e della prevenzione delle IST.
Tra i fattori tossici che possono essere associati ad un deterioramento della fertilità, il più diffuso e più discusso è il fumo di tabacco. Spesso la dedizione al fumo si associa ad una maggiore sedentarietà, maggior consumo di alcool e rischio di obesità, creando un circolo vizioso dannoso per la salute riproduttiva generale.
Patologie e Condizioni Mediche che Compromettano la Fertilità
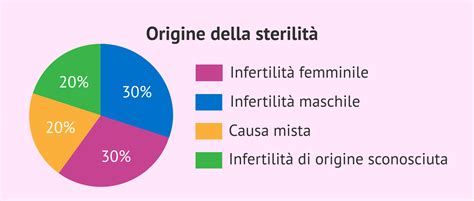
Diverse condizioni mediche possono influenzare negativamente la fertilità femminile, rendendo il percorso verso il concepimento più arduo. La principale causa di sterilità femminile è la patologia ovulatoria, un ampio spettro di condizioni che include il difetto o l’assenza completa di ovulazione. Fortunatamente, le disfunzioni ovulatorie possono essere curate con successo in molti casi, aprendo la strada a trattamenti mirati.
Le infezioni pelviche, acute o subacute, spesso trasmesse per via sessuale, possono compromettere la fertilità della donna, attraverso un danno della funzione tubarica. Questo danno può portare alla sterilità di origine tubarica, che è responsabile del 25-35% dei casi di sterilità femminile. Questa condizione è spesso dovuta a pregressi episodi di malattia infiammatoria pelvica (PID), endometriosi pelvica o pregressi interventi chirurgici. La PID colpisce il 5-15% delle donne in età riproduttiva e la fascia maggiormente interessata è compresa tra i 16 e i 24 anni. L'esatta prevalenza di PID è tuttavia sottostimata, a causa della natura spesso asintomatica delle infezioni iniziali. Secondo la World Health Organization (WHO), la Neisseria Gonorrhoeae e la Chlamydia Trachomatis sono tra le principali infezioni sessualmente trasmesse (IST) batteriche responsabili di PID. Si stima che vi siano circa 92 milioni di nuovi casi di infezioni da Chlamydia trachomatis all’anno in tutto il mondo, di cui 3-4 milioni in USA, 5 milioni nell’Europa Occidentale e 16 milioni nell’Africa subsahariana, evidenziando l'ampia diffusione di queste patologie. Anche altre IST, come la Sifilide, rappresentano un rischio; tra 30 Stati membri dell'UE / SEE sono stati segnalati nel 2012, 20 803 casi di sifilide, con la maggioranza (85%) in persone di età superiore ai 25 anni. Il papillomavirus (HPV) è un virus molto diffuso: si calcola che 8 persone su 10 entrino in contatto con esso almeno una volta nel corso della loro vita. Alcuni dati della recente letteratura circa la relazione tra HPV e gravidanza ipotizzano che l’HPV può influenzare negativamente gli esiti della gravidanza, può contribuire alla sterilità e può aumentare il rischio di aborto spontaneo. Anche altre infezioni come HIV ed epatiti possono avere impatti sulla fertilità.
Altre patologie uterine o ovariche possono incidere sulla capacità riproduttiva. I fibromi sono la lesione uterina più frequentemente osservata durante il periodo fertile. In generale i miomi uterini possono ridurre la fertilità o causare un aumento di abortività in relazione alle dimensioni, al numero ed alla collocazione anatomica; nella maggior parte dei casi sono suscettibili di correzione chirurgica, offrendo una soluzione per molte donne. L’endometriosi è spesso causa di infertilità femminile, ed i sintomi ad essa associati condizionano fortemente la qualità della vita della donna. Una rilevante percentuale di donne con tale patologia ricorre all’aiuto medico per il concepimento. Circa il 5% delle donne in periodo fertile è affetto da malattia endometriosica, rendendola una causa comune di infertilità.
Un altro aspetto da considerare è la fertilità e tumori. Ogni giorno in Italia vengono diagnosticati almeno 30 nuovi casi di tumore in pazienti di età inferiore ai 40 anni, pari al 3% della casistica generale (stima AIRTUM 2012), contando nel 2010 7828 nuovi casi, con netta prevalenza per il sesso femminile (4897 donne vs…). I trattamenti oncologici possono avere un impatto significativo sulla fertilità futura, rendendo cruciale la consulenza e la preservazione della fertilità prima dell'inizio delle terapie.
Diagnosi dell'Infertilità Femminile: Percorsi e Strumenti
La diagnosi accurata delle cause dell'infertilità femminile è il primo passo fondamentale per intraprendere un percorso terapeutico efficace. Diversi strumenti e metodologie sono a disposizione dei medici per valutare la condizione riproduttiva della donna.
I dosaggi ormonali hanno lo scopo principale di valutare la riserva ovarica, vale a dire il patrimonio di ovociti della donna e quindi il suo potenziale di fertilità. Questi test forniscono informazioni cruciali sullo stato funzionale delle ovaie e sulla presenza di eventuali disfunzioni ovulatorie, come il difetto o l’assenza completa di ovulazione.
L'ecografia pelvica transvaginale permette di valutare l’anatomia dell’apparato riproduttivo femminile, includendo utero ed annessi. Questo esame è essenziale per la presenza di eventuali alterazioni a suo carico, come malformazioni uterine, fibromi, neoformazioni annessiali ecc. Un'evoluzione di questa tecnica è l'ecografia tridimensionale (eco 3D) dell’utero, una tecnologia che, attraverso una elaborazione rapida del volume del viscere, permette il riconoscimento di eventuali malformazioni congenite dell’utero con maggiore precisione.
In alcuni casi, può essere necessaria una procedura più invasiva per una diagnosi più approfondita. La laparoscopia è una tecnica chirurgica che permette di vedere dentro l’addome attraverso uno strumento a fibre ottiche (il laparoscopio) collegato ad una telecamera. Dato il piccolo diametro del laparoscopio, che varia da 2 a 10 mm, la procedura può essere eseguita “a cielo chiuso”, ossia senza praticare l’apertura dell’addome, ma ricorrendo ad incisioni di pochi millimetri. Questa tecnica consente di diagnosticare e, in alcuni casi, trattare contestualmente problematiche come l'endometriosi, aderenze pelviche o patologie tubariche.
L'intervallo tra la presa di coscienza del problema infertilità e la prima consultazione medica è un aspetto critico. In uno studio multicentrico italiano del 2013 si è rilevato che questo intervallo era stato di circa 13 mesi ed era stato più breve se le donne avevano un livello di scolarità più elevato. Questo dato sottolinea l'importanza dell'informazione e della tempestività nell'accesso alle cure. Il Ministero della Salute e le società scientifiche raccomandano che "le donne over 35, che per 6 mesi consecutivi non sono riuscite a concepire, devono poter accedere e sottoporsi a tempestiva diagnosi e trattamento medico".
Trattamenti e Procreazione Medicalmente Assistita (PMA): Opzioni e Innovazioni
Una volta identificata la causa dell'infertilità, il trattamento dell’infertilità femminile dipende dalle cause dell’infertilità stessa. Le opzioni terapeutiche spaziano da interventi meno invasivi a tecniche di procreazione medicalmente assistita (PMA) altamente specializzate.
Il primo livello comprende tutte le metodiche che favoriscono il concepimento naturale, ossia la cosiddetta fecondazione “in vivo”. Queste possono includere terapie ormonali per indurre l'ovulazione, interventi chirurgici correttivi per patologie uterine o tubariche, o semplicemente consigli per ottimizzare i rapporti sessuali in base al ciclo ovulatorio. In molti casi, soprattutto per disfunzioni ovulatorie curabili, queste metodiche possono essere risolutive.
Quando le tecniche di primo livello non sono sufficienti, si ricorre alle metodiche di secondo e terzo livello. Il 2° e 3° livello comprendono tutte le tecniche di fecondazione in cui l’incontro tra ovocita e spermatozoo, prelevati alla coppia, avviene in laboratorio, ossia “in vitro”. Queste includono la fecondazione in vitro (FIVET) e l'iniezione intracitoplasmatica dello spermatozoo (ICSI). L'ICSI è la microiniezione di un singolo spermatozoo direttamente all’interno della cellula uovo. È riservata ai casi in cui si teme che, con la semplice inseminazione dell’ovocita, ci possano essere problemi nell’ottenere la fecondazione, ad esempio in presenza di severi fattori di infertilità maschile. Anche per i trattamenti di PMA l’età della donna rappresenta il fattore che più riduce la possibilità di avere un bambino, ribadendo l'influenza ineludibile del tempo biologico. Intorno ai 38 anni, infatti, gli ovociti rimasti sono pochi e spesso di scarsa qualità, influenzando il successo anche delle tecniche più avanzate.
In situazioni di esaurimento ovarico o di ovociti di scarsa qualità, può essere presa in considerazione l'ovodonazione. Questa tecnica prevede di utilizzare gli ovociti di una donatrice per il processo di fecondazione assistita. Ad oggi, in queste categorie di pazienti, si sono ottenute circa 200 nascite, dimostrando l'efficacia di questa opzione. Le tecniche di crioconservazione di ovociti, embrioni e tessuto ovarico hanno raggiunto livelli di efficienza impensabili fino a qualche anno fa, offrendo nuove possibilità per la preservazione della fertilità, ad esempio per le donne che devono sottoporsi a trattamenti oncologici o che desiderano posticipare la maternità.
La diagnostica ginecologica nella valutazione della fertilità e nella coppia infertile
Il Panorama Demografico Italiano: Denatalità e Invecchiamento
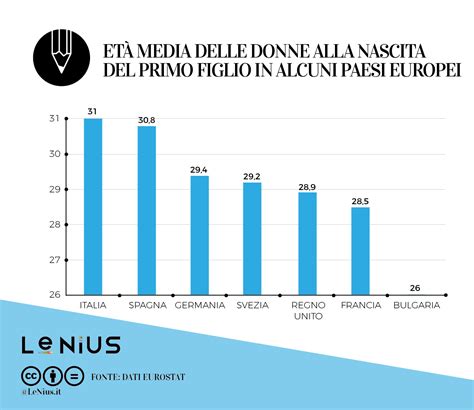
L'Italia si trova di fronte a una complessa sfida demografica, caratterizzata da denatalità e un progressivo invecchiamento della popolazione, fenomeni strettamente interconnessi con l'andamento della fertilità femminile. Siamo tra i Paesi in Europa dove nascono meno bambini (1,39 per donna nel 2013) e tra quelli dove l’età media delle donne al primo parto supera i 30 anni. Questo dato, di 1,39 figli per donna nel 2013, colloca il nostro Paese tra gli Stati europei con i più bassi livelli di fecondità. In Italia la bassa soglia di sostituzione nella popolazione non consente di fornire un ricambio generazionale, un fattore che inevitabilmente determina un progressivo invecchiamento della popolazione.
Nel 2022, le nascite sono calate dell’1,9% rispetto all’anno precedente (392.598 bebè contro i 400.249 neonati del 2021) e il dato impatta inevitabilmente anche sulla popolazione generale italiana, che oggi si attesta al di sotto dei 59 milioni. L’età media al parto è giunta ormai a 32 anni circa, riflettendo una tendenza globale. L’età media al parto si è avvicinata ai 30 anni nell’ultimo decennio anche nell’insieme dei Paesi UE, passando da un valore medio globale di 29,2 anni nel 2003 a 29,8 anni nel 2012. Se nella prima annualità soltanto 6 Paesi (Spagna, Irlanda, Italia, Lussemburgo, Paesi Bassi, Svezia e Danimarca) superavano i 30 anni di età media, tale valore, nel 2012, è stato superato da più della metà degli Stati membri. Questo spostamento verso un'età materna più avanzata ha conseguenze dirette sulla fertilità.
La quota di donne giunte al parto a più di 30 anni di età passa dal 70% al 73% nel quinquennio 2005 - 2010. L’incremento è riconducibile all’aumento delle partorienti con 40 anni ed oltre. Rispetto al 2012, le madri over 40 sono raddoppiate (dal 3,1% al 6,2% nel 2012) e particolarmente elevato è stato l’aumento delle quote di donne che avevano più di 40 anni quando è nato il loro primo figlio (passate dal 1,5% al 4%). Al contrario, le madri fino a 24 anni sono diminuite dal 13 all’11,4%. Questi due dati, denatalità ed età media delle madri, devono essere letti congiuntamente, perché proprio l’età è il fattore prevalente nel determinare la fertilità femminile.
I cambiamenti sociali e degli stili di vita hanno portato le donne a studiare e costruirsi una carriera, con la conseguenza di posticipare il momento della ricerca di una gravidanza. Allo stesso tempo la costruzione di una relazione stabile e la formazione della famiglia, rispetto al passato, non è oggi un obiettivo così primario. Ma, mentre l’uomo può attendere e posticipare questo momento senza precludersi la possibilità di avere dei figli, per la donna ci sono limiti imposti dalla natura e che non è corretto ignorare, se si desidera una gravidanza.
L’analisi del fenomeno della denatalità nel nostro Paese evidenzia delle differenze territoriali, in quanto l’andamento delle nascite nelle tre aree geografiche - Nord (ovest ed est) Centro e Mezzogiorno (sud e isole) - ha avuto dinamiche diverse. All’inizio degli anni ‘80 solo il Mezzogiorno era contraddistinto da un tasso di fecondità totale maggiore di 2 nati per donna. Gli ultimi 20 anni sono stati caratterizzati da una inversione della geografia della fecondità: le regioni del Centro-Nord hanno raggiunto e superato quelle meridionali, interessate da un costante percorso di declino.
La combinazione tra la persistente denatalità ed il progressivo aumento della longevità conducono a stimare che, nel 2050, la popolazione inattiva sarà in misura pari all’84% di quella attiva, proiettando uno scenario di forte squilibrio. Le previsioni demografiche stimano, nel 2050, una quota di ultrasessantenni pari al 22% della popolazione mondiale (circa 2 miliardi di persone) e pari al 37% della popolazione europea. Questo scenario è particolarmente rilevante per l'Italia, dove l’aumento della sopravvivenza e il calo della fecondità hanno reso anche l’Italia tra i paesi con il più elevato livello di invecchiamento, con un processo destinato ad accelerare nel prossimo futuro. Se nel 2013 la quota di anziani ultra-sessantacinquenni era pari al 18% e al 23% della popolazione, rispettivamente maschile e femminile, le più recenti previsioni demografiche elaborate dall’Istat mostrano una popolazione italiana così composta al 2050: il 12,6% di persone con età inferiore a 15 anni, il 54,4% nella cosiddetta fascia di età attiva (da 15 a 64 anni), un terzo di residenti con 65 anni ed, infine, il 7,6% di persone con 85 anni e più. Previsioni demografiche indicano che nel 2050 ci saranno 262.8 anziani ogni 100 giovani, evidenziando la necessità urgente di politiche che supportino la fertilità e la famiglia. Se dunque le italiane e gli italiani non cominceranno a prendersi cura della propria fertilità, l’Italia sarà destinato a diventare un Paese sempre più composto da anziani, con gravi implicazioni sociali ed economiche.
La Consapevolezza e l'Educazione sulla Fertilità
La crescente consapevolezza sull'impatto dell'età e di altri fattori sulla fertilità femminile è cruciale per permettere alle donne di prendere decisioni informate riguardo alla propria pianificazione familiare. Per questo è essenziale informare le donne che desiderano un figlio del fatto che la cosiddetta “finestra fertile” sia limitata e che la qualità degli ovociti si riduca al crescere dell’età. Le donne in età fertile dovrebbero essere consapevoli dell’impatto negativo dell’età sulla fertilità.
Per informare le donne sull’influenza dell’età sulle possibilità di concepimento, il Comitato di Ginecologia del Collegio di Ostetrici e Ginecologi Americano e il Comitato della Società Americana di Medicina della Riproduzione hanno pubblicato un parere scientifico, intitolato “Age-related fertility decline: a committee opinion”. Questo documento sottolinea l'importanza di una comunicazione chiara e scientificamente fondata. A livello pratico, per quanto riguarda la madre si parla ad esempio dell’aumento con l’età della presenza di fibromi, problemi alle tube, endometriosi, tutte condizioni che possono complicare il percorso verso la gravidanza.
L'educazione alla salute riproduttiva dovrebbe essere un percorso continuo, avviato fin dall'infanzia. L'attenzione alla prevenzione, la tempestività nella diagnosi e l'accesso a trattamenti adeguati sono pilastri per affrontare la problematica dell'infertilità. La promozione di stili di vita sani, la prevenzione delle infezioni sessualmente trasmesse e una maggiore informazione sui limiti biologici della fertilità femminile e maschile sono passi fondamentali per invertire le tendenze demografiche attuali e garantire un futuro riproduttivo più consapevole.