La perdita di una gravidanza e la sofferenza fetale rappresentano esperienze profondamente dolorose e complesse per molte coppie e famiglie. Quando si parla di "aborto spontaneo ipossia fetale", si fa riferimento a situazioni in cui una carenza di ossigeno nei tessuti del bambino, prima o durante il parto, può avere conseguenze devastanti, inclusa l'interruzione spontanea della gravidanza stessa o danni permanenti. La comprensione delle cause, dei sintomi e delle opzioni di gestione è fondamentale per affrontare queste condizioni, sia dal punto di vista medico che emotivo.
L'Ipossia Fetale: Un Silenzioso Nemico dello Sviluppo
L’ipossia fetale indica un insufficiente apporto di ossigeno ai tessuti del bambino nel grembo materno. Questa condizione di carenza di ossigeno nei tessuti del feto è critica. Durante la gestazione, l’ossigeno viene trasmesso dalla madre attraverso la placenta e il cordone ombelicale fino al momento della nascita. Se questa condizione si verifica durante o dopo la nascita si parla, rispettivamente, di ipossia neonatale o perinatale. Il margine di sicurezza è piuttosto limitato, e l’ipossia fetale non può durare a lungo senza determinare lesioni e finanche la morte del feto. L’ipossia perinatale è spesso causa di asfissia alla nascita: se il bambino non riceve ossigeno a sufficienza per un lungo periodo si possono produrre danni o, addirittura, la morte. Le conseguenze sulla salute del bambino, dovute a sofferenza fetale o perinatale, possono essere lievi o gravi, a seconda della durata e dell’entità della condizione.
Poiché l’ipossia può portare a lesioni gravi e permanenti, i medici dovrebbero sempre prestare attenzione ai sintomi che fanno capire che il bambino non sta ricevendo un adeguato apporto di ossigeno. Una delle prime indicazioni che il feto sta entrando in condizione ipossica è una frequenza cardiaca irregolare. Misurata internamente o esternamente, la frequenza cardiaca fornisce ai medici informazioni preziose sul fatto che il bambino stia ricevendo abbastanza ossigeno. Un battito cardiaco anomalo deve essere attentamente monitorato e devono essere valutate le opzioni di trattamento.
Rilevazione e Diagnosi dell'Ipossia Fetale
Diversi strumenti diagnostici sono impiegati per monitorare lo stato di ossigenazione fetale. Un esempio è il "test di non stress", i cui risultati possono essere non reattivi o anomali, indicando la necessità di ulteriori accertamenti. Il profilo biofisico di un bambino viene eseguito in tali circostanze. Questo profilo include i valori ottenuti dal “test di non stress” e dall’ecografia per monitorare il movimento fetale, la respirazione, il tono e il volume del liquido amniotico. Un punteggio di quattro o inferiore indica sofferenza fetale e richiede un'azione immediata. Al contrario, un punteggio totale di otto o superiore è considerato normale, a meno che il punteggio zero non si riferisca a oligoidramnios. L'oligoidramnios è una condizione che può mettere il bambino a rischio di compressione del cordone ombelicale con successiva ipossia. La singola tasca profonda, a volte chiamata tasca verticale massima, è la misura verticale in centimetri della più grande tasca di liquido amniotico che non contiene parti del corpo del feto o del cordone ombelicale; anche la quantità di liquido amniotico può essere correlata alla sofferenza fetale.
Un altro strumento che serve a verificare se ci sono sintomi di ipossia fetale è l‘indice di Apgar, che è una metodica valutativa per descrivere lo stato di vitalità del bambino dal momento in cui esce dal ventre materno. L'Emogasanalisi (EGA) cordonale è un altro strumento di valutazione, che serve a misurare il pH arterioso del cordone ombelicale e analizzare l’equilibrio acido-base del feto. Il monitoraggio esterno è la cosiddetta cardiotocografia (CTG), che si effettua applicando due sonde alla pancia della madre: queste sonde inviano a un computer i suoni del cuore del bambino e i movimenti determinati dalle contrazioni dell’utero materno. Il monitoraggio interno può essere effettuato applicando un filo sottile (un elettrodo) al cuoio capelluto del bambino. Il filo va dal bambino, attraverso la cervice della madre, e poi a un monitor.
Cause e Conseguenze dell'Ipossia Fetale
Ci sono molte ragioni per cui un bambino può non ricevere abbastanza ossigeno prima, durante o dopo la nascita. Un esempio particolarmente pericoloso è il distacco della placenta dall’utero, condizione che priva il bambino di ossigeno. A volte, inoltre, il distacco della placenta può non causare sanguinamento vaginale, rendendo difficile la diagnosi. Questa privazione di ossigeno può avere implicazioni serie.
Qualora si sia in presenza di un parto difficoltoso, è opportuno evitare l’uso di pinze o aspirazioni, a meno che non sia assolutamente necessario. Vanno intraprese azioni tempestive, come eseguire un parto con ventosa o un taglio cesareo, se il monitoraggio indica sofferenza fetale. Anche l'aspirazione delle vie aeree del bambino subito dopo la nascita è cruciale, se esiste la possibilità di inalazione di meconio.
Una delle conseguenze più frequenti della mancanza di ossigeno è l’encefalopatia ipossico-ischemica (EII) o ipossia ischemica neonatale. Se alcuni bambini non hanno conseguenze a livello di salute, o presentano comunque conseguenze lievi o moderate, altri invece hanno disabilità molto gravi e permanenti. Se l’apporto di sangue od ossigeno al cervello è stato interrotto, anche il resto del corpo potrebbe aver avuto una carenza di ossigeno. Per questo possono esserci danni ad altri organi, inclusi cuore, fegato, reni ed intestino. Questi organi di solito tornano alla normale funzionalità.
L'encefalopatia ipossico ischemica feto-neonatale
Trattamento e Aspetti Legali
L’ipotermia terapeutica è uno dei trattamenti più comuni per l’ipossia. Questo tipo di terapia serve a rallentare il metabolismo cerebrale attraverso l’abbassamento della temperatura corporea. Sicuramente la prevenzione è la cura migliore. Un ritardo nella diagnosi, una gestione errata dell’ossigenazione o una negligenza durante un intervento medico possono causare ipossia con conseguenze anche irreversibili. Qualora il medico, l’infermiera-ostetrica o altro professionista sanitario presente prima, durante o dopo il parto non forniscano alla mamma e al bambino lo standard di cura appropriato, e il neonato venga gravemente danneggiato in conseguenza di questo deficit, talvolta è possibile configurare una ipotesi di responsabilità medica. Se il danno è stato provocato da un errore sanitario, è possibile avviare una richiesta di risarcimento.
L'Aborto Spontaneo: Definizioni, Incidenza e Primi Segni
Con la terminologia "aborto spontaneo" si indica un'interruzione di gravidanza che avviene spontaneamente entro i primi 180 giorni di gravidanza, ovvero prima che il feto sia in grado di sopravvivere autonomamente al di fuori dell'utero. Comunemente, si considera aborto spontaneo l'interruzione della gravidanza prima della 20esima settimana di gestazione. In Italia, si fa riferimento generalmente al periodo antecedente alla 22ª settimana. Da questa settimana in avanti, infatti, i neonati possono essere assistiti e possibilmente salvati.
Gli aborti spontanei sono molto comuni, soprattutto nelle prime fasi della gravidanza. Nella maggior parte dei casi l'aborto spontaneo si verifica però nel corso del primo trimestre di gravidanza, costituendo l’80% di tutti gli aborti spontanei entro la 13ª settimana. Un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante. Circa il 10-15% delle gravidanze conclamate si concludono con la perdita del feto. Tra le donne consapevoli di essere incinte, il tasso di aborto spontaneo varia dal 10% al 20%, mentre considerando tutti i concepimenti, inclusi quelli non riconosciuti clinicamente, la percentuale può raggiungere addirittura il 30%. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione. Il rimanente 15% avviene fra le 13 e le 20 settimane di gestazione.
Sintomi e Segni
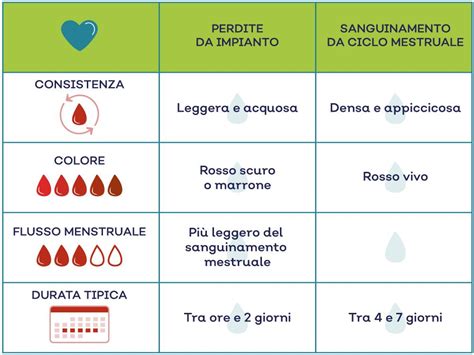
Di solito un aborto spontaneo è preceduto da sanguinamento vaginale che può essere spotting con sangue rosso brillante o rosso scuro oppure sanguinamento più intenso. A volte, il materiale abortivo si presenta infatti attraverso la fuoriuscita di sangue rosso brillante o più scuro, simile o più abbondante rispetto al ciclo mestruale. L’utero è un muscolo e si contrae durante l’aborto spontaneo provocando crampi. I dolori pelvici, invece, sono molto simili a quelli mestruali, e possono avere un’intensità che va da medio-lieve a severa. Questi crampi possono causare l’apertura (dilatazione) della cervice.
Tuttavia, è importante sottolineare come alcune donne possono sperimentare un aborto spontaneo anche senza sintomi evidenti. Il riscontro avviene occasionalmente durante il controllo ecografico, quando viene riscontrata l’assenza di battito cardiaco, senza che la paziente abbia avuto altri sintomi. Questo viene definito aborto mancato. Talvolta, il medico rileva un aborto mancato durante un’ecografia prenatale di routine. Si parla di aborti silenti, ossia privi di sintomi. Va ricordato che le perdite ematiche sono frequenti anche in una gravidanza che va avanti, quindi, il sanguinamento nel primo trimestre non è sempre sinonimo di aborto o minaccia di aborto.
Se un frammento del feto o della placenta rimane nell’utero dopo un aborto, può svilupparsi un’infezione. L’infezione uterina che si sviluppa durante o poco prima o poco dopo un aborto è detta aborto settico. Questa infezione può essere molto grave e persino potenzialmente letale. Se il dolore addominale o il sanguinamento vaginale persistono o peggiorano alcuni giorni dopo un aborto spontaneo oppure se insorge febbre, la donna deve consultare un medico.
Diagnosi dell'Aborto Spontaneo
La diagnosi di aborto spontaneo si basa principalmente su valutazione medica, esame pelvico, test Beta hCG ed ecografia transvaginale. Se una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto. Durante un esame pelvico il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, la gravidanza può proseguire. In caso di dilatazione prima di 20 settimane di gestazione, un aborto è molto probabile.
Talvolta, il medico utilizza un dispositivo per auscultare il battito cardiaco fetale. L’ecografia transvaginale, che permette di osservare il sacco gestazionale, identificare l'embrione e rilevare il battito cardiaco, viene eseguita anche mediante l’inserimento in vagina di una sonda ecografica. Può essere utilizzata per stabilire se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo. Se la donna ha subito un aborto, l’ecografia può mostrare se il feto e la placenta sono stati espulsi completamente. In condizioni come la gravidanza anembrionica, l'ecografia può mostrare un sacco gestazionale vuoto, segnalando l'assenza di sviluppo embrionale.
Si eseguono esami del sangue per misurare i livelli di un ormone prodotto dalla placenta all’inizio della gravidanza, chiamato gonadotropina corionica umana (hCG). I risultati confermano la gravidanza. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per stabilire se la donna abbia una gravidanza in sede anomala (ectopica), che può anch’essa causare sanguinamento, nonché per assicurarsi che il processo dell’aborto spontaneo sia completo. Se l’utero non si espande progressivamente, si sospetta un aborto mancato, cioè che il feto è deceduto ma non è stato espulso dall’utero pur senza causare sintomi (sanguinamento vaginale o dolore addominale).
Le Cause Profonde dell'Interruzione Spontanea della Gravidanza
Nella maggior parte dei casi la causa dell’aborto spontaneo è sconosciuta. Tuttavia, sono state identificate numerose e diversificate cause. Queste possono essere legate a particolari condizioni della gravidanza stessa, oppure a malattie che comportano una interruzione della gravidanza entro la 24a settimana di gestazione.
Anomalie Cromosomiche Fetali
Le anomalie cromosomiche sono la causa più frequente di aborto spontaneo. Sono infatti presenti nel 50-70% degli aborti spontanei del primo trimestre. Circa la metà degli aborti spontanei che avvengono durante il primo trimestre è attribuibile ad anomalie cromosomiche dell'embrione o del feto. Queste anomalie possono essere causate da errori durante la divisione cellulare, durante la formazione degli ovuli o degli spermatozoi, o durante la fecondazione stessa. Possono essere di numero (anomalie numeriche), come succede nel caso della trisomia 21 o sindrome di Down, o la trisomia 16, una delle più comuni tra quelle associate all'aborto spontaneo. Possono anche riguardare la struttura (anomalie strutturali), come nel caso delle traslocazioni sbilanciate, delezioni o duplicazioni. Queste anomalie possono anche essere dovute ad una anomalia cromosomica ereditata da uno dei genitori. La probabilità di aberrazioni citogenetiche nel materiale abortito aumenta ogni anno. Le pazienti di età più avanzata hanno una probabilità statisticamente significativa di disturbi genetici nel tessuto della gravidanza. I disturbi cromosomici riscontrati dopo uno o più aborti spontanei precedenti sono correlati all’età delle pazienti.
Fattori Materni
Numerose cause materne possono condurre all'aborto spontaneo. L'età materna superiore ai 35 anni è associata a un aumento del rischio di aborto spontaneo. Nelle donne sotto i 35 anni, il rischio è pari al 5-10%, mentre tra coloro che hanno superato i 40 anni può toccare addirittura il 30-40%. Gli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica. Ciò avviene più spesso nelle donne di età inferiore ai 20 anni o dai 35 anni in poi.
Anomalie anatomiche dell’apparato riproduttivo della donna, come polipi o fibromi di dimensione voluminosa, aderenze a seguito di infezioni sessuali non curate o interventi chirurgici eseguiti in modo non corretto, possono provocare aborto spontaneo ricorrente. Anche un utero con fibromi o, raramente, due camere o cicatrizzazione interna, possono causare la perdita della gravidanza. L'utero setto, un’anomalia dell’utero che si presenta diviso in due sezioni a causa della presenza di un setto di tessuto fibromuscolare, è un'altra causa. Gli aborti spontanei nel secondo trimestre possono essere legati a problematiche genetiche, infettive e placentari, ma spesso sono dovuti a problemi di incontinenza del collo uterino. Ciò significa che l’utero si apre prima del naturale momento del travaglio e del parto (incompetenza cervico-istmica). Questa condizione può verificarsi anche in assenza di contrazioni uterine, perdite di sangue o altri sintomi.
Malattie croniche, quali ipotiroidismo o diabete (soprattutto se non gestito correttamente), disfunzioni ormonali, come scarsa produzione di progesterone oppure iperprolattinemia, possono contribuire. Anche la sindrome dell’ovaio policistico può causare aborti ricorrenti. Altre cause includono patologie come il diabete o le malattie autoimmene. Problemi autoimmuni di questo gruppo fanno parte molte malattie, come per esempio il lupus eritematoso sistemico, l’artrite reumatoide, il diabete di tipo 1 e altre ancora. Sono caratterizzate da una alterata risposta del sistema di difesa, che attacca strutture dell’organismo stesso. Problemi della coagulazione del sangue comportano una predisposizione alla trombosi venosa profonda. Se una donna presenta un disturbo che facilita la coagulazione (come la sindrome da anticorpi antifosfolipidi) può subire aborti spontanei ripetuti consecutivi. Alloimmunità, ossia una eccessiva risposta immunitaria, che interferisce con lo sviluppo del feto, compare quando il sistema di difesa del corpo materno sferra un attacco massiccio con produzione di citochine e cellule immunitarie, contro il materiale genetico del padre presente nell’embrione.
Patologie infettive quali rosolia, toxoplasmosi, infezione da citomegalovirus possono contagiare il feto e causarne sofferenza e morte. Un aborto spontaneo può essere causato da certe infezioni virali, come un’infezione da citomegalovirus o la rosolia.
Fattori Paterni
Anche alcune condizioni da parte del padre possono essere alla base dell’aborto spontaneo ricorrente. L’integrità del Dna spermatico: a volte, l’uomo presenta spermatozoi con una caratteristica particolare, ossia un elevato livello di frammentazione del DNA seminale. Gli spermatozoi possono essere vitali e attivi e avere anche una morfologia normale. È però importante che l’ovocita fecondato ripristini l’integrità del Dna. L’infezione da Hpv: il Papilloma Virus umano contratto dall’uomo sembra interferire con la fertilità, come è stato dimostrato dagli esperti italiani. L’aborto spontaneo ricorrente, secondo la ricerca uscita anche su Fertility and Sterility, compare con più frequenza nelle coppie il cui partner maschile ha avuto questa infezione.
Problemi Placentari e di Annidamento
Con il termine annidamento si indica il processo che si verifica nelle prime fasi della gravidanza, durante il quale l’embrione si impianta nella parete dell’utero e inizia a formare la placenta. La placenta si forma durante la gravidanza e fornisce nutrimento e ossigeno al feto. Se si verificano problemi durante la sua formazione o anomalie funzionali, possono determinarsi complicazioni e l’aborto spontaneo.
Stile di Vita e Fattori Ambientali
I fattori di rischio (condizioni che aumentano il rischio di un disturbo) di aborto spontaneo comprendono anche elementi legati allo stile di vita e all'ambiente. Il fumo, per esempio, ha un effetto nocivo sull’andamento della gravidanza. Le sostanze tossiche che si sprigionano dalla combustione della sigaretta danneggiano lo sviluppo corretto del feto riducendo l’apporto di sangue, ossigeno e sostanze nutritive. Uso di sostanze come cocaina e alcol possono contribuire a un aumento del rischio di aborto spontaneo. Anche all’obesità materna può creare condizioni non favorevoli al corretto sviluppo dell’embrione. Il consumo eccessivo di alcol, l'uso di droghe e limitare la caffeina sono tutti aspetti importanti. Lo stress, se non controllato, e il mantenimento di un peso sano sono anch'essi fattori rilevanti. Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). Uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo.
Aborto Spontaneo Ricorrente: Indagini e Strategie Terapeutiche
Si parla di aborto spontaneo ricorrente, o di abortività spontanea ricorrente, quando la gravidanza si interrompe da sola, senza intervento esterno, per tre volte consecutive o più. Alcune indagini suggeriscono di considerare il caso dopo due o più aborti spontanei. La perdita di due o più gravidanze si valuta come gravidanza ricorrente. Avere un aborto interno dopo aver avuto una gravidanza normale può assolutamente succedere. Esistono delle condizioni di salute per cui la paziente, che prima stava benissimo, diventa una paziente poliabortiva. L’aborto spontaneo ricorrente è una condizione che provoca sofferenza alla donna e alla coppia.
Almeno la metà dei casi di pazienti che soffrono di aborti spontanei ricorrenti è dovuta a cause sconosciute e questo non aiuta certo la coppia. In questo caso, si parla di aborto spontaneo ricorrente idiopatico.
Percorso Diagnostico Approfondito
Nel caso una donna sia soggetta ad aborti ripetuti, è importante che parli con il ginecologo, il quale le potrà indicare una serie di esami per capire le ragioni che portano a questo evento. È opportuno che le donne che hanno avuto due o più aborti spontanei consultino un medico prima di tentare una nuova gravidanza. Il medico può eseguire controlli per eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Quindi una indagine più accurata dovrebbe essere eseguita su entrambi i partner in presenza di un secondo aborto spontaneo.
Tra gli esami di diagnostica per immagini, l'ecografia pelvica o transvaginale serve ad analizzare le ovaie ed eventualmente escludere problemi come, per esempio, presenza di cisti. Per studiare la presenza di alterazioni anatomiche dell’utero, nel caso in cui l’ecografia non permetta di giungere a conclusioni, il ginecologo esegue test come l’isterosalpingografia o l'isteroscopia.
Con un prelievo del sangue si esegue l’emocromo completo, la determinazione del gruppo sanguigno e del fattore RH e il test di Coombs indiretto. Inoltre, può essere importante eseguire una consulenza genetica di coppia se si ha il dubbio che i casi di aborto che si sono verificati siano legati ad anomalie cromosomiche, eventualmente ereditate da un genitore o da entrambi. Per esempio, si effettua l’indagine del cariotipo (ist), la valutazione genetica dei genitori e degli embrioni, per ricercare anomalie cromosomiche. Poiché le aberrazioni cromosomiche sono la causa principale di aborto spontaneo è importante eseguire l’analisi genetica del materiale abortito in caso di perdita ricorrente di gravidanza. In caso di più aborti vanno sospettate e valutate una serie di altri motivi che possono rendere difficile il proseguimento di una gravidanza, per cui vanno valutate altre patologie come la trombofilia, la disfunzione della tiroide, la situazione immunologica della donna, la valutazione della genetica familiare o le malformazioni uterine che sono correlate alla perdita ricorrente di gravidanza e dovrebbero essere considerate. Inoltre si accerta o esclude la presenza di alterazioni della tiroide con il dosaggio dell’ormone tireostimolante, mentre l’analisi del sangue per il dosaggio dell’emoglobina glicata è utile per individuare forme di diabete.
Trattamenti Preventivi Mirati
La prevenzione dell’aborto spontaneo si avvale di diversi trattamenti. Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro. Quando sono presenti patologie autoimmuni o trombofiliche, possono essere prescritti acido acetilsalicilico ed eparina. Una terapia preventiva a base di progesterone può essere efficace nei casi in cui si sospetti una insufficienza del corpo luteo. Nei casi di incompetenza cervicale verrà eseguito il cerchiaggio della cervice.
Gestione Medica dell'Aborto Spontaneo Accertato
Il trattamento dipende dalla fase della gravidanza e dalle condizioni cliniche della paziente. In molti casi, l'organismo espelle naturalmente il materiale abortivo, senza necessità di intervento medico. L'espulsione naturale può durare da pochi giorni ad alcune settimane. Se l’aborto spontaneo è stato eliminato spontaneamente, i medici di solito eseguono esami del sangue per l’ormone della gravidanza hCG una volta alla settimana, fino a quando il livello diventa non rilevabile, per confermare che nell’utero non rimanga tessuto del feto o della placenta. Se l’aborto spontaneo è confermato e il feto e la placenta sono stati espulsi completamente, non è necessario alcun ulteriore trattamento.
Opzioni Terapeutiche
Se l’aborto spontaneo è confermato, ma il tessuto del feto o della placenta rimane interamente o in parte nell’utero, di solito esistono varie opzioni per l’eliminazione o l’asportazione del tessuto della gravidanza.In caso di aborto spontaneo precoce (prima di 12 settimane di gestazione), se la donna non presenta sanguinamento abbondante o segni di infezione i medici di solito spiegano le diverse opzioni e la donna può scegliere una delle seguenti:
- Monitorare attentamente i sintomi e attendere che l’utero espella il tessuto spontaneamente: la donna deve ricevere istruzioni su cosa aspettarsi, come gestire il dolore, come riconoscere se il tessuto della gravidanza è stato espulso e quando chiamare un medico (se il sanguinamento o il dolore è diverso da quanto previsto per un aborto spontaneo o in caso di febbre). Se il tessuto della gravidanza non viene eliminato spontaneamente, è necessario assumere farmaci o effettuare un intervento.
- Assumere farmaci (solitamente misoprostolo, talvolta con mifepristone) per aiutare l’utero a espellere la gravidanza. Per accelerarlo, è possibile assumere farmaci come il misoprostolo, in grado di facilitare la rimozione del materiale abortivo anche senza raschiamento. In alcuni casi si può decidere di attendere la spontanea espulsione del materiale abortivo dall'utero o facilitarne l’espulsione stessa tramite la somministrazione di farmaci che facilitino la contrazione uterina.
- Eseguire un intervento per rimuovere il tessuto della gravidanza dall’utero: di solito comporta l’inserimento nell’utero di un tubo flessibile attraverso la vagina e l’aspirazione (dilatazione e raschiamento [D e R] con aspirazione), anche detta isterosuzione. In presenza di espulsione incompleta o complicazioni, potrebbe rivelarsi necessaria una procedura di dilatazione e "raschiamento" mediante isterosuzione.
In caso di aborto spontaneo tardivo (tra le 12 e le 20 settimane di gestazione), i medici consigliano di non attendere che la gravidanza venga eliminata spontaneamente, perché ciò può causare dolore o sanguinamento intensi e la gravidanza può non venire eliminata completamente, causando infezione. Gli aborti spontanei tardivi vengono trattati mediante una o più delle seguenti opzioni:
- Un intervento per rimuovere il tessuto della gravidanza dall’utero: questo intervento è chiamato dilatazione e raschiamento (D e R) o dilatazione ed evacuazione (D e E) ed è eseguito con strumenti chirurgici per l’aspirazione e/o di altro tipo inseriti nell’utero attraverso la vagina.
- Farmaci per indurre il travaglio e quindi espellere il contenuto dell’utero: questi farmaci possono includere il misoprostolo, talvolta con mifepristone (di solito utilizzati nelle fasi iniziali della gravidanza) o l’ossitocina (di solito utilizzata nelle fasi più avanzate della gravidanza).
Si somministrano analgesici al bisogno. Tutte le donne con sangue Rh negativo che subiscono un aborto spontaneo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale). Questo disturbo è chiamato incompatibilità Rh (quando il sangue della donna in gravidanza è Rh-negativo mentre quello del feto è Rh-positivo).
In caso di minaccia di aborto spontaneo (presenza di sintomi, ma l’ecografia mostra una gravidanza normale), alcuni medici consigliano alla donna di evitare attività faticose e, se possibile, di non stare in piedi ed evitare l’attività sessuale. Tuttavia non vi sono prove chiare che tali limitazioni siano efficaci. Il riposo è generalmente il primo e principale trattamento che viene consigliato in caso di minaccia d’aborto.
Il Profondo Impatto Psicologico della Perdita di Gravidanza
La perdita precoce della gravidanza porta a una situazione di sofferenza per molte coppie. L’aborto spontaneo, ricorrente soprattutto, è una grande fonte di stress per la coppia e in modo particolare per la donna. Si tratta di un lutto vero, di un trauma che si protrae per diversi mesi. Si vive un senso di vuoto e di frustrazione che può evolvere in una forma di depressione e i tentativi di incoraggiamento di amici e conoscenti (eri solo al terzo mese, poi ci riprovate, tiratevi su di morale) possono solo amplificare le sensazioni di perdita fisica ed emotiva.
Dopo un aborto spontaneo la donna e il suo partner possono sentirsi in lutto, tristi, in collera, colpevoli o ansiosi per le successive gravidanze. Il dolore dovuto a una perdita è una risposta naturale e, pertanto, non deve essere soppresso o negato. Dare sfogo ai propri sentimenti con un’altra persona può aiutare la donna a gestire le proprie emozioni e ad aumentare i sentimenti positivi.Le donne possono pensare di aver fatto qualcosa che abbia indotto l’aborto, ma di solito non è così. La donna può ricordare di aver assunto un farmaco da banco all’inizio della gravidanza, di aver bevuto un bicchiere di vino prima di aver scoperto di essere incinta o di aver fatto un’altra cosa banale. Tutto questo il più delle volte non è la causa dell’aborto quindi la donna non deve sentirsi in colpa. Senso di colpa e vergogna sono quasi onnipresenti in queste donne. La vergogna sembra scaturire dalla credenza fondamentale che “le brave madri non lasciano morire i loro bambini”. Ci possono essere stati comportamenti durante la gravidanza (o prima della morte) che poi esacerbano la colpa, e portano la donna a credere di aver “ucciso” il bambino. La colpa è una delle emozioni più difficili con cui lavorare in psicoterapia.
Le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. Sebbene l’aver avuto un aborto aumenta il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei. I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell’aborto.
Il Ruolo del Supporto Psicologico
È opportuno rivolgersi anche a una psicologa specializzata in questo settore, meglio se presso un consultorio. Solo una figura esperta può aiutare ad affrontare il dolore e a ritrovare se stessi, come persone e come coppia prima che come possibili genitori. Un percorso psicologico può anche aiutare a tenere sotto controllo lo stress, che è una causa di difficoltà a concepire perché altera gli equilibri ormonali. Infine, la presenza della psicologa è di fondamentale importanza nel percorso diagnostico per individuare le cause fisiche dell’aborto spontaneo ricorrente.
Un quadro concettuale derivante dalla letteratura sul dolore e il lutto è il punto d’inizio più appropriato per comprendere le reazioni psicologiche alla perdita di gravidanza. Intorno alle 16-20 settimane di gestazione vi è un aumento sostanziale dell’attaccamento emotivo prenatale; questo coincide con la prima esperienza di movimento fetale e anche con l’esame a ultrasuoni di routine che viene eseguito in molti setting ostetrici. Il costrutto dell’attaccamento è complesso. Una distinzione clinicamente utile è tra “quantità” e “qualità” dell’attaccamento prenatale. Quest’ultima si riferisce alla natura dei sentimenti nei confronti del bambino non nato, che può passare da un intenso affetto e vicinanza attraverso un’ambivalenza fino ad un’intensa avversione (alcune donne riportano un’assenza di qualunque sentimento). La “quantità” si riferisce al grado di preoccupazione per il bambino e alla frequenza con cui i sentimenti nei suoi confronti vengono esperiti.
Il quadro del lutto facilita la comprensione delle complesse reazioni emotive che possono accompagnare la perdita di gravidanza, tipicamente tristezza, rabbia e senso di colpa. Inoltre, facilita il riconoscimento del sottogruppo di donne che possono essere a rischio di avere reazioni di dolore patologiche. La perdita di una gravidanza non rende una donna immune da gravi disturbi come depressione maggiore, psicosi o disturbo post-traumatico da stress che possono necessitare di trattamenti biologici o di altro tipo.
In generale, durante il percorso psicoterapeutico, l’esperienza della gravidanza (inclusa la sua “desiderabilità”) dovrebbe essere esplorata nel dettaglio, così come ogni precedente perdita di gravidanza e il suo significato per la paziente. Anche le reazioni degli altri significativi a questi problemi necessitano di un attento approfondimento. Spesso il focus centrale della psicoterapia è rappresentato dalla perdita: i genitori hanno bisogno di essere aiutati a sviluppare una rappresentazione internalizzata del bambino non nato. Come in tutti i tipi di lutto, quello che segue la perdita di gravidanza può rimanere bloccato in varie fasi: un’assenza di dolore può successivamente presentarsi come depressione o altri sintomi psicologici. In alternativa, le donne sembrano aver affrontato il dolore, ma invece appaiono incapaci di giungere alla risoluzione. Se il dolore è stato espresso in misura minima, e l’esordio degli altri sintomi è strettamente legato alla perdita, il compito del terapeuta è quello di assistere la donna a iniziare ad affrontare il lutto. A volte è necessario solo il “permesso di soffrire”, avendo la donna identificato l’espressione del dolore con “debolezza” o “stupidità”. Il lutto prolungato è più difficile da trattare. Chiaramente, la donna è molto in contatto con la sua tristezza. La rabbia è molto di frequente una componente della reazione alla perdita di gravidanza.
Il lutto perinatale si riferisce alla morte successiva di un bambino nato vivo dopo un periodo che differisce secondo le autorità tra 7 e 28 giorni. Alcuni autori usano “lutto perinatale” per comprendere tutti i tre tipi di perdita tardiva di gravidanza. C’è consenso generale sul fatto che la perdita tardiva di gravidanza comporti un dolore e una sofferenza emotivi molto marcati per la maggior parte dei genitori che la sperimentano.
L'encefalopatia ipossico ischemica feto-neonatale
Comunicazione Empatica e Superamento del Tabù
Mettere le donne al centro delle loro cure è vitale per un’esperienza di gravidanza positiva: gli aspetti biomedici e fisiologici dell’assistenza devono essere uniti al supporto sociale, culturale, emotivo e psicologico. Eppure, molte donne, anche nei paesi sviluppati con accesso alla migliore assistenza sanitaria, ricevono cure inadeguate dopo aver perso un bambino. Come per altri problemi di salute come la salute mentale, attorno alla quale esiste ancora un enorme tabù, molte donne riferiscono che indipendentemente dalla loro cultura, istruzione o educazione, i loro amici e la famiglia non vogliono parlare della loro perdita.
Può essere difficile sapere cosa dire quando qualcuno che conosci perde un bambino in gravidanza, ma la sensibilità e l’empatia possono fornire supporto e lasciare spazio alle persone per parlare di come si sentono: invece di dire “Tutto accade per una ragione, non era previsto che fosse”, prova a dire qualcosa come “Mi dispiace. Immagino che sia molto triste per te”. Invece di dire “Almeno sai che puoi rimanere incinta”, prova ad ascoltare. Potresti chiedere “Come stai?”.
Strategie di Prevenzione e Stile di Vita per una Gravidanza Sana
Sebbene non sia sempre possibile prevenire un evento come l'aborto spontaneo, l'adozione di alcune misure può aiutare a ridurne significativamente il rischio. I consigli generali sulla prevenzione dell’aborto spontaneo si concentrano sul mangiare sano, fare esercizio fisico, evitare il fumo, droghe e alcol, limitare la caffeina, controllare lo stress e mantenere un peso sano.
Innanzitutto, è fondamentale una cura prenatale adeguata, che consiste nel sottoporsi a visite frequenti, tese a monitorare la salute materna e fetale. È altrettanto utile gestire eventuali condizioni mediche preesistenti nella maniera più accorta e puntuale possibile, controllando costantemente l'evoluzione di disturbi come il diabete e l'ipertensione. Smettere di fumare soltanto quando si scopre di essere incinta, ad esempio, è certamente importante, ma non è risolutivo.
Aspetti Legali e Assistenza in Caso di Danni
Assistere legalmente per danni da parto è un campo in cui avvocati specializzati, come quelli di Dannidaparto.legal, hanno un'esperienza pluriennale in casi di danni occorsi al neonato e alla madre a causa errori medici. L'avv. Zaccagnini è un esempio di tale specializzazione. Se il tuo bambino ha subito danni da ipossia fetale e cerchi assistenza legale, è possibile avvalersi di questi professionisti.