La gravidanza è un’esperienza “magica” da affrontare e vivere il più possibile con serenità. Tuttavia, esistono alcune malattie infettive che non bisogna sottovalutare poiché rappresentano un pericolo molto serio per il feto o per la stessa gestante. Tra queste, le malattie esantematiche, sebbene tipiche dell'infanzia e spesso di decorso benigno nei bambini, possono assumere implicazioni significative quando contratte durante l'attesa. In questi casi, infatti, è necessario fare una corretta prevenzione e avere diagnosi puntuali in tempi veloci, poiché il momento del contagio e la natura dell'agente patogeno determinano specifici rischi per la salute di mamma e bambino.
Le Malattie Esantematiche: Una Panoramica Generale
Le malattie esantematiche sono un gruppo di infezioni, principalmente virali, caratterizzate dalla comparsa di un'eruzione cutanea, o esantema. Viene chiamata così perché in passato si riteneva che le malattie esantematiche fossero sei. Le prime tre sono: morbillo, scarlattina e rosolia. La quarta, in realtà, è una forma attenuata di scarlattina (la cosiddetta ‘scarlattinetta’), mentre la quinta malattia è il megaloeritema o eritema infettivo. La sesta malattia si presenta soprattutto nei bimbi. Queste patologie, pur condividendo la caratteristica dell'eruzione cutanea, differiscono per agente causale, sintomatologia, decorso clinico e, crucialmente, per i potenziali rischi in gravidanza.
Rosolia in Gravidanza: Il Rischio Maggiore
La rosolia rappresenta una delle malattie esantematiche più significative dal punto di vista clinico ed epidemiologico, non tanto per la sua gravità intrinseca nei bambini, quanto per le devastanti conseguenze che può provocare se contratta durante la gravidanza. È una malattia infettiva di origine virale che colpisce soprattutto i bambini, specialmente tra i 5 e i 14 anni. Di solito, il decorso è benigno e la sintomatologia è di lieve entità, senza particolari conseguenze per la salute. La rosolia è generalmente trascurabile, poiché ha un andamento benigno e non porta a complicanze: i disturbi si risolvono, senza conseguenze, al massimo entro un paio di settimane. Tuttavia, la rosolia è una malattia grave, se contratta per la prima volta durante la gravidanza, cioè quando colpisce donne non vaccinate o che non siano state esposte in precedenza all'infezione.
Sintomi e Caratteristiche dell'Esantema della Rosolia
La rosolia presenta un quadro clinico caratteristico ma spesso sfumato, con manifestazioni che possono variare significativamente tra individui, particolarmente tra bambini e adulti. Il periodo di incubazione varia da 12 a 23 giorni, con una media di 16-18 giorni dal momento del contagio alla comparsa dei primi sintomi. Il periodo di contagiosità va da una settimana prima a 4 giorni dopo la comparsa dell'esantema.
I sintomi prodromici, che precedono di 1-5 giorni l'eruzione cutanea, includono malessere generale, cefalea, febbre generalmente modesta (raramente superiore ai 38,5°C), faringodinia e congiuntivite lieve con arrossamento oculare. Un segno clinico caratteristico è rappresentato dall'ingrossamento dei linfonodi, particolarmente evidenti nella regione retroauricolare, occipitale e cervicale posteriore. Questa linfadenopatia può manifestarsi già una settimana prima della comparsa dell'esantema e rappresenta spesso il primo segno clinico della malattia.
Negli adulti, la sintomatologia tende ad essere più marcata rispetto ai bambini, con particolare evidenza di artralgie e artriti acute, che colpiscono prevalentemente le piccole articolazioni delle mani, dei polsi e delle ginocchia. Queste manifestazioni articolari sono particolarmente frequenti nelle donne adulte, interessando fino al 70% dei casi, e possono persistere per settimane dopo la risoluzione dell'esantema. Un aspetto clinico di particolare rilevanza è che la rosolia può decorrere in forma asintomatica o paucisintomatica nel 25-50% degli adulti e nel 40% circa dei bambini, rendendo difficile il riconoscimento clinico e aumentando il rischio di trasmissione inconsapevole, particolarmente pericolosa per le donne in gravidanza non immuni.
La rosolia è generalmente caratterizzata da un rash, cioè un'eruzione cutanea nella quale compaiono tante piccole macchiette lievemente rilevate al tatto, di colore rosa o rosso pallido. In circa il 20-50% dei casi, però, questa manifestazione può mancare del tutto. L'esantema della rosolia si caratterizza per macule e papule di colore rosa-rosso chiaro, di piccole dimensioni (2-3 mm di diametro), non confluenti e con distribuzione caratteristica. L'eruzione inizia tipicamente dal volto, interessando prima la regione periorale e retroauricolare, per poi diffondersi in senso cranio-caudale interessando collo, tronco, arti superiori ed inferiori nell'arco di 24-48 ore. Le lesioni cutanee presentano margini ben definiti, colore rosa pallido che diventa più evidente con l'esposizione al calore (ad esempio dopo un bagno caldo), e tendenza a non confluire in ampie chiazze, mantenendo la loro individualità.
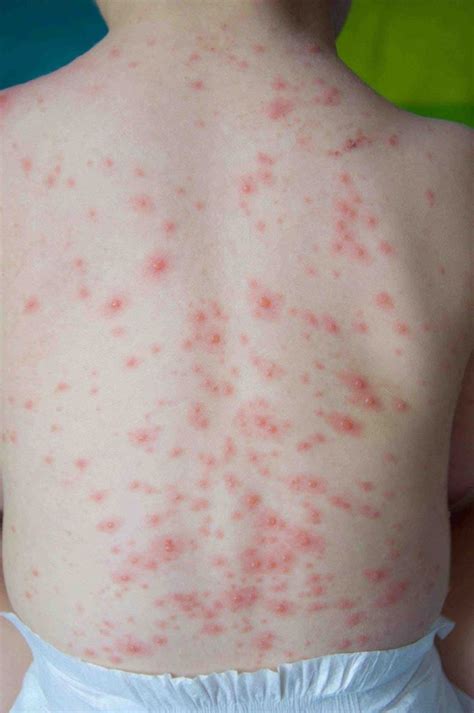
Sul palato molle possono comparire le cosiddette macchie di Forchheimer, piccole petecchie di colore rosso che successivamente coalescono in un'area eritematosa diffusa. La durata dell'esantema è tipicamente breve, variando da 1 a 5 giorni, con una media di 3 giorni. Un aspetto clinico di particolare importanza è che l'intensità dell'esantema non correla necessariamente con la gravità della malattia o con il grado di contagiosità del paziente. Forme con esantema molto sfumato o addirittura assente mantengono la stessa capacità di trasmissione del virus.
Rischi Specifici in Gravidanza e Sindrome da Rosolia Congenita
La rosolia in gravidanza comporta rischi particolarmente gravi se contratta nei primi 3-4 mesi di gestazione (soprattutto entro le sedici settimane). In questo caso, infatti, esiste una concreta probabilità che il virus possa essere trasmesso al feto attraverso la placenta e provochi seri danni. L'infezione congenita e le possibili conseguenze della malattia sono strettamente connesse al momento in cui la gestante contrae la malattia. La rosolia in gravidanza rappresenta una delle situazioni cliniche di maggiore allarme in campo ostetrico-ginecologico, poiché l'infezione materna può determinare gravi conseguenze per il feto in sviluppo. Il virus della rosolia possiede un marcato tropismo per i tessuti embrionali e fetali, attraversando facilmente la barriera placentare e causando la sindrome da rosolia congenita (SRC).
Il rischio di trasmissione verticale e la gravità delle conseguenze fetali sono inversamente correlati all'epoca gestazionale al momento dell'infezione materna. Durante il primo trimestre di gravidanza, particolarmente nelle prime 8-10 settimane, il rischio di infezione fetale supera l'80% e le conseguenze possono essere devastanti, includendo aborto spontaneo, morte intrauterina e malformazioni congenite multiple. Le probabilità che il nascituro sviluppi complicanze si riducono al 30%, se l'infezione avviene tra la 11esima e la 16esima settimana. Nelle infezioni contratte oltre la 17esima settimana di gravidanza, nel neonato è stato registrato prevalentemente un rischio di sordità congenita.
La sindrome da rosolia congenita si manifesta con una triade classica di anomalie: difetti cardiaci congeniti (principalmente dotto arterioso pervio, stenosi dell'arteria polmonare e difetti settali), cataratta congenita e sordità neurosensoriale. Tuttavia, lo spettro delle manifestazioni è molto più ampio e può includere ritardo di crescita intrauterino, microcefalia, ritardo mentale, epatosplenomegalia, trombocitopenia, lesioni ossee e manifestazioni cutanee. I difetti cardiaci rappresentano le malformazioni più frequenti, interessando circa il 75% dei neonati con SRC. La cataratta congenita, spesso bilaterale, può determinare cecità permanente se non trattata tempestivamente. La sordità neurosensoriale, che può essere mono o bilaterale, rappresenta spesso la manifestazione più duratura e invalidante della sindrome. Durante il secondo trimestre, il rischio di infezione fetale si riduce progressivamente, ma permane la possibilità di sordità neurosensoriale e ritardo dello sviluppo. Le infezioni contratte dopo la 20ª settimana di gestazione raramente causano malformazioni congenite evidenti, ma possono determinare ritardo di crescita e prematurità.
Difetti di Sviluppo del Feto: come prevenirli, come gestirli
Diagnosi e Prevenzione: Il Ruolo del Rubeo Test e della Vaccinazione
La diagnosi della rosolia in gravidanza è principalmente di tipo clinico e si basa su indagini orientate a isolare il virus responsabile e ricercare nel siero gli anticorpi diretti contro lo stesso, quindi è volto ad accertare l'immunità della futura mamma. Per verificare la presenza degli anticorpi contro il virus, quindi avere la certezza di avere già contratto in precedenza l'infezione, le donne dovrebbero sottoporsi, prima del concepimento, ad un specifico test di laboratorio, chiamato Rubeo test. In Italia, il Rubeo test è compreso fra gli esami di screening infettivologici previsti dal Ministero della Sanità ed offerti gratuitamente (Decreto Ministeriale del 10 settembre 1998 (G.U. 20/10/98, n. 246)). La diagnosi di rosolia in gravidanza richiede una valutazione sierologica urgente prescritta prima di tutto dal ginecologo, con dosaggio delle IgM specifiche per rosolia e determinazione dell'avidità delle IgG. In caso di infezione confermata durante il primo trimestre, è necessario un counseling genetico approfondito che illustri i rischi fetali e le opzioni terapeutiche disponibili, inclusa l'eventuale interruzione terapeutica della gravidanza nei casi più gravi.
Al momento, non esiste una terapia specifica per la rosolia in gravidanza o per ridurre la trasmissione materno-fetale. In altre parole, bisogna aspettare che la malattia faccia il suo corso. La vaccinazione è il solo mezzo per difendersi dalla rosolia in gravidanza e le conseguenze sul nascituro. L'immunizzazione attiva contro la rosolia si ottiene attraverso l'inoculazione di virus vivi attenuati, incapaci di provocare la malattia, ma in grado di stimolare la produzione di anticorpi efficaci contro l'infezione.
La Storia del Vaccino Antirosolia: Un Successo della Medicina Preventiva
La storia del vaccino antirosolia è strettamente legata ai nomi di Thomas Huckle Weller, Paul Douglas Parkman e Harry M. Meyer Jr. Weller, premio Nobel per la medicina nel 1954 insieme a John Enders e Frederick Robbins per i loro studi sulla coltivazione del virus della poliomielite, isolò per la prima volta il virus della rosolia nel 1962. Il suo contributo fu determinante: nel 1960, quando suo figlio di dieci anni sviluppò una malattia febbrile con caratteristiche simili alla rosolia, Weller inoculò colture di cellule amniotiche umane con l'urina del bambino, osservando dopo 26 giorni peculiari alterazioni cellulari che portarono all'identificazione del virus responsabile.
Parallelamente, il team di ricercatori della Division of Biologics Standards del National Institutes of Health, guidato da Harry M. Meyer e Paul J. Parkman, lavorava intensamente sullo sviluppo di un vaccino efficace. Questo gruppo, che includeva Hope E. Hopps, Ruth L. Kirschstein e Rudyard Wallace, iniziò seriamente lo sviluppo del vaccino dopo l'arrivo di una grave epidemia di rosolia negli Stati Uniti nel 1964. Il primo vaccino contro la rosolia fu approvato nel 1969, utilizzando il ceppo virale HPV-77, preparato facendo passare il virus attraverso cellule di rene di scimmia verde africana per 77 volte consecutive, ottenendo così un virus attenuato ma immunogenicamente attivo. Successivamente, Maurice Hilleman, il microbiologo americano responsabile dello sviluppo di oltre 40 vaccini, contribuì significativamente al perfezionamento del vaccino antirosolia e alla sua combinazione con i vaccini contro morbillo e parotite, creando nel 1971 il vaccino trivalente MPR (Morbillo-Parotite-Rosolia), che rappresenta ancora oggi lo standard terapeutico per la prevenzione di queste tre malattie infettive.
Sesta Malattia (Exanthema Subitum) in Gravidanza: Una Preoccupazione Minore
La sesta malattia, detta anche esantema critico o exanthema subitum (dal latino ‘improvviso’), è una tipica malattia infettiva tipica dell’infanzia. È un’infezione virale tipica dei bambini tra i 6 mesi e i 2 anni, causata dall’herpes virus 6B (più raramente l’herpes 7), lo stesso della famiglia dell’herpes labiale e della varicella. Si manifesta con febbre improvvisa e alta, seguita dopo alcuni giorni dalla comparsa di un’esantema caratteristico: macchie rosa-rossastre che partono dal tronco e si diffondono al corpo senza causare prurito. La sesta malattia viene a volte chiamata “febbre dei tre giorni” proprio perché nella sua forma tipica comporta tre giorni di febbre, a volte anche alta, e in seguito compaiono le macchie. Lo sfogo esantematico scompare rapidamente, nel giro di uno o due giorni.
È estremamente raro contrarre la sesta malattia in età adulta e, quindi, anche in gravidanza. Per fortuna non è pericolosa né per la madre né per il bambino. La sesta malattia è abbastanza contagiosa e si diffonde attraverso il muco o la saliva del paziente infetto o tramite le goccioline respiratorie tossendo, starnutendo, ridendo o parlando. Nel caso delle donne in gestazione, la malattia può trasmettersi anche in senso verticale dalla madre al feto. L’inizio della malattia si ha con febbre alta; mentre nei bambini la temperatura può raggiungere anche i 39°- 41°, negli adulti può non presentarsi affatto. Nella remota eventualità che venga contratto durante l’attesa, è possibile che il virus attraversi la placenta e raggiunga il feto, infettandolo. Questo avviene in circa l’1% dei casi. Quando si verifica l’infezione congenita, il virus può provocare nel neonato febbre alta, che spesso rende necessario il ricovero in ospedale.
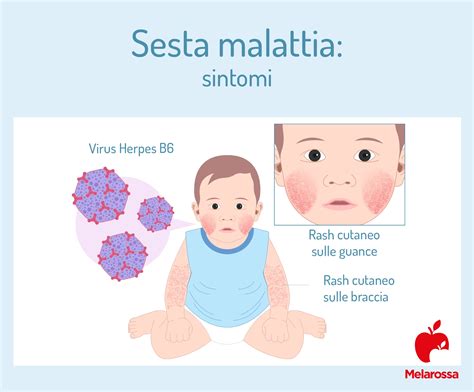
La futura mamma che contrae la sesta malattia può avvertire dolori muscolari ed articolari, irritabilità e nervosismo, problemi gastrointestinali, un ingrossamento dei linfonodi e mal di gola. Non esistono terapie specifiche per la sesta malattia. L’unica terapia è l’antipiretico che lenisce i sintomi e abbassa la temperatura corporea. Bisogna ovviamente stare a riposo e fare dei bagni tiepidi o delle spugnature per cercare di tenere sotto controllo la temperatura. Infine bere tanto e assumere anche delle soluzioni reidratanti. Da escludere ovviamente l’uso di antibiotici che risultano inutili di fronte ad una malattia causata da un virus e non da un batterio. Non esiste un vaccino o una profilassi, anche perché si tratta di una malattia “benigna”, che guarisce in breve tempo e senza complicazioni.
Questa malattia difficilmente colpisce i bambini sotto i 6 mesi, in modo particolare se allattati, perché in questo caso i piccoli sono protetti dagli anticorpi materni che passano attraverso la placenta prima della nascita e poi con il latte. Tutte le mamme hanno numerosi anticorpi che le proteggono dalla famiglia dei virus herpes 6, perché si tratta di virus molto diffusi con cui tutti entriamo in contatto una o più volte durante l’infanzia. Solitamente infatti si viene a contatto con il virus da piccoli e da grandi siamo dunque protetti. Talvolta, però, la sesta malattia può essere contratta anche dagli adulti, e in tal caso la sintomatologia può essere importante, con sintomi come febbre, difficoltà a deglutire, linfonodi ingrossati e le tipiche macchie. Il periodo contagioso è principalmente durante la fase febbrile, prima che compaia l’esantema. In caso di dubbi su un possibile contagio, ad esempio se in casa c’è un bimbo che ha contratto la sesta malattia o si sono verificati dei casi all’asilo, il consiglio è di fare riferimento al proprio ginecologo.
Scarlattina in Gravidanza: Attenzione ma Pochi Rischi Fetali Diretti
Può succedere di ammalarsi di scarlattina in gravidanza, anche se questa infezione solitamente riguarda l’infanzia e l’adolescenza. La scarlattina è una malattia esantematica - responsabile cioè di un esantema, un’eruzione cutanea - che colpisce per lo più i bambini, ma può interessare anche gli adulti. È dovuta al batterio Streptococco beta emolitico di tipo A, solitamente colpisce i bambini di età compresa tra i 3 e i 10 anni che hanno un sistema immunitario ancora immaturo, ma può comparire anche in adolescenza e in età adulta.

“Seppure raramente, ci si può infettare di scarlattina in gravidanza, perché durante i nove mesi si verificano trasformazioni del sistema immunitario materno che rendono quindi più suscettibili all’infezione” spiega la dottoressa Floriana Carbone, ginecologa e responsabile Pelvic Unit del Policlinico di Milano. “Questo succede se la donna entra in contatto con una persona ammalata di scarlattina, che è contagiosa da circa 48 ore prima della comparsa dei sintomi fino a 24 ore dopo l’assunzione della prima dose di antibiotico”. Le autorità sanitarie hanno infatti rilevato un aumento, in Italia e nel resto dell’Europa, dei casi di scarlattina iniziato già nel gennaio 2023 e che continua anche adesso, soprattutto in bambini e ragazzi di età inferiore a 15 anni. Lo ha confermato una circolare del Ministero della Salute, in cui si fa sapere che questo autunno ha coinciso con un inizio anticipato della stagione delle infezioni dovute a streptococco di gruppo A responsabile della scarlattina.
Se contratta in gravidanza, non rappresenta di solito una minaccia diretta per il feto. Per fortuna, i rischi sono bassi perché questa malattia non provoca malformazioni nel feto. È anche molto difficile che si trasmetta al bambino: questo, secondo gli esperti, avviene in circa l’1% dei casi di scarlattina in gravidanza. La scarlattina in gravidanza può essere contratta lungo tutto il corso dei nove mesi, ma nel primo e nel secondo trimestre solitamente non si mette a rischio la salute del nascituro perché non ci sono prove che l’infezione materna passi al feto, causando malformazioni.
Un rischio di tipo diverso, sempre contenuto, può invece verificarsi nel terzo trimestre di gravidanza, in prossimità del parto. Infatti, il rialzo febbrile dovuto alla scarlattina può causare, in rari casi, un parto prematuro. Di conseguenza è bene cercare di non ammalarsi in questo periodo. “Se lo Streptococco colonizza la zona vaginale, può provocare una rottura prematura delle membrane e causare un parto pretermine. Inoltre il batterio a livello vaginale potrebbe entrare in contatto con il feto durante il parto e contagiare il neonato” aggiunge la dottoressa Carbone. “Anche questa è un’evenienza rara, ma non impossibile, quindi è importante eseguire prima del parto un tampone vaginale per escludere la presenza dello Streptococco e quella eventuale di altri germi”.
Il contagio avviene per inalazione di particelle di aerosol presenti nell’ambiente a causa di colpi di tosse e starnuti. Oppure, si può contrarre la scarlattina per contatto indiretto, attraverso manipolazione di oggetti contaminati come asciugamani, stoviglie e altri effetti personali del malato. Lo Streptococco beta emolitico di tipo A, responsabile della scarlattina, produce una sostanza, la tossina pirogenica, che entra in circolo nel sangue scatenando i sintomi tipici della malattia esantematica contagiosa. Questi sono gli stessi, che si prenda la scarlattina in gravidanza oppure durante l’infanzia, come di solito succede: faringodinia intensa, febbre elevata (spesso superiore ai 39°C), cefalea marcata, vomito e nausea. L'esantema è caratterizzato da un eritema diffuso, finemente papuloso, con aspetto "a carta vetrata" al tatto. L'esantema scarlattinoso presenta colorito rosso intenso, inizia dalle pieghe cutanee (ascelle, inguini, collo) e si diffonde rapidamente a tutto il corpo, risparmiando tipicamente la regione peribuccale (segno di Filatov).
Se la donna in attesa nota la comparsa di questi sintomi, dovrebbe avvisare appena possibile il proprio ginecologo. Se la scarlattina in gravidanza è confermata, la donna può sottoporsi alla cura, che consiste nell’assumere per bocca un farmaco antibiotico a base di amoxicillina (un tipo di penicillina) e ha una durata di dieci giorni. La cura con gli antibiotici può essere somministrata anche al neonato senza particolari effetti collaterali. La scarlattina si può ripetere perché esistono diversi ceppi di Streptococco e, quindi, non si contrae un’immunità permanente.
Quinta Malattia (Megaloritema Infettivo) in Gravidanza: Gestione del Rischio
La quinta malattia, nome con cui è conosciuto il megaloeritema infettivo, è una patologia causata dal parvovirus B19. Nei bambini tende a manifestarsi con un arrossamento intenso sulle guance conferendo un aspetto di “guance schiaffeggiate” per poi diffondersi agli arti e al tronco, con caratteristica forma reticolare o a “merletto”. Se contratta in gravidanza, generalmente non è causa di malformazioni nel feto e l'eventuale trasmissione dell'infezione dalla madre al bambino durante il parto è un evento piuttosto raro. Una volta contratto, il virus conferisce un'immunizzazione definitiva grazie a cui viene scongiurato il rischio di future manifestazioni.
Poiché la quinta malattia è una malattia che si manifesta spesso in forma lieve (talvolta anche priva di sintomi), molti adulti non sanno se l'hanno avuta. Circa il 50% degli adulti è stato infettato, ha anticorpi contro il virus ed è immune. Questi anticorpi prevengono l'infezione della madre e del feto. È possibile stabilire, tramite un esame del sangue, la presenza di anticorpi e sapere se c'è stata un'infezione recente o se la donna non è immune.

Molte donne che lavorano in asili o scuole materne hanno anticorpi contro il parvovirus B19 e non rischiano di ammalarsi. Si può ricorrere alla ricerca degli anticorpi nel sangue per conoscere il proprio stato immunitario rispetto al parvovirus B19. In assenza di immunità, il rischio di infettarsi è del 20-30% lavorando o frequentando asili o scuole materne. Se non si è immuni, la probabilità di contagiarsi dal contatto con un famigliare infetto è di circa il 50%.
Se una gestante contrae la quinta malattia, ad esempio alla decima settimana di gravidanza, l'ecografia permette di capire se il feto è affetto da idrope e di misurare la quantità di liquido amniotico che lo circonda. Può essere utile eseguire ecografie in serie per diversi mesi dopo aver contratto l'infezione. Il parvovirus B19 può raramente causare idrope fetale (accumulo di liquidi nel feto) o anemia grave, ma non ci sono dati su come il parvovirus possa interagire con la fertilità maschile.
Morbillo in Gravidanza: Tra Rischio di Aborto e Complicanze
Il morbillo, malattia tipica dell’età infantile, si presenta raramente negli adulti. Dopo un'incubazione di circa 2 settimane (10-21 giorni), la malattia si manifesta con un esantema cutaneo (o rash), febbre non elevata e lievi sintomi generali come malessere e mal di testa. Il sintomo caratteristico della malattia è un’eruzione cutanea (esantema), che si presenta sotto forma di macchioline rosse, che partendo dalla testa in breve tempo (4-7 giorni) si diffonde in tutto il corpo. L’eruzione cutanea è anticipata da sintomi simil-influenzali.
Se la gestante si ammala di morbillo nei primi mesi di gravidanza può andare incontro ad aumento del rischio di aborto spontaneo. Se però viene contratta durante il primo trimestre di gravidanza, l’infezione fa aumentare il rischio di aborto o malformazioni fetali. Come per la rosolia, la prevenzione tramite vaccinazione è la strategia più efficace per le donne non immuni che pianificano una gravidanza.
Varicella in Gravidanza: Un Contagio da Monitorare
La varicella, malattia tipica dell’età infantile, si presenta raramente negli adulti. Se però viene contratta durante il primo trimestre di gravidanza, l’infezione fa aumentare il rischio di aborto o malformazioni fetali. Nel caso della varicella, se si verifica pochi giorni prima del parto, il bambino può nascere sano ma può manifestare subito la malattia, anche in forma grave, proprio perché ha ricevuto dalla madre il virus. Prevenire un possibile contagio per le mamme non immuni è fondamentale, ma qualora esso avvenga bisogna agire con specifici antivirali.
Differenziazione tra Malattie Esantematiche: Rosolia, Morbillo e Scarlattina
La diagnosi differenziale tra le diverse malattie esantematiche riveste particolare importanza clinica, poiché ognuna presenta manifestazioni simili ma decorso clinico, complicanze e implicazioni epidemiologiche differenti, soprattutto in gravidanza. La distinzione accurata è fondamentale per una corretta gestione clinica e per l'implementazione di appropriate misure di controllo.
Differenze tra Rosolia e Morbillo
La diagnosi differenziale tra rosolia e morbillo riveste particolare importanza clinica, poiché entrambe le patologie presentano manifestazioni esantematiche simili ma decorso clinico, complicanze e implicazioni epidemiologiche differenti. Dal punto di vista eziologico, le due patologie sono causate da virus differenti: la rosolia dal Rubella virus, appartenente alla famiglia Togaviridae, mentre il morbillo dal virus del morbillo, appartenente alla famiglia Paramyxoviridae.
La sintomatologia prodromica presenta differenze significative. Nel morbillo, il periodo prodromico è caratterizzato da sintomi respiratori marcati (tosse persistente, rinorrea abbondante), congiuntivite severa con fotofobia e febbre elevata (spesso superiore ai 39°C). La rosolia, invece, presenta sintomi prodromici generalmente più lievi, con febbre modesta, congiuntivite lieve e sintomi respiratori sfumati. Un segno patognomonico del morbillo è rappresentato dalle macchie di Koplik, piccole macchie biancastre circondate da alone eritematoso che compaiono sulla mucosa orale, particolarmente a livello dei molari inferiori, 1-2 giorni prima dell'esantema. Questo segno è assente nella rosolia, dove possono invece comparire le macchie di Forchheimer sul palato molle.
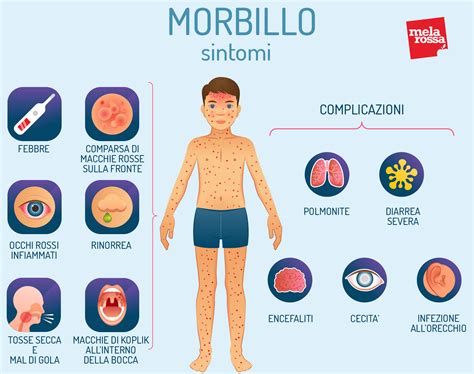
L'esantema presenta caratteristiche morfologiche e distributive differenti. Nel morbillo, l'eruzione è costituita da macule e papule di colore rosso intenso, tendenti al violaceo, che mostrano spiccata tendenza alla confluenza formando ampie aree eritematose. L'esantema della rosolia, invece, mantiene le lesioni separate, con colore rosa pallido e distribuzione più uniforme. La sequenza temporale di comparsa dell'esantema è diversa: nel morbillo inizia tipicamente dalla linea di impianto dei capelli e dalla regione retroauricolare, diffondendosi rapidamente al volto e successivamente al tronco e agli arti; nella rosolia la progressione è più graduale e meno definita.
Le complicanze differiscono significativamente tra le due patologie. Il morbillo presenta un rischio elevato di complicanze severe, incluse otite media, laringite, broncopolmonite ed encefalite post-infettiva, con mortalità che può raggiungere l'1-2% nei paesi in via di sviluppo. La rosolia, invece, presenta complicanze rare nei bambini, limitate principalmente ad artralgie negli adulti e trombocitopenia transitoria. Il periodo di contagiosità è più prolungato nel morbillo (da 4 giorni prima a 4 giorni dopo l'esantema) rispetto alla rosolia (da 7 giorni prima a 4 giorni dopo l'esantema), ma il morbillo presenta una contagiosità maggiore.
Differenze tra Scarlattina e Rosolia
La diagnosi differenziale tra scarlattina e rosolia è una sfida clinica importante, particolarmente nelle fasi iniziali della malattia quando i segni clinici possono sovrapporsi. La scarlattina è causata dallo Streptococco beta-emolitico di gruppo A (Streptococcus pyogenes), un batterio produttore di tossine eritrogeniche, mentre la rosolia è determinata dal Rubella virus. Questa fondamentale differenza eziologica si riflette in caratteristiche cliniche, terapeutiche e prognostiche distintive.
L'esordio clinico presenta differenze significative. La scarlattina inizia tipicamente con faringodinia intensa, febbre elevata (spesso superiore ai 39°C), cefalea marcata e vomito. L'esame obiettivo rivela faringite essudativa con tonsille ipertrofiche e eritematose, adenopatia cervicale dolente e possibile presenza di essudato purulento. La rosolia, invece, presenta un esordio più graduale con sintomi sistemici lievi, febbre modesta e faringite lieve.
L'esantema rappresenta l'elemento distintivo principale tra le due patologie. Nella scarlattina, l'eruzione è caratterizzata da un eritema diffuso, finemente papuloso, con aspetto "a carta vetrata" al tatto. L'esantema scarlattinoso presenta colorito rosso intenso, inizia dalle pieghe cutanee (ascelle, inguini, collo) e si diffonde rapidamente a tutto il corpo, risparmiando tipicamente la regione peribuccale (segno di Filatov). L'esantema della rosolia, invece, è costituito da macule rosa chiare, separate, non confluenti, con distribuzione cranio-caudale e coinvolgimento del volto. Un segno patognomonico della scarlattina è rappresentato dall'aspetto caratteristico della lingua, che nelle fasi iniziali presenta una patina biancastra con papille ipertrofiche (lingua a fragola bianca), evolvendo successivamente in "lingua a fragola rossa" con papille prominenti su fondo eritematoso. Questo segno è assente nella rosolia.
Le manifestazioni sistemiche differiscono significativamente. La scarlattina può presentare complicanze severe, incluse glomerulonefrite post-streptococcica, febbre reumatica, artrite reattiva e, raramente, sindrome da shock tossico streptococcico. La rosolia, invece, presenta raramente complicanze nei bambini, limitandosi ad artralgie transitorie negli adulti. Il periodo di contagiosità e le modalità di trasmissione mostrano caratteristiche diverse. La scarlattina è contagiosa durante la fase acuta e fino a 24-48 ore dall'inizio della terapia antibiotica appropriata, con trasmissione attraverso droplet e contatto diretto. La rosolia presenta contagiosità prolungata (da 7 giorni prima a 4 giorni dopo l'esantema) con trasmissione prevalentemente per via aerea.
Consigli Generali per la Gestante: Prevenzione e Monitoraggio
Per una futura mamma è importante conoscere quali malattie esantematiche possono rappresentare un rischio durante la gravidanza. La prevenzione è fondamentale. La gravidanza è un’esperienza che richiede particolare attenzione alla salute, e il monitoraggio delle malattie infettive è parte integrante di questa cura.
Prima del concepimento, è consigliabile eseguire specifici test di laboratorio, come il Rubeo test, per verificare la presenza di anticorpi contro il virus della rosolia e accertare l'immunità. La vaccinazione è il solo mezzo per difendersi dalla rosolia in gravidanza e le conseguenze sul nascituro. È importante consultare il medico per un piano vaccinale appropriato, considerando che il vaccino MPR contiene virus vivi attenuati e non è indicato in gravidanza, ma va somministrato prima del concepimento per garantire protezione.
Per altre infezioni, se non si è immuni, la probabilità di contagiarsi dal contatto con un famigliare infetto è di circa il 50% per alcune malattie come la quinta malattia. Se la donna entra in contatto con una persona ammalata di scarlattina, che è contagiosa da circa 48 ore prima della comparsa dei sintomi fino a 24 ore dopo l’assunzione della prima dose di antibiotico, è opportuno consultare il medico.
Per quanto riguarda la prevenzione generale, è sempre utile lavare spesso e con cura le mani, soprattutto dopo essere stati in luoghi molto frequentati. Inoltre, è fondamentale evitare il contatto ravvicinato con persone infette, nonché l’uso di oggetti personali appartenenti a queste ultime e oggetti contaminati. Può contribuire alla riduzione delle probabilità di contagio anche evitare di sostare in luoghi a rischio, per esempio asili nido o scuole elementari, qualora la gestante non sia immune a patologie endemiche in tali ambienti. Se in casa c’è un bimbo che ha contratto una malattia esantematica o si sono verificati dei casi all’asilo, il consiglio è di fare riferimento al proprio ginecologo per una valutazione specifica.
Difetti di Sviluppo del Feto: come prevenirli, come gestirli
In caso di comparsa di sintomi sospetti, come febbre, rash cutaneo o malessere generale, è cruciale avvisare appena possibile il proprio ginecologo. La diagnosi tempestiva e una corretta gestione clinica sono essenziali per minimizzare i rischi per la salute della madre e del feto. Per il citomegalovirus, ad esempio, tra le malattie infettive in gravidanza, diverso è il quadro che si delinea attorno alle infezioni da Cytomegalovirus (CMV, un virus appartenente agli herpesvirus come la varicella, l’herpes labiale o il virus della mononucleosi), molto diffuse tra gli adulti e quasi sempre asintomatiche. Le persone infettate eliminano per molto tempo il virus con la saliva e con le urine. Durante la gravidanza, esiste la possibilità di trasmissione dell’infezione dalla madre al feto attraverso il sangue placentare soprattutto se la donna viene in contatto con il virus per la prima volta proprio durante il periodo della gestazione. Nella donna in gravidanza è bene effettuare un controllo periodico degli anticorpi anti CMV anche perché, per questo tipo di infezione, non esiste terapia; anche la possibilità di prevenzione risulta infatti molto limitata data la notevole diffusione del virus. Le informazioni pubblicate in questo articolo non si sostituiscono al parere del medico.
tags: #malattie #esantematiche #pericolose #in #gravidanza