Affrontare un percorso di Procreazione Medicalmente Assistita (PMA) comporta inevitabilmente una serie di dubbi, domande e paure. Tra gli aspetti fondamentali, ma anche più discussi, c’è la stimolazione ovarica. La stimolazione ormonale, spiega la Dr.ssa Masciarelli, è “una procedura medica e farmacologica basata sulla somministrazione di ormoni con lo scopo di stimolare l’ovaio nella produzione di un maggior numero di ovuli, attraverso la maturazione contemporanea di più follicoli”. In un ciclo naturale, infatti, solo un follicolo dominante raggiunge la completa maturazione e rilascia un ovulo.
Fondamenti e finalità della procedura
La stimolazione ovarica, conosciuta anche come stimolazione ovarica controllata (COS), viene utilizzata in diversi contesti: “Disfunzioni ovulatorie, trattamenti di fecondazione assistita sia di primo che di secondo livello, crioconservazione ovocitaria o social freezing”, chiarisce la Dr.ssa Zehhaf. L'obiettivo principale è superare la selezione naturale di un singolo ovocita per aumentarne la disponibilità, migliorando le probabilità di successo in tecniche come FIVET, ICSI o IMSI.
I farmaci utilizzati sono sostanze ormonali che il nostro organismo conosce, come l’FSH (Ormone Follicolo Stimolante). Si tratta di una molecola che, in situazioni normali, viene ciclicamente prodotta dall’ipofisi e stimola la crescita follicolare nell’ovaio portando alla maturazione l’ovocita. In caso di stimolazione, questi farmaci di sintesi vengono somministrati dall’esterno - in genere con iniezioni sottocutanee di facile auto-somministrazione - per indurre una produzione adeguata di follicoli.
Personalizzazione dei protocolli terapeutici
La scelta del protocollo farmacologico è altamente personalizzata. Spetta al medico esperto in procreazione medicalmente assistita e si basa su molti aspetti medici importanti come un’attenta anamnesi, la valutazione dello stato di salute della paziente, l’età anagrafica, l’età biologica e la riserva ovarica.
La somministrazione dei farmaci avviene secondo protocolli che considerano anche l’indice di massa corporea (BMI) e condizioni specifiche come la sindrome dell’ovaio policistico (PCOS). Tra i principi attivi più impiegati c’è il Clomifene citrato, che stimola la produzione di FSH ed è in genere il primo step. Se non si dimostra efficace, possono essere impiegate gonadotropine (GnRH, ormone che sostiene la sintesi e la secrezione di FSH e LH). Per tenere sotto controllo il ciclo ed evitare un’ovulazione precoce, possono essere somministrati altri farmaci ormonali, a seconda dei casi agonisti o antagonisti.
Monitoraggio costante e tappe del percorso
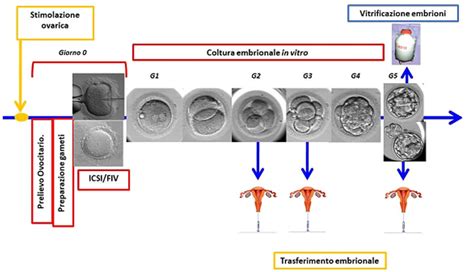
La durata della stimolazione ovarica può variare da donna a donna, ma di solito dura circa 10-14 giorni. La stimolazione inizia, in genere, nel secondo o terzo giorno del ciclo. Durante questo periodo, vengono effettuati prelievi ematici e controlli ecografici a giorni alterni per monitorare la crescita follicolare e la risposta ormonale.
Il processo si divide in tre fasi principali:
- Valutazione iniziale: Ecografia nei primi tre giorni del ciclo per confermare che le ovaie siano in riposo, senza cisti o follicoli anomali.
- Stimolazione controllata: Fase centrale, della durata di circa 10-12 giorni, in cui si utilizzano gonadotropine per sincronizzare la crescita dei follicoli.
- Maturazione finale: Quando il diametro dei follicoli supera i 17 mm e i valori ormonali sono idonei, viene somministrato l’ormone “scatenante” (hCG o analoghi del GnRH) circa 32-36 ore prima del prelievo, per indurre la maturazione finale degli ovociti.
Gestione degli effetti collaterali e sicurezza
Uno dei principali timori delle pazienti riguarda i possibili effetti collaterali. “Sono sintomi transitori e ben tollerati - rassicura la Dr.ssa Masciarelli - come vampate, mal di testa, nausea o tensione al seno, simili a quelli della sindrome premestruale”. È importante chiarire che la stimolazione ovarica non fa ingrassare: i cambiamenti avvertiti sono spesso dovuti a ritenzione idrica temporanea o gonfiore addominale, che scompaiono al termine del ciclo.
Un effetto collaterale più serio, ma raro, è la sindrome da iperstimolazione ovarica (OHSS). “Può provocare un eccesso di liquido nell’addome - spiega la Dr.ssa Masciarelli -. È un evento molto pericoloso, ma che noi abbattiamo totalmente con i controlli regolari”. Qualora si manifesti una risposta eccessiva, il medico può modificare i dosaggi o, nei casi estremi, annullare il ciclo e procedere al congelamento degli embrioni per la sicurezza della paziente.
Miti da sfatare: il legame con la salute oncologica
Uno dei timori più diffusi tra le pazienti riguarda il possibile legame tra stimolazione ormonale e tumori. Su questo punto la Dr.ssa Zehhaf è molto chiara: “Non ci sono evidenze scientifiche che colleghino la stimolazione ovarica a un aumento del rischio oncologico. La stimolazione ovarica, invece, è un trattamento medico di breve durata: l’esposizione acuta agli ormoni non è sufficiente per provocare un’oncogenesi”. Studi recenti suggeriscono che anche cicli ripetuti non aumentano il rischio di sviluppare patologie oncologiche nel lungo periodo.
Consigli pratici per la quotidianità
Il mio suggerimento è quello di non vivere questo periodo come un tempo di privazioni. “Tra le buone abitudini da adottare ci sono l’attività fisica moderata, il riposo adeguato e una corretta idratazione”, afferma la Dr.ssa Zehhaf. È consigliabile limitare alcol, fumo e caffeina già alcune settimane prima dell'inizio del trattamento.
Sebbene la stimolazione sia compatibile con la vita lavorativa e sociale, è bene evitare sforzi bruschi, urti o attività fisica eccessivamente intensa, poiché l'aumento di volume delle ovaie può causare fastidio o pressione pelvica. Il dialogo con il team medico rimane lo strumento principale per gestire ogni ansia e garantire che il percorso sia vissuto con la massima serenità possibile.
Tutorial: come realizzare l'auto-amministrazione del Gonal 900
Considerazioni sulla bassa risposta ovarica
Non tutte le donne rispondono allo stesso modo alla stimolazione. Si stima che fino al 25% delle donne possa avere una bassa risposta, definita clinicamente quando, dopo due cicli, si ottengono solo tre o meno follicoli. È importante sottolineare che questo fenomeno non è sempre direttamente correlato alla riserva ovarica o alla qualità degli ovociti. L'invecchiamento ovarico è, tuttavia, il fattore più influente: dopo i 38-40 anni, la probabilità di una risposta minore aumenta. In questi casi, lo studio individualizzato e l'accumulo di ovociti tramite cicli di vitrificazione rappresentano soluzioni moderne per ottimizzare le possibilità di successo.
tags: #utilita #stimolazioni #ovariche #ripetute