La gravidanza è un percorso fisiologico e complesso che richiede un'attenzione costante alla salute della madre e del nascituro. All'interno del "percorso nascita", che è il processo di presa in carico assistenziale per accompagnare le donne e le coppie dalla gravidanza fino al parto, dalla consulenza preconcezionale alla diagnosi prenatale, dai test di screening agli esami strumentali richiesti nel corso della gestazione, un ruolo cruciale è rivestito dai test di screening e diagnostici. L'accesso al percorso nascita si avvia con la prima visita ostetrica, sia in Ospedale che sul territorio.

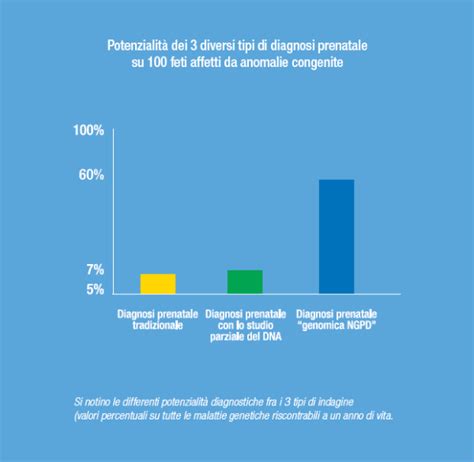
La Diagnosi prenatale prevede una serie di esami diagnostici rivolti a ottenere informazioni sulla salute dell’embrione e del feto. Le tecniche utilizzate per la Diagnosi prenatale possono essere “non invasive”, come l’ecografia, il doppler flussimetria e i test biochimici, o “invasive” come la villocentesi, l'amniocentesi e la cordocentesi. Gli obiettivi della diagnosi prenatale sono molteplici: rassicurare sul benessere fetale, individuare una patologia, definire una prognosi, indicare tempi, luoghi e modalità del parto, consentire terapie prenatali e preparare i genitori ad accogliere il bambino.
È al momento della nascita o entro il primo anno di vita che può essere diagnosticato un difetto congenito. Tale difetto, che interessa il 5% dei neonati, può consistere in una alterazione anatomica o strutturale o in un difetto metabolico o funzionale. Le cause, sconosciute nel 65-75% dei casi (malattie multifattoriali, poligeniche, errori spontanei di sviluppo ecc.), sono di origine genetica nel 15-25% dei casi (malattie genetiche autosomiche o x-linked, anomalie cromosomiche, nuove mutazioni) e dipendenti da fattori ambientali nel 10% dei casi (malattie e condizioni materne, malattie infettive, farmaci, radiazioni ecc.). Alcune di queste anomalie congenite possono essere prevenute attraverso una opportuna consulenza preconcezionale. Un adeguato controllo glicemico in caso di diabete, l’utilizzo di farmaci adeguati in caso di epilessia o ipertensione, grazie alla consulenza preconcezionale, possono scongiurare l’insorgenza di eventuali patologie neonatali. La sospensione di terapie con farmaci teratogeni o la sostituzione con prodotti più adeguati alla gravidanza è un’altra importante forma di prevenzione. Inoltre, uno screening preconcezionale delle malattie infettive, mediante vaccinazioni (rosolia e varicella) o misure igieniche (toxoplasmosi), permette di prevenire difetti congeniti. Presso l’Ospedale Santo Spirito, ad esempio, è attivo un ambulatorio di consulenza preconcezionale dove è possibile avvalersi della consulenza di ostetrici e neonatologi, con la collaborazione anche di genetisti e altri specialisti. Per accedere è necessaria una richiesta del S.S.N. La consulenza preconcezionale si effettua anche sul territorio, presso l’Ambulatorio Preconcezionale Territoriale del Consultorio Familiare Monte Mario.
Il Bi-test (Test Combinato): Cos'è, Tempistiche e Costi
Il Bi-test, o Test Combinato, è un'indagine di screening eseguibile tra l’11^ settimana e la 13^ settimana + 6 giorni, periodo considerato il momento in cui termina il primo trimestre di gravidanza. Questo test è oggi considerato lo screening delle anomalie cromosomiche più efficace, con la più alta sensibilità e il minor livello di falsi positivi. È un esame non invasivo volto ad analizzare che il feto non sia affetto da malattie prenatali.
Consiste nel dosaggio, tramite prelievo alla donna, delle seguenti sostanze: free b-HCG (frazione libera di gonadotropina corionica) e PAPP-A (proteina plasmatica A). Questo esame analizza anche l'ecografia genetica del primo trimestre, misurando lo spessore della zona di translucenza nucale (N.T.). La Translucenza Nucale è un esame ecografico prenatale fondamentale per valutare il rischio di anomalie cromosomiche nel feto, come la sindrome di Down (trisomia 21), la trisomia 18 e altre condizioni genetiche. Questo test viene eseguito tra l’11ª e la 14ª settimana di gravidanza e misura lo spessore dello spazio situato dietro la nuca del feto. L’ecografia della Translucenza Nucale è spesso combinata con il bi-test (analisi del sangue materno), che consente di calcolare un rischio combinato più preciso. La sensibilità di tale test può essere aumentata ottenendo una visualizzazione dell’osso nasale del feto. Tutti e tre i test devono essere eseguiti tra 11 e 13+6 settimane.
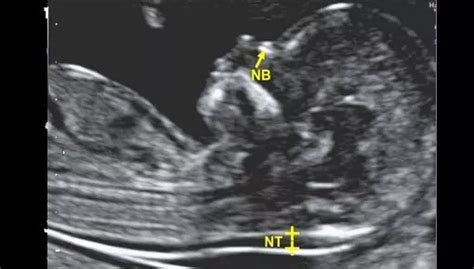
I test di screening, in questa fase, consentono di evidenziare la necessità di sottoporsi a esami più approfonditi, ma non sostituiscono i test per la diagnosi delle malattie cromosomiche, come l’amniocentesi e la villocentesi.
Per quanto riguarda i costi, la Translucenza Nucale e il Bi-test sono offerti gratuitamente dal servizio sanitario pubblico, a condizione che siano prescritti con impegnativa dal medico di base. In Italia, chi si rivolge a un ginecologo privato spesso include un controllo ecografico nello studio del medico, compreso nel costo della visita. Generalmente, le tre ecografie previste dal protocollo ministeriale (una di datazione nel primo trimestre, la morfologica nel secondo e quella di accrescimento nel terzo) sono gratuite se fatte in una struttura pubblica. Tuttavia, alcune testimonianze indicano che le ecografie di datazione e della translucenza nucale possono essere gratuite, mentre il prelievo per il bi-test potrebbe richiedere un pagamento. Se non si è usufruito dell'ecografia del primo trimestre attraverso il SSN, l'ecografia è gratuita e si paga solo il prelievo. Altrimenti, si pagano entrambe. L'impegnativa del medico di base è comunque necessaria per entrambe le prestazioni. Il costo di Test Combinato (Translucenza Nucale e Calcolo) in Italia può variare a seconda della struttura sanitaria e della regione. Ad esempio, il costo nel privato può partire da circa 100 euro fino a 270 euro. In Piemonte, ad esempio, è gratuito sia l'eco che il prelievo.
Screening della sindrome di Down - Bi test e NIPT
Il NIPT (Non Invasive Prenatal Test): Una Rivoluzione nello Screening
Il NIPT test, screening prenatale non invasivo (Test del DNA Fetale), è oggi considerato un valido mezzo di screening per le gestanti senza specifico rischio di patologie genetiche. Effettuato con l’avanzata tecnica dell’NGS (Next Generation Sequencing), il NIPT è un test sicuro ed estremamente sensibile nella rilevazione del rischio delle Trisomie 13 (sindrome di Patau), 18 (Sindrome di Edwards) e 21 (sindrome di Down).
A differenza del bi-test, che stima una probabilità di rischio, il NIPT analizza direttamente il DNA fetale libero circolante nel sangue materno, fornendo una valutazione del rischio più accurata. Tuttavia, è fondamentale ricordare che il NIPT, pur essendo molto sensibile, rimane un test di screening e non diagnostico. Se il risultato dell’esame indica un rischio aumentato, il medico potrebbe suggerire ulteriori test diagnostici invasivi come l’amniocentesi o la villocentesi per una conferma.
Costi del NIPT nel Regime Privatistico
Attualmente, il NIPT non è stato inserito nei Livelli Essenziali di Assistenza (LEA) che entreranno in vigore dal 2024. Nonostante questo, sempre più donne decidono di effettuarlo, pagandolo di tasca propria in regime privatistico, con un esborso variabile tra i 500 e i 1000 euro circa. Questa spesa riflette la crescente richiesta di test più precisi e meno invasivi da parte delle future mamme, spesso disposte a sostenere i costi per una maggiore tranquillità.
Il NIPT e il Servizio Sanitario Nazionale: Un Panorama Regionale in Evoluzione
In attesa di una legge nazionale, diverse regioni italiane hanno deciso di offrire il NIPT gratuitamente alle proprie residenti, come "extra-LEA". Ad oggi, solo 9 regioni lo offrono gratuitamente. È importante sottolineare che solo l’Emilia Romagna e la Valle D’aosta attualmente offrono il test a tutte le gestanti che desiderano eseguirlo, senza particolari vincoli. Tutte le altre regioni che lo erogano gratuitamente hanno posto dei limiti o dei vincoli legati al rischio da valutarsi con un precedente bi-test (o test combinato), ovvero lo offrono solo a donne con un rischio intermedio o elevato rilevato dagli screening di primo livello.
Di seguito, un’analisi dettagliata delle politiche regionali e delle ASL in merito all’accesso e ai costi del NIPT:
Emilia-Romagna: NIPT Gratuito per Tutte le Residenti
Secondo quanto stabilito dalla DGR N°1894 del 4/11/2019, il NIPT Test è offerto dal Servizio Sanitario Regionale, gratuitamente a tutte le donne gravide residenti in Emilia-Romagna. Il progetto, partito con una fase pilota nell’area metropolitana di Bologna a gennaio 2020, è stato esteso sempre gratuitamente anche nelle altre aree territoriali. A partire da gennaio 2024, per tutte le informazioni generali sul NIPT è possibile contattare un numero telefonico dedicato. I risultati del NIPT vengono consegnati alle donne dal ginecologo che esegue l’ecografia della translucenza nucale prevista dal test combinato (dopo circa 1-2 settimane dal prelievo) nel corso della stessa visita. Le donne che seguono un percorso diverso possono effettuare comunque il NIPT più il test combinato presso l’Ospedale Maggiore o il Policlinico S. Orsola-Malpighi.
Valle d’Aosta: Accesso Universale al NIPT Gratuito
In Valle d’Aosta, il test del DNA fetale, o NIPT test, è offerto gratuitamente a tutte le donne in gravidanza residenti. Il test sarà proposto nell’ambito dei controlli prenatali e sarà effettuato, alle donne che lo desiderano, contestualmente al test combinato, intorno alla dodicesima settimana di gestazione, senza oneri a carico dell’assistita e indipendentemente dall’età materna o dai fattori di rischio.
Basilicata: NIPT Gratuito per Rischio Intermedio
La Basilicata mette gratuitamente a disposizione il test di screening prenatale non invasivo (NIPT) per tutte le donne in gravidanza che presentano un rischio intermedio di anomalie cromosomiche, desunto dal precedente esame bi-test.
ASL Napoli 3 Sud (Campania): Un Programma Specifico per la "Terra dei Fuochi"
Secondo quanto comunicato ufficialmente dall’ASL Napoli 3 Sud, a partire dal 1° luglio 2022 il test NIPT è offerto gratuitamente esclusivamente alle donne in gravidanza residenti nei comuni afferenti all’ASL Na3 Sud, in particolare in quelli identificati come appartenenti alla “Terra dei Fuochi”. Il programma, realizzato in collaborazione con il CEINGE, è finalizzato al monitoraggio e alla prevenzione delle neoplasie infantili e delle alterazioni geniche del genotipo e del fenotipo nei 37 comuni della Terra dei Fuochi ricadenti nel territorio aziendale. Questa iniziativa rappresenta un approccio mirato alla salute riproduttiva in aree con specifici contesti ambientali.
Lombardia: NIPT Gratuito con Condizione di Rischio Intermedio
In Regione Lombardia, il percorso di screening prenatale prevede l’offerta gratuita del test del DNA fetale per tutte le gestanti residenti con un risultato di rischio intermedio dopo l’esecuzione del test combinato. Una legge regionale del 2023 ha approvato la gratuità del test per le donne con rischio intermedio.
Puglia: Contributo Economico Temporaneo
La regione Puglia ha scelto di offrire un contributo economico destinato alle gestanti che vogliono optare per il NIPT test come prima scelta, vincolandolo però a uno stanziamento economico temporaneo. Negli indirizzi operativi per il contributo al Test prenatale non invasivo si stabilisce che le attività propedeutiche all’esecuzione del test, e quindi gli esami biochimici e l’ecografia ostetrica (test combinato), dovranno essere effettuate presso le tre strutture di Diagnosi Prenatale, precisamente dalle U.O. di Ostetricia e Ginecologia di Lecce, Di Venere e Policlinico di Foggia, coordinate dalla Uoc di Medicina Fetale della Asl Ba, in qualità di riferimento regionale. Mentre l’esecuzione del Test Dna/Nipt, effettuato sulla base dei risultati del test combinato, dovrà essere centralizzata presso la U.O.
Sardegna: NIPT Gratuito come Screening Primario
Con la DELIBERAZIONE N. 14/38 DEL 22.05.2024, in Sardegna il NIPT test è offerto gratuitamente, come screening primario per le anomalie cromosomiche più frequenti, come test di prima scelta a partire dalla decima settimana di gestazione, in sostituzione dell'attuale test. L’effettuazione del NIPT viene eseguita nel laboratorio di Genetica e Genomica del P.O. Microcitemico A. Cao afferente alla Asl n. 8 di Cagliari, che già a partire dal 2019 lo esegue a pagamento. L’iniziativa, in via sperimentale e per la durata di due anni, di questo screening a favore di tutte le donne in stato di gravidanza, residenti in Sardegna, con l'esenzione totale o la compartecipazione alla spesa sanitaria è stata resa possibile grazie allo stanziamento della Regione Sardegna di 1.393.200 euro per l'anno 2024 e di altri 1.334 mila euro (con rifinanziamento della L.R.).
Toscana: Quota di Partecipazione e Esenzioni per il NIPT
In Toscana, il test NIPT viene offerto con pagamento di una quota di partecipazione alla spesa di 200 euro (e non della tariffa intera di 400 euro) alle gestanti, destinatarie del libretto/protocollo della Regione Toscana, che hanno effettuato il test combinato ed hanno un referto di rischio compreso tra 1/301 e 1/1000. Beneficiano della quota di partecipazione alla spesa anche le gestanti che per rischio compreso tra 1/2 e 1/300 possono accedere gratuitamente alla diagnosi prenatale invasiva, ma che, per libera scelta, decidono di effettuare il test NIPT. Solo per le gestanti nella fascia di rischio 1/2-1/1000 è prevista l'esenzione totale se rientrano in alcune categorie di occupazione/reddito (es. disoccupazione, mobilità, indigenza - esenzioni E02, E90, E91, E92, E93).
Provincia Autonoma di Bolzano: NIPT come "LEA Aggiuntivo"
In Provincia di Bolzano, il NIPT Test costituisce un “LEA aggiuntivo” e viene offerto alle gestanti che nel primo trimestre di gravidanza e a seguito della valutazione del Test combinato risultano appartenere alla classe di rischio intermedia come definita dal Percorso diagnostico terapeutico della Provincia Autonoma di Bolzano nella versione vigente. Il codice di esenzione regionale D97 con la diagnosi ‘screening prenatale per la diagnosi delle trisomie 13, 18 e 21’, che deve essere riportato negli appositi spazi del ricettario del SSN, potrà essere prescritto solo a seguito dell'esecuzione del test combinato in occasione della consulenza con l'esperto di medicina fetale (specialisti in genetica medica e/o ginecologia e ostetricia). In via di prima applicazione della norma, l'accesso al test cfDNA/NIPT verrà garantito alle donne che nel primo trimestre di gravidanza, al momento del test per la valutazione del rischio nel primo trimestre per le aneuploidie, risultano appartenere alla classe di rischio intermedia, come definita dal Protocollo approvato con la deliberazione.
Si precisa che la presente mappatura è stata realizzata a giugno 2024 sulla base di informazioni raccolte online e offline. Le informazioni fornite potrebbero non essere complete o aggiornate, dato il carattere dinamico delle politiche sanitarie regionali.
Test Diagnostici Invasivi: Amniocentesi e Villocentesi
Quando i test di screening (Bi-test o NIPT) indicano un rischio aumentato di anomalie cromosomiche, possono rendersi necessari esami diagnostici invasivi per ottenere una diagnosi certa. I test diagnostici sono considerati invasivi perché richiedono il prelievo di materiale biologico dall’utero. Viene utilizzata per la diagnosi di malattie genetiche (anomalie cromosomiche, biomolecolari e metaboliche) e di alcune malattie infettive (toxoplasmosi, rosolia, CMV). La diagnosi prenatale invasiva può fornire informazioni principalmente sulle anomalie cromosomiche. La ricerca di alcune altre anomalie genetiche non viene eseguita di routine ma solo in presenza di un rischio familiare o di una indicazione precisa. Nessuna indicazione, invece, verrà fornita riguardo a tutte le altre anomalie congenite.
L'amniocentesi e la villocentesi sono gli esempi più comuni. Queste procedure sono gratuite per le donne di 35 anni o più o in presenza di fattori di rischio genetico certificati da un medico del servizio sanitario pubblico. Nel privato, l'amniocentesi con analisi del cariotipo fetale, che consente di diagnosticare eventuali alterazioni cromosomiche, ha un costo che parte da circa 600 euro. La spesa cresce notevolmente se viene chiesta la ricerca di specifiche mutazioni patologiche, come la talassemia o la fibrosi cistica.
L’incidenza di trisomie fetali è direttamente proporzionale all’età materna. Il rischio di avere un bambino con la sindrome di Down aumenta in maniera lineare fino a circa 30 anni e successivamente in maniera esponenziale. La pratica medica attualmente accettata è quella di proporre di routine la diagnosi prenatale invasiva alle donne con più di 35 anni. È utile comunque ricordare che se tutte le donne con età uguale o maggiore di 35 anni facessero l’amniocentesi si individuerebbe solo un 30% di bambini con la sindrome di Down. Infatti, il 70% dei bambini con trisomia 21 sono partoriti da donne con meno di 35 anni.
L’amniocentesi comporta un rischio di perdita fetale dell’1%. Il rischio aumenta sensibilmente in presenza di precedente abortività (fino al 7%), presenza di emorragie genitali durante la gravidanza (fino al 6%), di sangue nel liquido amniotico (fino al 15%). Dopo l’amniocentesi vi è un rischio di rottura delle membrane di circa l’1%. Nello 0.2-0.5% dei casi si può avere come risultato un mosaicismo cellulare ed in questo caso è necessario ripetere il prelievo.
Le Ecografie in Gravidanza: Monitoraggio dello Sviluppo Fetale
Le ecografie sono strumenti diagnostici non invasivi fondamentali per monitorare la salute e lo sviluppo del feto durante tutta la gravidanza. Il protocollo ministeriale prevede tre ecografie gratuite se effettuate in una struttura pubblica, considerate necessarie e sufficienti per tutelare la salute della futura mamma e del nascituro in una gravidanza fisiologica.
- Ecografia del I trimestre: È la prima ecografia prevista durante la gravidanza, di norma eseguita entro la 14ª settimana. Questo tipo di esame consente di visualizzare l’impianto in sede uterina della camera gestazionale, la visualizzazione dell’embrione, del numero, dell’attività cardiaca e la datazione della gravidanza. Consente anche di valutare la probabilità di eventuali anomalie cromosomiche del feto (in particolare tramite la misurazione della translucenza nucale).
- Ecografia del II trimestre (Morfologica): Lo scopo principale di questa ecografia è la valutazione dell’anatomia fetale. Per tale scopo se ne consiglia l’esecuzione tra 19 e 21 settimane. La possibilità di rilevare un’anomalia maggiore dipende dalla sua entità, dalla posizione del feto in utero, dalla quantità di liquido amniotico e dallo spessore della parete addominale materna; perciò è possibile che talune anomalie fetali possano non essere rilevate all’esame ecografico. L’esperienza finora acquisita suggerisce che un esame ecografico routinario, non mirato, consente di identificare dal 30 al 70% delle malformazioni maggiori. Non è compito dell’ecografia la rilevazione delle cosiddette anomalie minori. Nei feti con anomalie cromosomiche l’ecografia può evidenziare una serie di segni ecografici, comunemente chiamati soft markers, che non sono espressione di malformazione ma hanno un carattere spesso transitorio. L’osservazione che i feti con anomalie cromosomiche presentino con maggiore frequenza alcuni soft markers isolati o associati tra loro ha creato il concetto di ecografia genetica. In donne in età avanzata o con tri-test positivo l’ecografia genetica ha mostrato una sensibilità del 60-80% con una percentuale di falsi positivi del 5-19%.
- Ecografia del III trimestre: Lo scopo di questa ecografia è valutare la crescita fetale (individuare cioè tutte quelle condizioni di ritardo che mettono a rischio il feto), visualizzare la placenta e infine valutare la quantità di liquido amniotico. Può essere eseguita dalla 26ª settimana fino al termine di gravidanza. Questo esame permette anche di rilevare le anomalie che si manifestano tardivamente.
Chi si rivolge a un ginecologo privato fa solitamente un controllo ecografico nello studio del medico, compreso nel costo della visita.
L'Assistenza Specialistica in Gravidanza e Parto: Pubblico vs. Privato
In gravidanza, l'80% delle donne italiane sceglie di pagare di tasca propria l'assistenza di un ginecologo privato piuttosto che rivolgersi a consultori e ambulatori ospedalieri gratuiti. Al contrario, le donne straniere residenti nel nostro Paese fanno ricorso in gran parte all'assistenza sanitaria pubblica, probabilmente per ragioni economiche (dati relativi al 2008-2009, Istituto Superiore di Sanità). Non si può però certo dire che in Italia ci sia un'assistenza privata di serie A e un'assistenza pubblica di serie B. Del privato le donne italiane apprezzano soprattutto la continuità assistenziale: essere seguite per tutta la gravidanza dallo stesso specialista con cui stabilire un rapporto di fiducia personale. Nel pubblico non sempre è possibile soddisfare questa esigenza, per ragioni organizzative. La situazione cambia da struttura a struttura. Chi si rivolge al consultorio di zona spesso fa riferimento sempre allo stesso ginecologo. Negli ambulatori ospedalieri, invece, è più probabile che la futura mamma venga visitata ogni volta da un medico diverso.
Il protocollo del Ministero della Salute per l'assistenza alla gravidanza e al parto prevede l'offerta gratuita di un certo numero di esami diagnostici, quelli giudicati necessari e sufficienti per tutelare la salute della futura mamma e del nascituro se l'attesa è fisiologica. In presenza di complicazioni o condizioni di rischio certificate da un medico del servizio sanitario pubblico, l'offerta gratuita si estende anche ad altre prestazioni. È raro però che i ginecologi privati prescrivano alle loro pazienti solo gli esami previsti dal protocollo ministeriale, spesso aggiungendo accertamenti extra. Inoltre, gli ospedali e gli ambulatori delle ASL hanno talvolta liste d'attesa lunghe, costringendo le future mamme a ricorrere al privato per rispettare le scadenze degli esami previsti.
Quando si tratta di dare alla luce il proprio bimbo, le preferenze delle italiane si ribaltano: l'assistenza pubblica piace molto più di quella privata, tanto che l'88% dei parti avviene negli ospedali pubblici. L'assistenza alla nascita è gratuita anche per quelle che scelgono una struttura privata, ma convenzionata. In questo caso sono a carico della partoriente eventuali spese extra, come la camera singola e i servizi di tipo alberghiero offerti dalla clinica.

Partoanalgesia ed Altri Servizi
L'offerta gratuita dell'analgesia epidurale, che in teoria dovrebbe essere garantita a tutte le mamme che ne facciano richiesta, di fatto in Italia è "a macchia di leopardo". Alcune strutture hanno un'équipe di anestesiologi disponibile 24 ore su 24 per soddisfare le richieste delle partorienti, altre offrono il servizio solo in alcune fasce orarie, altre ancora ne sono del tutto sprovviste. E talvolta alla donna che desidera l'epidurale viene chiesto un contributo economico. La parto-analgesia può essere richiesta in qualsiasi momento; alla gestante viene somministrato un farmaco analgesico attraverso un piccolo catetere inserito nella regione lombare della colonna vertebrale. Il farmaco, arrivando nello spazio peridurale, consente il controllo della sensazione dolorosa associata alle contrazioni uterine.
Partorire in casa o in casa di maternità, laddove non è previsto il rimborso, costa in media 2.000-3.000 euro.
Screening della sindrome di Down - Bi test e NIPT
Differenze Regionali nell'Assistenza Sanitaria
La qualità, l'organizzazione e i costi dell'assistenza sanitaria in gravidanza e nel parto variano notevolmente dal Nord al Sud Italia. In media l'assistenza pubblica alle future mamme è più efficiente e organizzata al Nord, con alcune punte di eccellenza come Trento, Bolzano e l'Emilia Romagna, amministrazioni che storicamente hanno investito molte risorse in questo settore. Al Sud la disorganizzazione è maggiore e di conseguenza aumenta la percentuale di donne che si rivolgono al privato e allo stesso tempo è più elevato il livello di medicalizzazione, il ricorso al cesareo e, purtroppo, anche la mortalità neonatale perinatale e quella materna. Il Sistema Nazionale per le Linee Guida dell’Istituto Superiore di Sanità (SNLG-ISS) ha pubblicato la seconda parte della linea guida “Taglio cesareo: una scelta appropriata e consapevole” proprio per promuovere pratiche più adeguate.
Altri Aspetti dell'Assistenza Prenatale e Post-Parto
Il percorso nascita comprende anche una serie di servizi e attenzioni per il benessere della donna e del bambino.
Corsi di Accompagnamento alla Nascita (CAN)
I Corsi di Accompagnamento alla Nascita (CAN) aiutano le donne e le coppie in attesa a vivere con serenità la gravidanza e le preparano al travaglio e all’evento della nascita. I Corsi prevedono anche lezioni specifiche e, in alcuni casi, attività fisiche come lo Zumba. L’iscrizione al corso si formula alla fine del secondo trimestre di gravidanza e i corsi si tengono con cadenza settimanale.
La Raccolta del Sangue Cordonale
Il sangue che rimane nel cordone ombelicale e nella placenta, dopo il parto, è ricco di cellule “staminali emopoietiche”. Si tratta di cellule in grado di generare globuli bianchi, rossi e piastrine e utili alla cura di malattie del sangue come leucemie e linfomi. La raccolta del sangue del cordone ombelicale avviene in sala parto, dopo che il cordone è stato reciso. È semplice, indolore e senza rischi per il neonato e per la madre. In Italia non è consentita la conservazione del sangue cordonale per l’utilizzo futuro da parte del donatore.
L'Assistenza al Parto e il Post-Parto in Ospedale
Come Punto Nascita di Primo livello, il Presidio Ospedaliero Santo Spirito in Sassia, ad esempio, garantisce l’assistenza al parto dalla 34° settimana. Per ogni turno è prevista la presenza di almeno due ostetriche ed è possibile chiedere di avere un’ostetrica dedicata durante il travaglio. In sala parto, le mamme possono iniziare a sperimentare il contatto pelle a pelle con il proprio bambino e l’allattamento precoce al seno. Durante il travaglio e il parto è possibile chiedere la presenza di una persona di fiducia. Le donne che hanno precedentemente avuto un parto con taglio cesareo hanno la possibilità di scegliere il parto naturale.
La giornata del neonato è scandita da periodi di sonno alternati a richieste di cibo e, nei primi giorni, non si osservano differenze nella durata dei periodi di sonno e di veglia diurni rispetto a quelli notturni. L’allattamento al seno è un gesto naturale, è il proseguimento della nutrizione già assicurata dalla donna attraverso la placenta. Durante la gravidanza, poi, la ghiandola mammaria cambia per adattarsi alla produzione del latte. Con le prime poppate il neonato riceverà il colostro, una sostanza molto nutriente e ricca di anticorpi che si trasformerà in latte con le stimolazioni delle poppate successive. È il bambino che, succhiando, stimola la produzione e l’uscita del latte dal seno. Generalmente il bambino lascia il seno quando si sente sazio, anche se alcuni continuano delicatamente a succhiare sino ad addormentarsi. Nel reparto di Ginecologia e Ostetricia del Presidio Ospedaliero Santo Spirito, il personale incoraggia le mamme ad allattare al seno e le aiuta a trovare la giusta posizione e la presa corretta della bocca del neonato sulla areola mammaria. In caso di necessità, si insegna a svuotare manualmente il seno. Il secondo genitore o la persona di fiducia scelta dalla mamma possono entrare in reparto dalle 15.00 alle 21.00 muniti dei dispositivi di protezione indicati per i presidi ospedalieri della ASL Roma 1.
Riabilitazione del Pavimento Pelvico
Il pavimento pelvico è costituito da un complesso di muscoli, fasce e legamenti che chiudono in basso la cavità addominale. La sua funzione è quella di sostenere tutti gli organi pelvici: vescica, uretra, utero, retto e vagina. La gravidanza e il parto sono i più importanti fattori di rischio per le alterazioni del pavimento pelvico. La riabilitazione del pavimento pelvico ha come obiettivo il recupero del tono e della capacità contrattile di questo gruppo di fasci muscolari. A tutte le donne che scelgono il Punto nascita del Presidio ospedaliero Santo Spirito in Sassia, il reparto di Ostetricia e Ginecologia offre un percorso dedicato per la riabilitazione del pavimento pelvico, da eseguire a distanza di sei settimane dal parto.