Complessità e Speranza nel Percorso della Procreazione Medicalmente Assistita
La ricerca di un figlio attraverso le tecniche di Procreazione Medicalmente Assistita (PMA) rappresenta un viaggio profondamente personale, spesso costellato di sfide inaspettate e cariche emotive. Affrontare più cicli di FIVET senza successo può essere emotivamente e fisicamente estenuante, mettendo a dura prova la resilienza delle coppie. Tuttavia, nonostante le difficoltà intrinseche a questo percorso, con il giusto approccio e un adeguato supporto, molti pazienti riescono a ottenere il risultato desiderato. La nascita di una nuova vita è, per forza di cose, un piccolo miracolo, specialmente quando i genitori hanno affrontato con successo il percorso della Procreazione Medicalmente Assistita a causa della loro infertilità. È un percorso che, pur non potendo mai promettere l'arrivo di un figlio, ha notevolmente aumentato le chance di successo rispetto al passato.
Il percorso della PMA è caratterizzato da numerosi interrogativi. Uno dei dubbi più frequenti nella riproduzione assistita è il numero di trattamenti da eseguire, poiché non sempre il successo si ottiene al primo tentativo. È una situazione abbastanza comune, ed è fondamentale non perdere le speranze. Con interventi medici mirati, supporto emotivo e cure personalizzate, il successo è possibile anche dopo più tentativi, aprendo la strada non solo alla prima ma anche, in molti casi, a una seconda gravidanza.
Il Numero di Tentativi nella PMA: Quando Continuare o Cambiare Strategia
Nei trattamenti di riproduzione assistita, i "tentativi" si riferiscono alle volte in cui una coppia si sottopone a una qualsiasi delle tecniche finalizzate al raggiungimento di una gravidanza. Sebbene non ci siano limiti legali universali al numero di tentativi che possono essere fatti, esistono una serie di raccomandazioni cliniche che guidano la decisione su quando continuare il trattamento o modificare la strategia riproduttiva.
Queste raccomandazioni si basano sulla percentuale di successo cumulativo previsto nei trattamenti effettuati e sulle particolarità cliniche di ogni caso specifico. La decisione sarà quindi presa tenendo conto della probabilità di gravidanza che si prevede esista con un determinato trattamento, ed è sempre consigliabile fare una valutazione personalizzata. Per stabilire quando fermarsi o cambiare strategia, bisogna tener conto di diversi fattori cruciali: le probabilità di ottenere una gravidanza, il livello di stress emotivo e fisico che il percorso comporta, e, naturalmente, il prezzo dei trattamenti.
L'obiettivo di limitare il numero di tentativi, quando clinicamente appropriato, è quello di evitare trattamenti non necessari nei casi in cui non vi è alcuna possibilità di successo riproduttivo. Ogni tentativo, infatti, comporta un'usura emotiva significativa per i pazienti e comporta una serie di rischi, oltre a un notevole esborso economico nella maggior parte dei casi. Nel decidere se effettuare ulteriori tentativi, è essenziale valutare attentamente i risultati ottenuti nei cicli precedenti, poiché un'analisi retrospettiva può fornire indicazioni preziose per il futuro.
Inseminazione Artificiale (IA): Percorso e Limiti Consigliati
L'inseminazione artificiale (IA) è una delle tecniche di riproduzione assistita meno invasive e spesso rappresenta la prima opzione terapeutica. Questa procedura consiste nel depositare una piccola quantità di sperma, precedentemente preparato e concentrato in laboratorio, direttamente nell'utero della donna. L'allenamento degli spermatozoi è un processo che permette di selezionare i migliori spermatozoi mobili, che saranno poi introdotti nel corpo della donna al momento dell'ovulazione, massimizzando così le probabilità di fecondazione.
L'inseminazione artificiale può essere eseguita sia con lo sperma del partner sia con quello di un donatore. Quest'ultima opzione viene utilizzata in circostanze specifiche, come nel caso di coppie lesbiche, donne single che desiderano intraprendere un percorso di maternità, o quando lo sperma del partner non è adatto al trattamento per ragioni qualitative o quantitative.
Questa tecnica è di solito la prima opzione nei casi di sterilità di origine sconosciuta, dove non si riesce a identificare una causa precisa dell'infertilità, nei pazienti con problemi di ovulazione, e naturalmente nelle donne che non hanno un partner maschile. L'indicazione specifica dell'inseminazione artificiale influenzerà anche la decisione sul numero di cicli eseguiti con questa tecnica, poiché il motivo del trattamento è un fattore determinante.
In generale, la prassi clinica suggerisce che se dopo quattro inseminazioni artificiali una gravidanza non è stata raggiunta, le possibilità di ottenerla con questa tecnica difficilmente miglioreranno nelle inseminazioni successive. Si consiglia, pertanto, di passare ad un trattamento più invasivo e con maggiori percentuali di successo, come la fecondazione in vitro (FIVET). Tuttavia, nel caso di inseminazioni artificiali con sperma di donatore, si ritiene che i tassi di gravidanza possano migliorare fino al sesto ciclo. Sarà dopo quel trattamento che si raccomanderà un cambiamento di strategia se la gravidanza non si è ancora instaurata. È importante ricordare che, come già menzionato, questi limiti dipendono da ogni singolo caso, poiché raggiungere le 4-6 inseminazioni non è sempre comune.
Fecondazione in Vitro (FIVET): Tecniche e Probabilità di Successo Ripetuto
La fecondazione in vitro (FIV) rappresenta una delle tecniche di riproduzione assistita più avanzate e ampiamente utilizzate, distinguendosi dall'inseminazione artificiale per il luogo in cui avviene la fecondazione. Come suggerisce il nome, la fecondazione avviene in laboratorio, "in vitro", e non all'interno del corpo della donna, come accade in natura o con l'IA. Esistono due tipi principali di FIVET: la FIVET convenzionale e l'iniezione intracitoplasmatica dello sperma (ICSI), quest'ultima utilizzata principalmente in caso di problemi di infertilità maschile severa.
In entrambi i casi, l'obiettivo primario è quello di stimolare la donna a livello ormonale per ottenere un numero maggiore di ovuli maturi, aumentando così le probabilità di successo. Questi ovuli vengono estratti dalle ovaie mediante una puntura follicolare, una procedura minimamente invasiva, e vengono poi fecondati in laboratorio. Gli embrioni così ottenuti vengono lasciati in coltura per valutarne lo sviluppo e selezionare i migliori, che verranno poi trasferiti nell'utero della madre.
Il numero massimo di cicli di FIVET raccomandati non è definito con altrettanta chiarezza quanto per l'IA, ma le linee guida variano. Alcuni studi lo limitano a tre stimolazioni, mentre altri consigliano fino a quattro tentativi. Secondo le parole del dottor Miguel Dolz, uno specialista di rilievo nel campo, "alla fine dobbiamo porre un limite, perché anche se sono già trattamenti controllati e abbiamo esperienza, ovviamente penso che con 3-4 cicli al massimo sarebbe il numero normale per arrivare dove dovremmo andare."
È fondamentale notare che, in questi trattamenti, i tentativi vengono conteggiati in base al numero di stimolazioni ovariche eseguite. Pertanto, se si ottengono molti ovuli durante un singolo ciclo di stimolazione ormonale, è possibile effettuare diversi trasferimenti di embrioni vitrificati (crioconservati) in momenti successivi. Questo approccio aumenta notevolmente le possibilità di gravidanza senza dover sottoporre la donna a nuove stimolazioni ormonali e prelievi ovocitari, con conseguente riduzione dello stress fisico ed emotivo.
Se dopo questo numero di tentativi la gravidanza non viene raggiunta, lo specialista raccomanderà molto probabilmente di ricorrere alla donazione di gameti, che possono essere ovuli o sperma, con l'ovodonazione come opzione più comune in molti casi. Non ci sono condizioni ottimali assolute, poiché ogni paziente è diverso, ma è necessario avere un buon requisito di salute fisica e psicologica per portare a termine una gravidanza. Più giovane è la donna, migliori saranno i risultati, poiché l'età è il fattore principale che limita il successo della riproduzione assistita. Per quanto riguarda il numero massimo di tentativi consigliato, si tiene conto se si tratta di FIV convenzionale o ICSI? A meno che non ci sia stato un fallimento della fecondazione in vitro, è normale tener conto di tutti i cicli effettuati con entrambe le tecniche quando si decide di passare ad un altro trattamento, come la donazione di ovuli. E anche se non tutti i pazienti sono uguali, il numero massimo di cicli raccomandati sarebbe di 3 o 4 in molte cliniche.
Il Ruolo Cruciale del Benessere Emotivo e Psicologico nel Percorso PMA
Il cammino della Procreazione Medicalmente Assistita non è solo un percorso medico e scientifico, ma anche e soprattutto un'intensa odissea emotiva. Il benessere emotivo incide notevolmente sul successo della FIVET, e la gestione dello stress diventa un fattore determinante per l'esito del trattamento. Affrontare cicli di FIVET, specialmente dopo precedenti fallimenti, può essere una fonte di estrema ansia e di profonda delusione.
Molti pazienti testimoniano un'oscillazione di stati d'animo che va dall'euforia e la speranza iniziale all'apatia, alla stanchezza e alla paura con il progredire dei tentativi. Il "primo tentativo" è spesso affrontato con la forza della novità e un carico di entusiasmo, mentre il "secondo tentativo" può portare con sé la debolezza delle aspettative, rendendo la delusione ancora più difficile da gestire. Una paziente ha espresso la sua esperienza in termini eloquenti: "La prima volta ero serena, perché in cuor mio sapevo che riuscire al primo colpo è moooolto difficile, e ovviamente, essendo parecchio sfigata sapevo che non sarei stata una delle fortunate..stavolta è diverso, ci credo con tutta me stessa lo voglio così tanto da starci male…". Un'altra racconta di essere "terrorizzata al solo pensiero di vedere nuovamente quello zero spaccato sul foglio delle analisi", esprimendo il "terrore di non essere mai madre" e la difficoltà di "mantenere l'equilibrio" in queste situazioni.
Come affrontare la PMA e come gestirla psicologicamente
Lo stress e l'ansia che questi trattamenti causano alla coppia sono tra le circostanze che più frequentemente portano all'abbandono del percorso. Il pedaggio emotivo è molto alto, e alcune coppie non riescono a gestire la pressione. Per questo motivo, è importante considerare prima di iniziare il trattamento quanti tentativi si è disposti ad affrontare e fino a che punto si intende arrivare, anche per prepararsi psicologicamente.
Le esperienze personali rivelano un quadro complesso: c'è chi, al secondo tentativo, si sente "meglio perché so già cosa mi aspetta", ma al contempo "molto peggio… perché so già cosa mi aspetta", in un paradosso di consapevolezza che porta sia a una maggiore lucidità sia a un'anticipazione delle possibili difficoltà. C'è chi, dopo una mazzata data da "seconde beta negative", si ritrova "affossata", mentre un'altra si sente "più informata, più agguerrita e si… anche più stronza", volendo essere più proattiva nel dialogo con i medici. Molte imparano a calibrare le aspettative, adottando un approccio più cauto: "stavolta non ho aspettative e voglio essere pronta anche al disastro, poi se arriva qualcosa di buono, tanto meglio." Questo approccio del "un passo alla volta" diventa fondamentale per preservare la salute mentale.
In alcuni casi, il riconoscimento dello stress come fattore determinante ha portato a cambiamenti di strategia. Una coppia sulla metà dei trent'anni, che non aveva mai ottenuto una gravidanza dopo vari cicli di inseminazione artificiale e FIV, ha identificato lo stress come un problema chiave. Per il secondo tentativo, la paziente si è concentrata su tecniche di rilassamento e ha effettuato una seduta di agopuntura il giorno del trasferimento embrionale, dimostrando come il supporto al benessere emotivo possa essere parte integrante del piano terapeutico. Anche se non tutto si controlla e si prevede, e "la natura (per fortuna) ha ancora un ruolo importante che l'uomo non ha ancora domato", l'adozione di strategie per affrontare l'ansia e la stanchezza può fare la differenza nel mantenere la motivazione e la speranza.
Considerazioni Economiche e il Supporto del Servizio Sanitario Nazionale
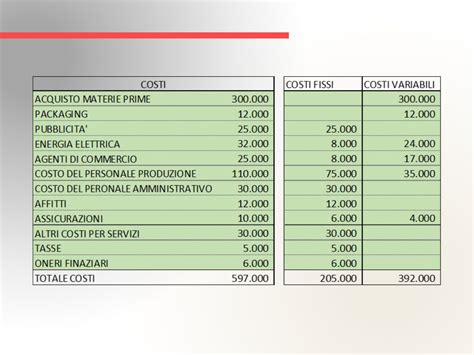
Oltre alle difficoltà emotive e psicologiche, il fattore economico gioca un ruolo preponderante nelle decisioni e nella possibilità di proseguire con i trattamenti di Procreazione Medicalmente Assistita. I costi associati alle diverse tecniche possono essere considerevoli, e questo aspetto rappresenta spesso un limite significativo per molte coppie.
Il costo di un'inseminazione artificiale, ad esempio, varia generalmente da 500 a 1700 euro. Una tecnica più complessa come la fecondazione in vitro (FIVET), invece, comporta un investimento di almeno 3000 euro. Se il percorso richiede il ricorso ai gameti donati, come l'ovodonazione, il prezzo aumenta notevolmente e può arrivare anche a 9000 euro. Inoltre, se sono necessarie tecniche complementari avanzate, quali la diagnosi genetica preimpianto (DGP), il prezzo complessivo sarà ancora più alto, aggiungendo un ulteriore onere finanziario alle famiglie.
La questione dei costi porta a chiedersi: "Tutti i tentativi di trattamenti di riproduzione assistita hanno lo stesso prezzo?". In generale, se si tratta dello stesso trattamento, i costi per i diversi tentativi sono simili. Tuttavia, nel caso della FIVET, va ricordato che i costi principali sono rappresentati dai cicli di stimolazione ormonale e dal pick-up ovocitario, non dai singoli trasferimenti embrionali. Pertanto, un trasferimento di embrioni congelati (criotransfer) è meno costoso di un nuovo ciclo di stimolazione, anche se non costituisce un "tentativo" completo nel senso di una nuova stimolazione ormonale.
Fortunatamente, in Italia i pazienti hanno la possibilità di accedere ai trattamenti di PMA attraverso il Servizio Sanitario Nazionale (SSN). L’articolo 24 del Decreto legislativo stabilisce che "il Servizio Sanitario Nazionale garantisce alle coppie consulenza e assistenza per i problemi di sterilità e infertilità e per la procreazione assistita". Questo rappresenta un aiuto fondamentale per molte coppie che altrimenti non potrebbero permettersi i costi elevati dei trattamenti privati.
Per accedere al trattamento della fertilità tramite il sistema sanitario pubblico, devono essere soddisfatti determinati requisiti, che possono variare leggermente a seconda della regione. Uno dei requisiti più comuni è un limite generale di età di 43 anni per le aspiranti madri. A parte questo, nel settore pubblico, non è possibile effettuare più di tre cicli di riproduzione assistita. Queste limitazioni, sia di età che di numero di cicli, sono spesso una delle ragioni per cui alcune coppie, pur desiderando continuare, devono poi rivolgersi a centri privati per proseguire il loro percorso.
Le coppie che non soddisfano questi requisiti, o che hanno superato il numero massimo di tentativi consentiti dal SSN, hanno come alternativa l'accesso a un centro privato. La scelta tra pubblico e privato è spesso dettata da un bilanciamento tra tempi di attesa, costi e possibilità di accedere a un numero maggiore di tentativi o a tecniche specifiche non coperte dal sistema pubblico.
Il Transfer da Congelato (KET): Vantaggi e Aspettative
Il Transfer da Congelato, noto anche come Kryoembryotransfer (KET), è una procedura fondamentale nella Procreazione Medicalmente Assistita che offre alle coppie una seconda possibilità di gravidanza utilizzando embrioni precedentemente crioconservati. In questo processo, gli embrioni ottenuti durante i precedenti cicli di fecondazione in vitro vengono conservati in modo sicuro in uno stato congelato (vitrificati) e successivamente scongelati e trasferiti nell'utero in un ciclo mestruale successivo.
Il KET presenta diversi vantaggi significativi. Innanzitutto, evita alla donna di dover affrontare una nuova stimolazione ovarica e un prelievo ovocitario, riducendo lo stress fisico e l'esposizione ai farmaci ormonali. Dal punto di vista economico, un ciclo di KET è generalmente meno costoso di un ciclo completo di FIVET fresco. Inoltre, permette di ottimizzare i risultati di un unico ciclo di stimolazione, in cui si sono ottenuti più embrioni di buona qualità, massimizzando le possibilità cumulative di gravidanza. Spesso è possibile utilizzare embrioni o ovociti crioconservati, evitando una nuova stimolazione ormonale e un nuovo prelievo ovocitario, ovviamente se si era riusciti a crioconservarli in occasione del ciclo precedente.
Le esperienze delle pazienti riguardo al KET sono variegate, ma spesso riflettono un mix di sollievo e ansia. Dal punto di vista "tecnico", molte trovano il secondo tentativo, soprattutto se si tratta di un criotransfer, più semplice rispetto al primo con stimolazione. Le pazienti si sentono più esperte nella gestione delle iniezioni e più serene prima delle procedure, come il transfer embrionale, sapendo già cosa aspettarsi. Una paziente ha affermato: "il mio secondo tentativo (che è tutt'ora in corso) è stato più semplice dal punto di vista 'tecnico', mi sono sentita un'esperta in fatto d'iniezioni, ero più serena prima di entrare in sala operatoria, e quando è arrivato il momento del transfer sapevo già che non avrei sentito male."
Tuttavia, il lato emotivo rimane spesso la parte più impegnativa. Anche se la procedura è tecnicamente più agevole, l'ansia e la speranza sono ancora intense. C'è la paura che gli embrioni congelati, i cosiddetti "pinguinetti", non superino lo scongelamento o che, nonostante il transfer, le beta rimangano negative o si verifichi una gravidanza biochimica. Questa incertezza può rendere l'attesa del risultato ancora più snervante. Un'altra paziente confessa: "Spero tanto di non illudermi troppo (è anche inutile sforzarsi di convincersi di non cadere in questo errore, perché tanto la testa va da sola…sembra sia staccata dalla ragione). Mi fa spavento la carica e l'ottimismo che ho…perché se dovesse andare male (tipo pinguinetti che non ce la fanno allo scongelamento, oppure beta negative o ancora biochimica) vorrebbe dire passare un natale di m….."
Molti pazienti che affrontano un secondo tentativo, specialmente un criotransfer, si definiscono "più disilluse e meno speranzose" rispetto alla prima volta. L'entusiasmo iniziale è mitigato da una maggiore consapevolezza delle difficoltà, portando a un approccio più "con i piedi per terra". Tuttavia, la speranza, sebbene più cauta, non scompare del tutto. È un equilibrio delicato tra il desiderio profondo di un figlio e la necessità di proteggersi da ulteriori delusioni.
La Scelta del Transfer Embrionale: Singolo o Multiplo?
La decisione sul numero di embrioni da trasferire nell'utero materno è una delle più delicate e importanti nel percorso della fecondazione in vitro, con implicazioni significative per la salute della madre e del futuro bambino. Lo scopo principale dei centri di procreazione assistita non è semplicemente ottenere una gravidanza, ma "darvi una gravidanza a termine con un bambino sano".
Questo obiettivo spinge a valutare attentamente i rischi associati al trasferimento di più embrioni. Una gravidanza gemellare, o ancor più una plurigemellare, è sempre considerata una gravidanza ad alto rischio rispetto a una gravidanza singola. I rischi aumentati includono il parto prematuro (dovuto alla sovradistensione dell'utero che fatica a raggiungere il termine), la necessità di un parto cesareo, l'ipertensione in gravidanza (gestosi) e, in casi rari ma gravi, la rottura d'utero (specialmente se l'utero ha subito precedenti interventi chirurgici). È chiaro, quindi, che "il nostro scopo sia la ricerca della gravidanza singola, perché la gravidanza singola è la gravidanza più fisiologica".
Per queste ragioni, "trasferire un solo embrione è la scelta ideale in una fecondazione in vitro". Questa pratica è conosciuta come "single embryo transfer elettivo". Con il trasferimento di un singolo embrione, la possibilità di una gravidanza gemellare si verifica solo in occasioni estremamente rare, quando si verifica uno sdoppiamento spontaneo dell'embrione, che porta alla formazione di gemelli monozigoti (identici).
Tuttavia, la scelta ottimale del “single embryo transfer elettivo” si "scontra" con il legittimo desiderio della coppia di avere una gravidanza "subito" o "più velocemente possibile". È fondamentale chiarire che "le possibilità di gravidanza dipendono dalla qualità degli embrioni, principalmente", e che questa qualità "dipende in buon parte dall’età della madre". Se, ad esempio, si hanno tre embrioni e solo due di essi hanno un potenziale di impianto, sia che si eseguano tre trasferimenti singoli sia un unico trasferimento di tre embrioni, le probabilità complessive di ottenere due gravidanze rimangono le stesse. Nel caso del trasferimento unico di tre embrioni, si otterrebbe una gravidanza gemellare, mentre con tre trasferimenti singoli si avrebbero due gravidanze singole su tre transfer. Alla "fine del gioco", quindi, le possibilità di gravidanza sono equiparabili, ma con un profilo di rischio diverso. Nei transfer singoli aumenta il tempo di attesa della gravidanza, ma si azzera il rischio di gemellare, mentre nei transfer multipli si ha meno tempo di attesa ma più rischio di gemellarità. Ovviamente, esiste anche la possibilità che nessuno degli embrioni attecchisca, portando a tre transfer senza gravidanza.

La scelta tra singolo e multiplo dipende da una strategia che mira a bilanciare un minor tempo di attesa con un minor rischio di gemellarità. Questa strategia include:
- Procedere inizialmente a transfer elettivi di singoli embrioni. Se si verificano un primo o un secondo fallimento di impianto, si può considerare di procedere nei successivi transfer a trasferimenti di 2 o 3 embrioni contemporaneamente.
- Tenere conto dell’età materna. Con un'età superiore a 40 anni, un trasferimento di 2 embrioni può essere considerato ragionevole. Questo perché le possibilità di attecchimento e di sviluppo regolare degli embrioni (cioè che non vi sia un aborto) sono relativamente basse, riducendo di molto il rischio di gemellarità.
- Sviluppare gli embrioni a blastocisti. Uno sviluppo così avanzato dell’embrione permette una migliore selezione, riducendo i trasferimenti "inutili". È importante considerare che esiste un rischio spontaneo di sdoppiamento delle blastocisti (gemelli identici). Alcuni centri, come il Centro 01 Procreazione, attuano sempre elettivamente il transfer di singola blastocisti.
Bisogna però tener conto di una cosa importante: esiste anche una componente endometriale, che probabilmente interferisce sull’impianto in circa il 30% dei casi. Per questo, un transfer unico di 2 embrioni su un endometrio che, per qualche ragione, potrebbe essere alterato, potrebbe essere considerata una mossa sbagliata. In tali situazioni, potrebbe essere più ragionevole trasferire un embrione su un endometrio "a fresco" e poi trasferire il secondo embrione su un endometrio preparato per scongelamento in un ciclo successivo.
In Italia, riguardo a "quanti embrioni si possono trasferire", la risposta è che "quanti se ne vuole" nel senso che sta al "buon senso scientifico" del medico decidere il numero degli embrioni da trasferire, valutando tutti gli aspetti del ragionamento prima citato. Questo approccio è in vigore dopo le modifiche alla legge, poiché prima, con la Legge 40 sulla PMA, vi era un limite sugli ovociti da utilizzare (al massimo 3) e sul congelamento embrionario (il che implicava che se tutti e tre gli ovociti fossero stati fecondati, tutti e tre gli embrioni avrebbero dovuto essere trasferiti).
Una Seconda Gravidanza dopo la PMA: Percorso e Nuove Speranze
Dopo il successo di un primo trattamento di Procreazione Medicalmente Assistita, molte coppie desiderano raddoppiare la felicità con un secondo figlio, spesso con l'intento di offrire una compagnia al primo. Questa aspirazione è comune, e la buona notizia è che "le probabilità di successo, nel secondo tentativo sono buone!". In generale, questo nuovo percorso terapeutico per una seconda gravidanza può definirsi come più semplice e sicuro, soprattutto se si possono utilizzare embrioni o ovociti crioconservati dal ciclo precedente.
Un importante studio scientifico condotto dalla UNSW Medicine in Australia e pubblicato sulla rivista Human Reproduction ha confermato queste prospettive incoraggianti. La ricerca ha esaminato i dati di circa 35.000 donne che tra il 2009 e il 2013 avevano avuto un bambino dopo un trattamento di PMA e successivamente avevano cercato una nuova gravidanza. Le probabilità di successo in tal caso si sono dimostrate oscillare tra il 51% e l'88% a seconda dei casi specifici, dimostrando che il desiderio di un secondo figlio è tutt'altro che irrealistico.
Nello specifico, le gravidanze ottenute con un nuovo percorso di fecondazione in vitro e l'impiego di embrioni crioconservati rappresentano il 43% al primo ciclo di transfer e raggiungono tra il 61% e l'88% entro il sesto ciclo. In confronto, in caso di una nuova stimolazione ovarica ex novo, le percentuali sono leggermente inferiori, con il 31% al primo tentativo e tra il 51% e il 70% dopo sei cicli. Il fatto che i tassi di successo siano maggiori con gli embrioni crioconservati sembra dipendere da fattori legati alla qualità degli embrioni stessi, già selezionati e congelati, e al minor stress fisico per la donna che non deve sottoporsi a una nuova stimolazione. Inoltre, "se gli ovuli o gli embrioni sono conservati da molto tempo è inoltre più facile che le nuove tecnologie per la fecondazione assistita aiutino un nuovo concepimento maggiormente rispetto al passato."
Quando si desidera avere un secondo bambino dopo una gravidanza ottenuta con la PMA, la domanda sorge spontanea: "si fa lo stesso percorso della prima volta?" In genere, si consiglia di seguire lo stesso percorso se la situazione medica riproduttiva della coppia non è cambiata. Un vantaggio significativo è la possibilità di utilizzare embrioni o ovociti crioconservati, evitando così una nuova stimolazione ormonale e un nuovo prelievo ovocitario. Questo è possibile, ovviamente, se si era riusciti a crioconservarli in occasione del ciclo precedente, rendendo il processo meno invasivo e potenzialmente più rapido.
Come affrontare la PMA e come gestirla psicologicamente
Tuttavia, "alla seconda gravidanza con PMA la donna è in età più avanzata rispetto alla prima". Questo è un fattore cruciale. Come cambiano, quindi, le percentuali di "bimbo in braccio"? In genere, "le percentuali di successo della seconda PMA possono essere inferiori perché l’età della donna è aumentata". Per questo motivo, "si consiglia di non far passare troppo tempo per un secondo figlio", anche perché "spesso le coppie si rivolgono a noi per una prima gravidanza già superati i 35 anni e dopo i 38-40 anni i tassi di gravidanza con la PMA sono decisamente più bassi." È importante sottolineare che questo discorso non vale in caso si utilizzino embrioni o ovociti crioconservati: in questo caso, "le percentuali di successo vanno riferite all’età in cui la donna era stata stimolata e aveva crioconservato embrioni o ovociti, quindi le probabilità rimangono le stesse del ciclo precedente", offrendo una notevole speranza e una stabilità nelle chance di successo.
Anche l'aspetto psicologico ed emotivo del percorso per la seconda volta è oggetto di attenzione. "È più semplice a livello psicologico ed emotivo, oppure lo stress va sempre tenuto in considerazione?" Secondo uno studio scientifico in corso di pubblicazione, su 374 pazienti trattate tra il 2013 e il 2016 e che avevano ottenuto una prima gravidanza, 188 sono tornate per un secondo ciclo entro 5 anni. La metà delle coppie, quindi, non ritornava, e le ragioni erano molteplici: un concepimento spontaneo, il non desiderio di un secondo figlio oppure, nonostante il desiderio, incidevano "l’impegno fisico-emotivo di un ciclo PMA e le basse aspettative di una seconda gravidanza". Questa ambivalenza di sentimenti e aspettative è comune. Al Policlinico di Milano, ad esempio, quasi 6 su 10 (58%) coppie che hanno avuto un primo figlio con la PMA riescono a portare a termine con successo anche la nuova gravidanza.
Riguardo ai tempi, "dopo quanto tempo dalla prima PMA è indicato intraprendere la seconda gravidanza?". Se il parto è avvenuto in modo naturale, "in realtà non esiste un periodo necessario di attesa per una seconda gravidanza". Se, invece, è stato necessario un parto cesareo, "converrebbe attendere più o meno 12 mesi" per permettere all'utero di recuperare completamente. L'età è un altro discorso cruciale: "il basso tasso di successo dopo i 40 anni e soprattutto dopo i 43 anni, se occorre ripetere la stimolazione ormonale, suggeriscono di non ritardare troppo la ricerca del secondo figlio." Ancora una volta, "questo discorso non vale per embrioni e ovociti crioconservati, che consentono di mantenere le stesse possibilità di successo che la coppia aveva al momento della stimolazione."
L'esperienza dei centri dimostra che "in Policlinico abbiamo osservato un 50% di coppie che sono tornate nel percorso PMA per il secondo figlio". Uno studio scientifico simile, presente in letteratura, ha rivelato che a tornare nel percorso erano più spesso pazienti giovani, che avevano recuperato molti ovociti e che non avevano figli prima di quello ottenuto con la PMA. Tra le coppie seguite al Policlinico, invece, a tornare sono soprattutto quelle che avevano crioconservato embrioni: "questo probabilmente per un aspetto etico (volontà di non abbandonare gli embrioni) e per un aspetto pratico (non dover ripetere la stimolazione ormonale e il prelievo ovocitario)". È sempre importante, infine, ricordare che "la gravidanza presenta di per sé dei rischi di salute, sia per la madre sia per il feto, che aumentano all’aumentare dell’età della donna", una considerazione fondamentale in ogni percorso riproduttivo.
Donazione di Gameti: Un'Opzione di Fronte a Tentativi Ripetuti e Nuove Opportunità
Quando i cicli di Procreazione Medicalmente Assistita con i propri gameti non portano al risultato sperato, o quando le condizioni cliniche di uno o entrambi i partner rendono difficile o impossibile l'utilizzo dei propri ovuli o spermatozoi, la donazione di gameti emerge come un'opzione terapeutica cruciale e spesso risolutiva. Questa possibilità è particolarmente significativa dopo che la gravidanza non è stata raggiunta con un numero consigliato di tentativi di FIVET, spingendo lo specialista a raccomandare di ricorrere alla donazione di gameti, con l'ovodonazione (donazione di ovuli) come l'opzione più comune in molti contesti.
Una delle domande più frequenti che emergono è: "La donazione di ovociti è solo per donne più anziane?". In realtà, sebbene l'età avanzata della donna sia una delle indicazioni principali, l'ovodonazione non è limitata a questa sola circostanza. Può essere consigliata anche in casi di bassa riserva ovarica prematura, insufficienza ovarica precoce, o quando i cicli di FIVET con i propri ovuli hanno ripetutamente fallito a causa di scarsa qualità ovocitaria o mancato sviluppo embrionale, indipendentemente dall'età anagrafica della donna.
Esistono diverse testimonianze che illustrano come la donazione di gameti entri in gioco nel percorso delle coppie. Una coppia sulla metà dei trent'anni non aveva mai ottenuto una gravidanza dopo vari cicli di inseminazione artificiale e FIV. Di fronte a cicli mestruali scadenti e a forte stress emotivo, hanno optato per la donazione di ovociti. Nonostante due blastocisti di alta qualità fossero state trasferite al primo tentativo, questo non ha avuto successo, evidenziando come anche con ovociti donati, lo stress e il benessere emotivo della ricevente rimangano fattori determinanti. Tuttavia, per il secondo tentativo, la paziente si è concentrata su tecniche di rilassamento e ha effettuato una seduta di agopuntura il giorno del trasferimento, dimostrando l'importanza di un approccio olistico.
Un'altra donna sulla metà dei trent'anni, con cicli irregolari e bassa riserva ovarica, aveva già completato sei cicli di FIV e aveva avuto un figlio da un precedente trattamento riuscito. Un ciclo fresco di FIV in clinica ha prodotto un solo embrione, che non si è impiantato. Nonostante ulteriori esami, non sono emersi nuovi problemi. Alla fine, la coppia ha deciso di provare con la donazione di ovociti, ma, in un colpo di scena sorprendente e incoraggiante, prima di iniziare il percorso con ovociti donati, ha concepito naturalmente, a dimostrazione che le strade verso la genitorialità possono essere imprevedibili.
Vi sono anche situazioni in cui la donazione di ovociti viene considerata e poi si opta per un'altra strategia. Una coppia sulla metà dei trent'anni aveva già effettuato quattro cicli di FIV senza successo prima di cercare ulteriori trattamenti. Pur avendo inizialmente considerato la donazione di ovociti, è stato consigliato loro di riprovare con preselezione degli spermatozoi e terapia immunitaria. Hanno rifiutato il test genetico preimpianto ma hanno seguito la terapia immunitaria raccomandata, scegliendo un percorso alternativo che non implicava la donazione.
In alcuni Paesi, la regolamentazione della FIVET e, di conseguenza, della donazione di gameti, è molto specifica. Ad esempio, il trattamento può essere consentito solo a donne sotto i 50 anni e richiedere la presenza di un partner maschile consenziente. Altre norme possono vietare la selezione del sesso, imporre l’anonimato obbligatorio dei donatori o porre limiti in base al peso corporeo. Queste normative possono influenzare notevolmente l'accesso e le modalità dei trattamenti con donazione di gameti, rendendo la scelta della clinica e del Paese un fattore importante per le coppie internazionali.
La donazione di gameti, quindi, non è una soluzione di ripiego, ma una via legittima e spesso altamente efficace per raggiungere la gravidanza, soprattutto quando le altre opzioni sono esaurite o hanno probabilità di successo molto basse. Rappresenta una speranza concreta per molte coppie che altrimenti non potrebbero realizzare il sogno di avere un figlio.