La gravidanza è un periodo di attesa e di grande attenzione alla salute del nascituro, caratterizzato da un desiderio profondo di garantire il miglior inizio possibile alla nuova vita. Nel contesto della medicina moderna, sono stati sviluppati numerosi strumenti per monitorare il benessere fetale e identificare precocemente eventuali condizioni di rischio. Tra questi, lo screening prenatale del primo trimestre rappresenta un pilastro fondamentale, offrendo alle future mamme la possibilità di valutare le probabilità di benessere fetale senza ricorrere ad esami invasivi. Questi test sono consigliati nei casi in cui si voglia valutare le probabilità di benessere fetale senza ricorrere ad esami invasivi (come amniocentesi o villocentesi), essendo infatti esami indolore e privi di rischi. In particolare, il Test Combinato, che include il Bi-Test e la misurazione della translucenza nucale, si configura come una metodica non invasiva di primaria importanza per stimare il rischio di alcune anomalie cromosomiche e malformazioni, fornendo informazioni preziose che guidano le scelte successive della coppia e del team medico.
La Translucenza Nucale (TN): Un Marcatore Ecografico Cruciale nel Primo Trimestre
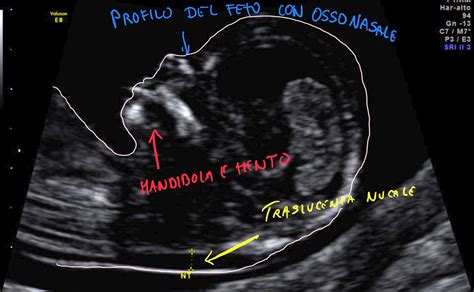
La comprensione di ciò che accade durante lo sviluppo fetale è progredita notevolmente, e la translucenza nucale (TN) ne è un esempio lampante. La translucenza nucale è il termine utilizzato per indicare i tessuti molli retronucali del feto. Questa descrizione medica si riferisce a una specifica caratteristica anatomica: la translucenza nucale è una fessura, visibile durante l’ecografia nel primo trimestre di gravidanza, che si trova nella zona posteriore della nuca del feto, dove si raccoglie un liquido. All’esame, questa raccolta di liquido appare traslucida, cioè permette il passaggio della luce ecografica, e il suo spessore viene esaminato con estrema precisione per stimare il rischio di malformazioni cromosomiche. L’ecografia misurerà l’eventuale accumulo di fluido dietro alla nuca del nascituro, in quanto si è osservato che questo spessore aumenta in presenza di anomalie genetiche o malformazioni congenite.
La rilevanza di questa misurazione non è un’acquisizione recente, ma affonda le sue radici in osservazioni storiche. Già nel 1866 J. Langdon Down aveva descritto come le persone affette da Trisomia 21 fossero caratterizzate da una bassa elasticità della cute che sembrava abbondare rispetto alla superficie corporea. Questa osservazione storica, sebbene non direttamente correlata alla misurazione ecografica moderna, ha gettato le basi per comprendere meglio la correlazione tra alterazioni tissutali e sindromi cromosomiche. La translucenza nucale è una misurazione ecografica effettuata nel primo trimestre che permette di stimare il rischio di alcune anomalie cromosomiche, ma non fornisce diagnosi certe. È fondamentale capire che una translucenza nucale aumentata, però, rappresenta un fattore di rischio e non un metodo diagnostico, dunque non indica obbligatoriamente che il bambino sia portatore di un’anomalia cromosomica. Piuttosto, un valore aumentato segnala la necessità di sottoporsi a esami più approfonditi che permetteranno non solo di escludere la presenza di anomalie cromosomiche, ma anche altre patologie, come ad esempio malformazioni cardiache.
Per garantire l'affidabilità dei risultati, la misurazione della traslucenza nucale deve essere eseguita tra le 11 + 0 e le 13 + 6 settimane di gestazione, secondo le indicazioni della fondazione inglese "Fetal Medicine Foundation" (FMF). Questo intervallo temporale è cruciale, poiché soltanto l'uso di tecniche standardizzate e il rigoroso controllo della qualità delle immagini ecografiche hanno consentito di utilizzare tale parametro come "marcatore" della trisomia 21 e di altre condizioni. La translucenza nucale viene misurata, da un operatore formato, durante l’ecografia del primo trimestre di gravidanza. La posizione del feto è di vitale importanza per ottenere una misurazione accurata: il bambino deve essere posizionato in modo da poter vedere una sezione trasversale di tutto il corpo, deve quindi essere posizionato di profilo. In questo modo si visualizza una sorta di cornice nera nella parte posteriore del feto che tende ad avere uno spessore più ampio proprio sotto la nuca. È essenziale sottolineare che i valori della translucenza nucale devono essere sempre valutati in base all’epoca gestazionale e alla lunghezza del bambino. Di conseguenza, non esistono parametri assoluti di normalità nella lunghezza della translucenza nucale, ma piuttosto esistono valori di riferimento che servono per indirizzare verso iter diagnostici precisi e specifici, personalizzati per ogni gravidanza.
Il Bi-Test: L'Analisi Biochimica delle Proteine Placentari
Complementare all'indagine ecografica, il Bi-Test fornisce un'analisi biochimica che arricchisce il quadro di screening prenatale. Il Bi-Test consiste in un prelievo di sangue materno, attraverso il quale si misura la concentrazione delle proteine free Beta-HCG (gonadotropina corionica umana libera) e PAPP-A (proteina plasmatica A associata alla gravidanza), prodotte dalla placenta. Queste due proteine svolgono ruoli importanti durante la gravidanza e i loro livelli nel sangue materno possono subire alterazioni in presenza di determinate condizioni fetali. Si è osservato che i valori di questi due dosaggi subiscono delle variazioni in presenza di anomalie cromosomiche. Nello specifico, vengono dosate due proteine plasmatiche nel sangue materno: la Papp-A e la Free B-Hcg il cui livello potrebbe risultare alterato nei feti affetti da sindromi cromosomiche. Ad esempio, è noto che in caso di Sindrome di Down, i livelli di free Beta-HCG tendono ad essere più elevati, mentre quelli di PAPP-A sono spesso più bassi rispetto alla norma per l'età gestazionale.
Il Bi test è un esame diagnostico prenatale che fa parte del Test Combinato e viene effettuato tra la 11^ e 13^ settimana di gravidanza. Tuttavia, la fase del prelievo ematico avviene in un intervallo di tempo leggermente precedente per ottimizzare la rilevazione dei marcatori biochimici. A titolo esemplificativo delle procedure standardizzate, è consigliato effettuare il prelievo di sangue presso il Punto prelievi situato al 1° piano dell’ O.E.I. Presidio di Voltri, P.le E. Gianasso, 4, dopo essere passati dall’Accettazione (Piano I) per le pratiche amministrative, fra 9+0 e 10+6 settimane di amenorrea. Questo prelievo di sangue, essendo una procedura non invasiva per la madre, non comporta alcun rischio né per la gestante né per il feto. È importante essere consapevoli che il Bi Test è eseguibile solo in regime di solvenza, il che significa che può comportare un costo diretto per la paziente.
Il Test Combinato: L'Algoritmo Integrato per una Valutazione Approfondita del Rischio
La vera forza dello screening del primo trimestre risiede nell'integrazione delle informazioni ecografiche e biochimiche, culminando nel cosiddetto Test Combinato. La translucenza nucale non viene valutata da sola, ma all’interno di uno screening più complesso che prevede la raccolta di diverse informazioni da inserire in un software in grado di elaborare in modo efficace il rischio di specifiche patologie. Il test combinato unisce questa misura ecografica ai valori di alcuni ormoni materni dosati con il Bi-Test, offrendo un calcolo più completo e personalizzato del rischio di alcune anomalie cromosomiche. I risultati ottenuti dal Bi-Test vengono poi associati ad un esame ecografico detto translucenza nucale, attraverso il quale si analizza lo spessore della cute del feto a livello della nuca. La sinergia tra questi due esami è fondamentale: i risultati di translucenza nucale e Bi-Test sono messi in relazione, in modo da dare una diagnosi ancora più attendibile rispetto a quanto ciascun test potrebbe offrire singolarmente.
Per affinare ulteriormente la valutazione, i dati non si limitano ai soli valori biologici ed ecografici. Infatti, infine, i valori emersi dal Bi-Test e dalla translucenza nucale vengono confrontati con altri dati. Si considerano le cosiddette mediane di riferimento, oltre che con l’età gestazionale precisa e l’età materna, la quale rimane un fattore di rischio riconosciuto per alcune anomalie cromosomiche. Dalla combinazione di tutti questi dati (età materna, epoca gestazionale, valori biochimici e spessore della TN) viene stimato il rischio del feto per alcune anomalie cromosomiche, evitando di ricorrere a esami più invasivi (villocentesi e amniocentesi), che però rimangono gli unici accertamenti in grado di dire con certezza se il nascituro sia affetto o meno da una sindrome cromosomica. Il risultato finale del Test Combinato sarà un indice di rischio sotto forma di percentuale o frazione, sulla base di un valore soglia predefinito. È cruciale comprendere che si tratta dunque di esami probabilistici che non danno una certezza assoluta.
Lo scopo primario del test combinato (prelievo ematochimico associato ad ecografia della traslucenza nucale) è quello di stimare il rischio che il feto sia affetto da anomalie del numero dei cromosomi, in particolare dalla trisomia 21 (sindrome di Down) o dalla trisomia 18 (sindrome di Edwards) o 13 (sindrome di Patau), e di identificare condizioni di rischio particolare per alcune anomalie anatomiche o placentari. La translucenza nucale risulta aumentata in circa il 75-80% dei feti con Sindrome di Down e in una alta percentuale di feti con Trisomia 18, Trisomia 13, malformazioni cardiache o sindromi genetiche rare. Questo evidenzia il ruolo della TN non solo per le cromosomopatie più comuni ma anche per un più ampio spettro di condizioni. Sebbene sia uno strumento potente, il test combinato del primo trimestre non è un test diagnostico di certezza. Tuttavia, esso è in grado di identificare circa il 90% dei feti affetti da Sindrome di Down (9/10 bambini affetti), il che rappresenta un'elevata sensibilità per un test di screening. Oltre all'età materna, i parametri biochimici ed ecografici descritti calcolano un rischio specifico della Paziente di avere un feto affetto da Sindrome di Down con una sensibilità del 95%; tenendo conto di un tasso di falsi positivi intorno al 5%. Questa statistica sottolinea l'efficacia del test nel rilevare la maggior parte dei casi reali, pur con una percentuale contenuta di falsi allarmi.
Ecografia Ostetrica del Primo Trimestre: Oltre la Sola Translucenza Nucale
L'ecografia del primo trimestre, sebbene spesso associata principalmente alla misurazione della translucenza nucale, ha in realtà uno scopo molto più ampio e fondamentale per la gestione della gravidanza. L’ecografia ostetrica del I trimestre che si farà presso il Servizio di Diagnosi Prenatale situato al 5° piano dell’ O.E.I. Presidio di Voltri, P.le E. Gianasso, 4, è consigliata fra 11+0 a 13+6 settimane (lunghezza fetale vertice-sacro tra 45 e 84 mm). Questo esame diagnostico non invasivo serve a stabilire con buona precisione l’epoca della gravidanza, un dato essenziale per la programmazione delle cure prenatali e del parto. Inoltre, valuta la camera ovulare e il numero degli embrioni, permettendo di identificare gravidanze multiple e di verificare l'impianto corretto. Un momento emozionante e cruciale è quando l'ecografia visualizza il battito cardiaco del feto, confermando la vitalità dell'embrione.
Contestualmente, l'ecografia effettua un primo screening malformativo fetale, pur con i limiti dell'epoca gestazionale precoce. Se effettuata nel corso del Bi-Test, si repertano inoltre lo spessore della translucenza nucale (cioè la manifestazione ecografica dell’accumulo sottocutaneo di fluido dietro il collo fetale). Questa integrazione trasforma una semplice ecografia in un potente strumento di screening combinato. Per quanto riguarda la tecnica di esecuzione, questa ecografia è eseguita preferibilmente per via addominale, una procedura confortevole per la maggior parte delle donne. Solo in particolari situazioni, ad esempio per una migliore visualizzazione in caso di difficoltà tecniche o specifiche condizioni materne, l'esame può essere eseguito per via transvaginale. Indipendentemente dalla via di accesso, la professionalità dell'operatore e l'accuratezza delle apparecchiature sono cruciali per ottenere immagini di alta qualità e misurazioni affidabili, essenziali per la corretta interpretazione dei dati.
Traslucenza nucale
Interpretazione dei Risultati e Implicazioni: Dalla Probabilità alla Certezza
Il risultato del Test Combinato, essendo di natura probabilistica, richiede un'attenta interpretazione e un'adeguata comunicazione per evitare ansie inutili o false sicurezze. Essendo un test con risultati di tipo probabilistico, si verificano cosiddetti casi “falsi positivi”: casi in cui la donna viene erroneamente identificata come ad alto rischio mentre, a seguito di esame invasivo, il feto presenta poi un cariotipo normale. La percentuale di tali casi si aggira intorno al 5%, una quota che, seppur contenuta, evidenzia la necessità di ulteriori approfondimenti in caso di risultato positivo.
Il referto del test combinato verrà consegnato dalla ginecologa, che esegue l’ecografia per la misura della traslucenza nucale e che spiegherà alla donna il risultato dell’esame. Questa fase di colloquio è fondamentale per chiarire ogni dubbio e fornire un sostegno psicologico alla coppia. È bene ricordare che un Test Combinato positivo non indica necessariamente che sia presente una delle suddette condizioni ma rende opportuno un approfondimento diagnostico. Questo può includere consulenza genetica, che aiuta a comprendere meglio i rischi e le opzioni disponibili; uno studio del cariotipo fetale, che è un esame diagnostico definitivo per le anomalie cromosomiche; o un'ecocardiografia fetale, specialmente in presenza di translucenza nucale aumentata che può essere associata a malformazioni cardiache.
D'altro canto, un Test Combinato negativo indica, invece, un "basso rischio" per malattia genetica, cardiopatia o cromosomopatia, ma non esclude che il feto ne possa essere affetto. È importante sottolineare che nessun test di screening può garantire una certezza assoluta al 100%. L’interpretazione non si basa mai sulla sola misura: l’età materna, la storia clinica e altri parametri contribuiscono alla valutazione complessiva del rischio. Questo approccio olistico è fondamentale per fornire una stima del rischio il più precisa possibile. Inoltre, un valore appena superiore alla norma [di translucenza nucale], cosiddetto "borderline", non indica necessariamente un problema, ma richiede un’attenzione maggiore. In questi casi possono essere proposti approfondimenti come il test combinato stesso (se non ancora eseguito), test non invasivi più avanzati (come il NIPT) o, in alcune situazioni, esami diagnostici invasivi. Un rischio aumentato non equivale a una diagnosi, ma suggerisce che è opportuno discutere approfondimenti con il team prenatale. Possono essere offerti test non invasivi di secondo livello o, se indicato, esami diagnostici come villocentesi o amniocentesi, per ottenere una diagnosi definitiva.
Il Panorama della Diagnosi Prenatale: Opzioni Invasive e Nuove Frontiere Non Invasive
Il percorso della diagnosi prenatale ha subito una notevole evoluzione nel tempo, guidato dalla ricerca di maggiore accuratezza e minore invasività. La maggior parte dei bambini nasce senza apparenti difetti congeniti. Tuttavia, è una realtà che circa il 3-5% dei neonati presentano anomalie più o meno gravi. Inoltre, ogni donna, indipendentemente dalla sua età, può partorire un bimbo con disabilità fisica e/o mentale, con una frequenza stimata di 1 ogni 100 casi. Questi dati sottolineano l'importanza di strumenti di screening efficaci per tutte le gestanti.
Storicamente, la diagnosi prenatale era dominata da metodiche invasive e limitate. In un primo momento l’unico fattore di rischio conosciuto era l’età materna: tutte le donne sopra i 35 anni potevano accedere alla diagnosi prenatale invasiva (amniocentesi e successivamente anche villocentesi) sottoponendosi a un rischio di aborto piuttosto elevato (1% circa) a fronte di un criterio di rischio poco specifico (si riusciva infatti a identificare solo il 30% dei feti portatori di anomalie). Questo approccio comportava un compromesso significativo tra l'ottenimento di una diagnosi certa e il rischio di complicanze, inclusa la perdita fetale. Le tecniche di diagnosi prenatale invasiva, oltre ad essere costose dal punto di vista economico, presentano un rischio di perdita fetale stimato intorno allo 0.2 - 0.5 % per prelievo dei villi coriali (CVS) e amniocentesi. Nonostante questi rischi, i test diagnostici come villocentesi e amniocentesi permettono di identificare la presenza effettiva dell’anomalia, fornendo una risposta definitiva sulla condizione cromosomica del feto.
Fortunatamente, la diagnosi prenatale può oggi venir effettuata con metodiche non invasive, che rappresentano un progresso significativo. Negli ultimi anni si è fatto strada anche un altro test di screening che ha un’efficacia intorno al 98%: la ricerca di DNA fetale su sangue materno, comunemente noto come NIPT (Non-Invasive Prenatal Test). Questa metodica si basa su un principio affascinante della biologia fetale: il DNA del feto passa normalmente nel sangue materno durante la gravidanza e, tra la 10° e la 13° settimana di gravidanza, è possibile ottenere questo DNA da un prelievo di sangue materno. L'analisi di questo DNA libero circolante permette di rilevare con elevatissima accuratezza le anomalie cromosomiche più comuni, come le trisomie 21, 18 e 13, con una sensibilità e specificità superiori rispetto al Test Combinato e un tasso di falsi positivi estremamente basso. I test sul DNA del feto ottenuto con questa metodica hanno un’accuratezza molto elevata, posizionandosi come un ponte tra lo screening tradizionale e la diagnosi invasiva, offrendo un'opzione di approfondimento altamente affidabile senza i rischi associati alle procedure invasive.

Scegliere con Consapevolezza: Autonomia della Donna e Importanza dell'Informazione
Nell'ambito dello screening prenatale, la decisione su quali test eseguire e quali percorsi intraprendere spetta in ultima analisi alla donna e alla coppia, supportate da un'informazione completa e trasparente. L’esecuzione del test combinato non è obbligatoria e si può decidere di fare un’ecografia “semplice”, cioè senza la valutazione del rischio fetale, limitandosi a una valutazione strutturale del feto e alla datazione della gravidanza. Questa autonomia di scelta è un principio fondamentale della medicina moderna, che riconosce il diritto della paziente a prendere decisioni informate riguardo alla propria salute e a quella del proprio bambino.
La scelta [tra translucenza nucale e test combinato, o ulteriori approfondimenti] dipende dall’organizzazione locale dei percorsi prenatali e dal quadro clinico della gravidanza. Fattori come la presenza di patologie materne preesistenti, la storia familiare di anomalie genetiche o l'esito di precedenti gravidanze possono influenzare il consiglio medico, ma la decisione finale resta sempre della gestante. Il test di screening non offre una diagnosi certa, ma grazie alla rilevazione di alcuni segni e caratteristiche materne e fetali è in grado di restituire alla coppia solo il rischio reale di avere un bambino con una malattia cromosomica, espresso in termini numerici, eventualmente aumentato rispetto alla media. Questo tipo di informazione probabilistica, sebbene non definitiva, è estremamente utile per orientare le scelte successive, come l'opportunità di approfondire con test diagnostici invasivi o non invasivi di secondo livello.
In sintesi, di seguito vengono spiegati i principi dello screening combinato, che integra età materna, valori biochimici e parametri ecografici, e i motivi per cui la translucenza rappresenta solo uno degli indicatori considerati. Si chiariscono i fattori che possono influenzare la misurazione, come epoca gestazionale e posizione fetale, e i casi in cui può essere consigliato un ulteriore approfondimento con test prenatali non invasivi (NIPT) o con esami diagnostici come villocentesi o amniocentesi. Comprendere appieno queste dinamiche permette alle future mamme di affrontare il percorso prenatale con maggiore serenità e consapevolezza, facendole partecipi attivamente di ogni decisione che riguarda la salute del loro bambino.
tags: #ricovero #ordinario #bitest #translucenza #nucale