L'introduzione della Legge 19 febbraio 2004, n. 40, recante "Norme in materia di procreazione medicalmente assistita", ha segnato un punto di svolta fondamentale nel panorama riproduttivo italiano. Promulgata dopo un lungo dibattito etico, sociale e scientifico, questa normativa ha stabilito un quadro regolatorio per le tecniche di fecondazione assistita, definendone finalità, procedure e limiti. L'entrata in vigore di tale legge ha dato avvio a un percorso di raccolta dati strutturata e ha influenzato in modo significativo l'applicazione e l'evoluzione delle metodologie nel nostro Paese, con un impatto tangibile sul numero di nati vivi e sui tassi di successo delle procedure.
La Legge 40/2004 e il Referendum del 2005: Un Quadro Normativo Discusso
La Legge 40/2004 è stata approvata il 19 febbraio 2004 e ha stabilito una serie di regolamenti e limitazioni riguardo alla fecondazione assistita. Il suo obiettivo primario era fornire un quadro normativo organico e completo, garantendo i diritti di tutti i soggetti coinvolti, compreso il concepito, e disciplinando il ricorso alle tecniche di procreazione medicalmente assistita (PMA) solo qualora non vi fossero altri metodi terapeutici efficaci per rimuovere le cause di sterilità o infertilità. Il ricorso alle tecniche era circoscritto ai casi di sterilità o infertilità inspiegate o da causa accertata e certificata da atto medico.
Fin dalla sua promulgazione, la Legge 40 è stata oggetto di ampio dibattito e critiche da parte di operatori sanitari, pazienti e società scientifiche, che ne lamentavano la rigidità e le restrizioni considerate troppo costrittive. Queste perplessità trovarono espressione nel Referendum popolare del 12 e 13 giugno 2005, promosso da una coalizione di partiti e associazioni, che mirava all'abrogazione di quattro specifiche disposizioni della legge:
- Limiti sulla ricerca e sperimentazione sugli embrioni: Il quesito mirava ad abrogare le restrizioni sulla creazione di embrioni "discendenti da un'unica cellula di partenza, eventualmente" e sul limite di "tre" embrioni da impiantare.
- Limiti all'accesso: Il quesito intendeva eliminare le parole che circoscrivevano il ricorso alle tecniche ai soli casi di sterilità o infertilità inspiegate o accertate da atto medico, aprendo l'accesso anche ad altre casistiche.
- Divieto di fecondazione eterologa: Un quesito mirava ad abrogare le norme che impedivano la fecondazione con gameti esterni alla coppia, limitando il ricorso alla PMA solo quando non vi fossero "altri metodi terapeutici efficaci per rimuovere le cause di sterilità o infertilità".
- Limitazioni specifiche: Altri quesiti miravano a eliminare limitazioni relative alla crioconservazione, all'impianto di embrioni e alla clonazione.
Nonostante la vivace discussione pubblica e scientifica, il referendum fallì a causa del mancato raggiungimento del quorum. Solo il 25,9% degli aventi diritto si recò alle urne, un dato che rifletteva un complesso mix di astensionismo strategico, "astensionismo naturale" e una diffusa scarsa informazione sui contenuti dei quesiti. Secondo diversi sondaggi dell'epoca, una significativa percentuale di italiani era poco o per nulla informata sulla fecondazione assistita e sui contenuti specifici della Legge 40.

L'Istituzione del Registro Nazionale PMA: Raccolta Dati e Monitoraggio
Un elemento cruciale introdotto dalla Legge 40/2004 è stata l'istituzione, con autonomia scientifica e operativa, del Registro Nazionale della Procreazione Medicalmente Assistita (Registro Nazionale PMA). Gestito dall'Istituto Superiore di Sanità (ISS) e reso operativo attraverso il decreto del Ministro della Salute del 7 ottobre 2005, il Registro ha rappresentato un passo fondamentale per tracciare l'attività di fecondazione assistita nel Paese. Il suo principale strumento operativo è il sito web www.iss.it/rpma.
Il Registro è stato richiesto dalla legge stessa (Art. 15 della L. 40/2004) con il fine di raccogliere la documentazione autorizzativa che consente l’iscrizione al Registro stesso, la raccolta dei dati sui trattamenti eseguiti nel nostro Paese, degli interventi effettuati, delle tecniche di PMA adottate e dei risultati conseguiti, con particolare attenzione ai dati relativi alla stimolazione ormonale, al prelievo di ovociti, agli embrioni formati e ai bambini nati vivi. La raccolta di questi dati è obbligatoria per tutti i centri PMA operanti sul territorio, sia pubblici che privati e privati convenzionati.
Come funziona la Procreazione Medicalmente Assistita?
I centri di PMA vengono identificati in base al livello di complessità delle tecniche offerte. I centri di I livello eseguono principalmente l'inseminazione intrauterina (IUI) e offrono la tecnica di crioconservazione dei gameti maschili, femminili e di embrioni. I centri di II e III livello, invece, offrono cicli completi di fecondazione in vitro (FIVET) e/o iniezione intracitoplasmatica dello spermatozoo (ICSI), oltre a tecniche di laboratorio avanzate. La sorveglianza operativa del Registro Nazionale PMA, come evidenziato dai dati del Ministero della Salute relativi all'attività anno 2021, monitora l'attività dei centri PMA, coprendo sia il numero di cicli eseguiti che la completezza dei dati raccolti. La raccolta dati mira a garantire la massima efficacia e sicurezza dei trattamenti PMA, monitorando l'evoluzione tecnico-scientifica e il progresso tecnologico raggiunto nell'applicazione di queste tecniche.
L'Evoluzione dei Dati e dei Risultati dal 2005 al 2022
L'analisi dei dati raccolti dal Registro Nazionale PMA, a partire dall'istituzione della legge e dalla sua piena operatività, rivela una trasformazione significativa nel panorama della procreazione medicalmente assistita in Italia. Questi dati permettono di valutare il fenomeno, di comprendere meglio la portata dell'applicazione delle tecniche di PMA, e di monitorare l'efficacia e la sicurezza delle procedure.
Aumento dei Trattamenti e dei Nati Vivi:Dal 2005, anno di avvio della raccolta dati, l'attività di PMA in Italia ha visto una crescita esponenziale. Il numero di trattamenti eseguiti è quasi raddoppiato, passando da 63.585 nel 2005 ai 109.755 nel 2022. Parallelamente, il numero di bambini nati vivi grazie alle tecniche di Procreazione Medicalmente Assistita è considerevole: in Italia sono 217.275 i bambini nati vivi grazie a queste tecniche, costituendo una quota sempre più rilevante delle nascite nazionali. Nel 2005, i bambini nati vivi associati a cicli iniziati in quell'anno erano 7.999, mentre nel 2021 questo dato è salito a 13.461 (pari al 14,6% delle nascite totali). Questi dati, in continua evoluzione, forniscono una chiara indicazione della crescente importanza della PMA come risorsa riproduttiva.
Miglioramento dei Tassi di Successo:Un indicatore fondamentale dell'efficacia delle tecniche è il tasso di successo. La percentuale di bambini nati vivi sulla popolazione generale è più che triplicata, passando dall'1,22% nel 2005 al 4,25% nel 2022. Questo incremento riflette i progressi tecnologici e le migliori pratiche cliniche. Inoltre, il tasso di gravidanza ogni 100 trasferimenti eseguiti è aumentato significativamente, passando dal 16,3% nel 2005 al 32,9% nel 2022.L'efficacia delle tecniche è ulteriormente dimostrata dall'analisi dell'esito della gravidanza, sebbene la raccolta dati su questo aspetto possa presentare alcune limitazioni. La percentuale di gravidanze interrotte (esclusi gli aborti spontanei precoci, le gravidanze ectopiche e le interruzioni per cause mediche) è diminuita considerevolmente, passando da circa il 23% prima del 2009 al 7,1% nel 2021, evidenziando una maggiore sicurezza e una migliore gestione delle procedure.
Evoluzione delle Tecniche e delle Pratiche:L'applicazione delle tecniche di PMA è cambiata notevolmente nel corso del tempo, influenzata anche dalle modifiche interpretative e applicative della Legge 40.
- Crioconservazione: L'uso di embrioni crioconservati è aumentato drasticamente. Nel 2005, le procedure che prevedevano l'utilizzo di embrioni crioconservati erano solo 1.338, pari al 3,6% delle procedure totali. Nel 2022, questo dato ha raggiunto le 29.890 procedure, rappresentando il 31,1% del totale, un valore sostanzialmente in linea con la media europea del 2019 (31,2%). Anche la crioconservazione di ovociti e gameti maschili è diventata una pratica consolidata.
- Numero di Embrioni Trasferiti: Un cambiamento significativo è avvenuto nel numero medio di embrioni trasferiti in utero. Se nel 2005 questo numero era mediamente di 2,3 embrioni, nel 2022 si è attestato a 1,3 embrioni. Questo trend riflette l'orientamento verso il trasferimento di un singolo embrione (Single Embryo Transfer - SET), volto a ridurre il rischio di gravidanze multiple. Le gravidanze multiple (gemellare, trigemino) sono ancora una considerazione importante, ma si cerca di minimizzare il loro impatto.
- Ricorso all'Eterologa: Il divieto di fecondazione eterologa, uno dei punti cardine della legge originaria, è caduto nel 2014 a seguito di una sentenza della Corte Costituzionale. Questa apertura ha permesso l'utilizzo di gameti donati da soggetti esterni alla coppia, ampliando ulteriormente le opzioni per le persone con problemi di fertilità. Dal 1° gennaio 2025, la fecondazione eterologa è inserita nei LEA (Livelli Essenziali di Assistenza), ricevendo quindi sostegno e finanziamento dallo Stato, segnando un'importante evoluzione sociale e normativa.
Caratteristiche delle Coppie e Diffusione Geografica dei Centri
I dati raccolti dal Registro Nazionale PMA offrono anche preziose informazioni sulle caratteristiche demografiche delle coppie che si rivolgono alla PMA.
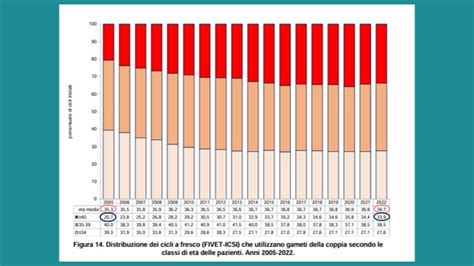
- Età Media: Si osserva una tendenza all'aumento dell'età media delle donne che si sottopongono a cicli di PMA. Nel 2005, l'età media era di 34 anni, mentre nel 2022 è aumentata a 37 anni (la media europea nel 2019 era 35 anni). La quota di donne sopra i 40 anni, nel 2005 pari al 20,7%, ha raggiunto il 33,9% nel 2022 (rispetto al 21,9% in Europa nel 2019). Questo dato suggerisce che le coppie ricorrono alla fecondazione assistita in età più avanzata, quando le tecniche possono risultare meno efficaci rispetto ad anni precedenti, ma la crioconservazione di gameti giovani può migliorare le possibilità.
- Copertura SSN: L'accesso ai cicli coperti dal Servizio Sanitario Nazionale (SSN) è variato nel tempo. La quota di cicli coperti dall'SSN è aumentata dal 45,7% nel 2007 al 57,1% nel 2021, indicando un'espansione dell'offerta pubblica.
- Distribuzione Geografica dei Centri: La distribuzione dei centri PMA sul territorio nazionale presenta delle disomogeneità, con una maggiore concentrazione nelle Regioni del Nord. Nel 2021, il 50% dei centri PMA operativi si concentrava in Lombardia, Emilia-Romagna, Lazio e Veneto. Lombardia deteneva il primato con 37 centri (17,1%), seguita da Lazio con 27 centri (12,4%) e Veneto con 18 centri (9,7% del totale). Una minore presenza si registra in quasi tutte le Regioni del Sud. Questa distribuzione disomogenea riflette anche una differente offerta di cicli coperti dall'SSN.
Sicurezza, Efficacia e Nuove Sfide
L'applicazione delle tecniche di PMA in Italia, monitorata dal Registro Nazionale, ha portato a un miglioramento delle condizioni di salute sia materne che neonatali. I tassi di nati sottopeso sono diminuiti, passando da 240‰ a 126‰, e anche il tasso di mortalità perinatale è diminuito considerevolmente. Nel 2021, i nati vivi associati a tecniche di PMA rappresentavano il 38‰ di tutte le nascite nazionali, una quota in aumento rispetto al passato.
Tuttavia, si devono riconoscere la presenza di alcune limitazioni e sfide.
- Limiti della Raccolta Dati: Nonostante gli sforzi, la raccolta della documentazione sull'esito della gravidanza può presentare completezza variabile, in particolare per quanto riguarda gli aborti spontanei precoci.
- Gravidanze Multiple e Complicazioni: Sebbene si tenda a ridurre il numero di embrioni trasferiti, le gravidanze multiple e i conseguenti rischi per la salute materna e neonatale rimangono una preoccupazione. L'età materna avanzata aumenta ulteriormente i rischi associati alla gravidanza, anche quando si utilizzano tecniche di PMA.
- Costi e Accessibilità: I trattamenti di PMA, sebbene coperti dall'SSN in misura crescente, possono ancora comportare costi significativi per le coppie, soprattutto per quelle che necessitano di cicli multipli o di tecniche più complesse.
Superamento dei Limiti Legislativi e Prospettive Future
Vent'anni dopo l'approvazione della Legge 40/2004, si può affermare che molti dei limiti posti dalla normativa originaria sono stati superati o significativamente attenuati attraverso sentenze della Corte Costituzionale e modifiche legislative. L'interpretazione e l'applicazione della legge sono evolute, consentendo pratiche come la crioconservazione di embrioni sovrannumerari (salvo casi particolari) e l'eterologa. L'idea che queste tecniche siano da considerare un valido strumento per contrastare la denatalità è oggetto di dibattito; se da un lato la PMA è indubbiamente utilissima per chi ha difficoltà procreative, dall'altro lato rischia di dare l'illusione che la maternità o paternità siano sempre possibili, anche in età molto avanzata, cosa non scontata nella biologia riproduttiva femminile.
La normativa, pur rimanendo formalmente in vigore, è stata sostanzialmente modificata dall'evoluzione giurisprudenziale e dall'interpretazione degli operatori. Si è dilatato il concetto di "infertilità accertata", e l'accesso alle tecniche, sebbene con alcune disomogeneità territoriali, è divenuto più ampio. L'obiettivo rimane garantire la massima efficacia e sicurezza nei percorsi di PMA, migliorando le condizioni di salute sia materne che neonatali, tenendo sempre conto del benessere del bambino e senza considerare la vita umana come un mero prodotto. La continua raccolta dati, l'innovazione tecnologica e l'adeguamento normativo sono essenziali per affrontare le sfide future della procreazione medicalmente assistita in Italia.
tags: #procreazione #medicalmente #assistita #2005