L'ovodonazione rappresenta una via cruciale per molte coppie che desiderano realizzare il sogno della genitorialità, in particolare quando la riserva ovarica è diminuita o la qualità degli ovociti è compromessa. Questo trattamento di fertilità è molto comune nei centri di riproduzione assistita, soprattutto perché sempre più donne decidono di diventare madri dopo i 40 anni. La sua elevata percentuale di successo, derivante dall'utilizzo di ovociti di donatrici giovani (tra i 18 e i 35 anni), offre una speranza concreta, migliorando significativamente le probabilità di gravidanza. Tuttavia, il successo di un ciclo di ovodonazione non dipende solo dalla qualità degli ovociti, ma anche da un'accurata e meticolosa preparazione dell'utero materno. Il momento del trasferimento degli embrioni nell’utero materno è importante esattamente nella stessa misura di tutti i passaggi precedenti di una FIV, e la preparazione endometriale gioca un ruolo fondamentale.
Durante questo percorso, non è raro che le pazienti si trovino ad affrontare situazioni inattese, come la comparsa di leggere perdite ematiche, conosciute come "spotting". Questo fenomeno, sebbene possa generare preoccupazione, è spesso una parte normale o gestibile del processo. L'obiettivo di questo articolo è fornire una comprensione approfondita della preparazione endometriale per l'ovodonazione, delle possibili cause e della gestione dello spotting che può manifestarsi, basandosi su esperienze cliniche e sulle più recenti evidenze scientifiche.
La Ovodonazione: Un Percorso di Speranza e Attenta Selezione
La decisione di intraprendere un trattamento di ovodonazione può essere emotivamente complessa, poiché implica rinunciare all'uso dei propri ovociti. È fondamentale concedersi il tempo necessario per elaborare questa scelta, esprimere dubbi e preoccupazioni e, se necessario, chiedere supporto. Ogni caso è diverso, ma esistono aspetti chiave che riguardano in linea di massima tutte le donne che intraprendono questo trattamento.
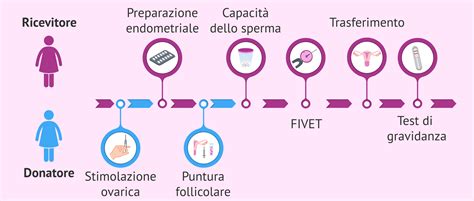
Il tasso di successo dei trattamenti che vengono effettuati con ovociti donati è molto più alto rispetto a quello di una fecondazione in vitro (FIV) con ovociti propri, poiché gli ovociti provengono da donne giovani, in un'età in cui la qualità ovocitaria è generalmente superiore. L'ovodonazione è consigliabile in diverse circostanze, tra cui: donne in età avanzata con bassa qualità ovocitaria, fallimenti ripetuti di FIV con ovociti propri, menopausa precoce o insufficienza ovarica, malattie genetiche trasmissibili, assenza di ovaie o alterazioni cromosomiche. Tutti questi sono indicazioni per un trattamento di fertilità con donazione di ovociti.
Il Processo di Selezione della Donatrice
La selezione della donatrice di ovuli avviene basandosi su rigorosi criteri, con l'obiettivo di garantire la massima compatibilità e sicurezza. Si sceglie sempre una donatrice con caratteristiche fisiche simili a quelle della ricevente. La donazione, per legge, è un processo anonimo, quindi non è possibile conoscere l'identità della donatrice; allo stesso modo, la donatrice non avrà alcuna informazione sulla ricevente o sul futuro bambino, né conoscerà il risultato della donazione di ovuli. Questo assicura la privacy e la conformità alle normative vigenti.
Prima di procedere all'assegnazione, le candidate donatrici sono sottoposte a una valutazione completa che include:
- Valutazione psicologica: Per escludere patologie mentali e verificare che la donatrice sia pienamente consapevole del processo e delle sue implicazioni.
- Valutazione medica e ginecologica: Con esami del sangue ed ecografie per valutare la riserva ovarica e il livello di fertilità.
- Screening genetico: Un ampio studio che include il cariotipo (uno studio per valutare il numero e la struttura dei cromosomi) e un test genetico per individuare i portatori di malattie recessive come, ad esempio, fibrosi cistica, talassemie, sordità congenita e atrofia muscolare spinale. Questo studio viene applicato sia alla donatrice che al partner maschile (o al donatore di seme, nel caso fosse necessario) e permette di realizzare la selezione della donatrice verificando che entrambi non siano portatori sani delle stesse varianti patogeniche. Vengono inoltre escluse malattie infettive come HIV e epatiti.
La Preparazione della Ricevente
Anche la donna ricevente viene sottoposta a un approfondito studio iniziale che consiste in un'analisi generale con sierologie (HIV, epatite B e C, sifilide, rosolia, toxoplasmosi, citomegalovirus, varicella) e profilo tiroideo, oltre a un'ecografia ginecologica. Verrà anche aggiornata la revisione ginecologica con Pap test ed esami mammari, se necessario (a partire dai 40 anni o prima in base agli antecedenti familiari). Nel caso in cui il trattamento venga effettuato con un partner maschile, gli verrà richiesta un'analisi del sangue che include sierologie e cariotipo, oltre a uno spermiogramma per verificare la qualità dello sperma. Se il risultato di quest’ultimo fosse alterato o l’équipe medica ritenesse necessaria la visita con l’unità di andrologia, il paziente verrà indirizzato per esplorazione e valutazione di esami complementari.
Una volta che si dispone di tutta la documentazione e degli esami necessari per avviare la ricerca e la selezione della donatrice, il tempo di attesa può oscillare tra 1 e 3 mesi. Il processo di donazione di ovociti presso alcuni centri dura solitamente tra le 4 e le 6 settimane, dalla selezione della donatrice al trasferimento degli embrioni. Questo tempo può variare a seconda della sincronizzazione dei cicli mestruali della ricevente e della preparazione del suo utero.
La Preparazione Endometriale: Fondamento dell'Impianto
L’endometrio è il rivestimento interno dell’utero ed è il principale responsabile dell’impianto degli embrioni. È altamente vascolarizzato, perché una grande quantità di irrigazione è necessaria nell'utero durante la gestazione. Durante il ciclo, l’endometrio si ispessisce e cambia forma sotto l’azione degli ormoni. Nella riproduzione assistita, l'obiettivo è riprodurre e ottimizzare questa situazione naturale per aumentare le possibilità di gravidanza.
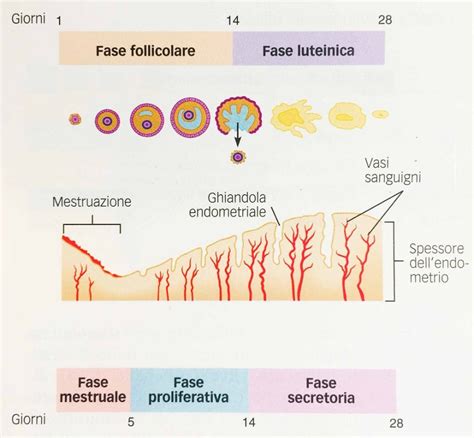
Fisiologia dell'Endometrio e il suo Ciclo di Crescita
Naturalmente, lo spessore dell'endometrio varia durante il ciclo mestruale e si compone di due fasi di crescita distinte, a seconda della sua funzione:
- Fase Proliferativa: Si verifica dall'inizio del ciclo fino al 14° giorno, quando avviene l'ovulazione. Attraverso l'azione degli estrogeni, l'endometrio si ispessisce gradualmente e si differenzia in due strati, uno più interno e l'altro più superficiale. In questa fase, l'endometrio misura tipicamente fino a 10 mm. Gli ormoni che promuovono lo sviluppo dell'endometrio nella prima fase del ciclo (proliferativa) sono gli estrogeni. Si somministrano nella maggior parte dei trattamenti in cui si esegue un trasferimento di embrioni in un ciclo diverso da quello di stimolazione ovarica, come nei trattamenti IVF-ICSI con donazione di ovociti, sia in cicli freschi che con ovociti/embrioni congelati, nel trasferimento dei propri embrioni congelati in altri cicli e nell'adozione embrionale.
- Fase Secretoria: Questa seconda fase si verifica dal 15° giorno alla fine del ciclo ed è dipendente dal progesterone. L'azione di questo ormone aumenta il numero e le dimensioni delle ghiandole endometriali, che sono responsabili della sintesi di una sostanza che facilita l'impianto in caso di embrione. Se nessun embrione si è impiantato, l'endometrio si sfalda, scompare sotto forma di mestruazioni e il ciclo ricomincia.
Queste fasi sono altamente regolate e l'impianto può avvenire solo in certi giorni del ciclo. Questo periodo di ricettività endometriale è quello che è conosciuto come la "finestra di impianto" e generalmente si verifica nei giorni 19-21 del ciclo (5-7 giorni dopo l'ovulazione). Il fatto che questa ricettività duri così pochi giorni fa sì che nei trattamenti di riproduzione assistita sia particolarmente importante realizzare il trasferimento degli embrioni in determinati giorni del ciclo, assicurandosi che l'endometrio sia pronto per l'impianto.
Requisiti per un Endometrio Ottimale
Per essere considerato pronto all'impianto, l'endometrio deve soddisfare precisi requisiti:
- Spessore adeguato: Si considera che l'utero è pronto per l'impianto quando lo spessore dell'endometrio misura tra i 7 e i 12 mm. Valori inferiori a 6 mm sono di cattiva prognosi, poiché sono legati al fallimento dell'impianto. Molte ricerche sono state fatte sullo spessore endometriale ottimale per ottenere l'impianto, e valori da 7 a 10 mm sono generalmente considerati buoni per l'impianto degli embrioni.
- Buon aspetto: Nelle ecografie di controllo, si osserva con attenzione la struttura dell'endometrio. Essa deve essere trilaminare, cioè presentarsi formata da tre strati, e la sua superficie deve essere regolare. Si analizza anche il modello visto nell'ecografia, poiché solo nei casi in cui si vedono tre strati nell'ecografia (endometrio trilamellare) le possibilità di ottenere una gravidanza saranno considerate alte.
- Ricettività: L'endometrio è ricettivo solo in alcuni giorni specifici del ciclo, noti come “finestra di impianto”, che solitamente si verifica tra il 19° e il 21° giorno del ciclo mestruale (5-7 giorni dopo l’ovulazione).
Strategie di Preparazione Endometriale
Nella preparazione endometriale per l'ovodonazione e il trasferimento di embrioni congelati, sia che si tratti di embrioni di donatori o donatrici, si possono adottare diversi protocolli:
- Ciclo Artificiale (Sostituito): Questo tipo di preparazione è consigliato per donne che, in precedenza, non hanno avuto successo con un ciclo naturale, che non hanno mestruazioni o i cui cicli sono molto irregolari. Si somministra estrogeno dai primi giorni del ciclo mestruale e il progesterone viene somministrato il giorno della fecondazione o il giorno equivalente se l'embrione è congelato. Per le pazienti che non vivono in Spagna, il trattamento di preparazione endometriale per l'ovodonazione può essere seguito nel proprio paese d'origine.
- Esempio: Una paziente di 38 anni in menopausa precoce ha iniziato con un cerotto Estraderm ogni 3 giorni. All'11° giorno, un'eco ha mostrato un endometrio mestruale di 4.7 mm. Le è stato detto di prendere 2 compresse di Progynova al giorno per favorire la crescita.
- Ciclo Naturale: In alcuni casi, la preparazione endometriale può essere eseguita in un ciclo naturale, cioè senza preparazione artificiale, sfruttando gli ormoni del ciclo mestruale della paziente. Nei cicli con embrioni congelati, i tassi di gravidanza per trasferimento di embrioni sono gli stessi sia che il ciclo sia naturale o sostituito (con farmaci). In questo caso, nessun farmaco è necessario, il che riduce il costo del trattamento.
- Controllo dell'attività ovarica endogena: Nei casi in cui la ricevente ha una funzione ovarica, possono essere necessari contraccettivi orali o analoghi del GnRH (come il Decapeptyl) per frenare l'attività ormonale endogena in modo che non interferisca con il trattamento.
La crescita dell'endometrio sarà valutata tramite monitoraggio ecografico in modo che sia pronto al momento del trasferimento dell'embrione. Attorno al 10° giorno di preparazione dell’endometrio, la donna viene sottoposta ad una ecografia transvaginale 2-3D di monitoraggio dell’endometrio. Il progesterone continuerà ad essere somministrato fino a 12-20 settimane di gravidanza per sostenere la gestazione. La preparazione endometriale gioca un ruolo fondamentale nei trattamenti di FIV con ovodonazione e nel trasferimento di embrioni congelati.
Ruolo dei Farmaci nella Preparazione Endometriale
Per la preparazione dell'endometrio si utilizzano principalmente estrogeni e progesterone.
- Estrogeni: Possono essere somministrati per via orale, in gel o tramite cerotti transdermici (pelle). In un piccolo gruppo di pazienti, lo sviluppo endometriale sincrono può non verificarsi e i controlli ecografici di routine durante il ciclo mostrano che l'endometrio non sta crescendo come dovrebbe. Queste pazienti possono beneficiare di basse dosi di estrogeni durante la fine della stimolazione ovarica per sostenere esternamente la crescita endometriale. Nella maggior parte dei casi 2-4 mg di estrogeni orali o vaginali sono sufficienti per ottenere uno spessore adeguato.
- Progesterone: Può essere somministrato per via orale o tramite ovuli vaginali. Poiché gli effetti collaterali del primo sono più fastidiosi, il secondo è più comune.
Ovodonazione | Top Doctors
Alla Clinica Tambre, le percentuali di gravidanza con ciclo naturale o artificiale sono simili. Quindi, il fattore più importante è quello di determinare con grande accuratezza il metodo più adeguato per ogni paziente. Per essere certi che l’endometrio si trovi nelle condizioni ottimali per il trasferimento degli embrioni, alcune cliniche stanno realizzando studi clinici, come il Progetto Matris, che utilizza un algoritmo basato sull’esame di migliaia di ecografie. L'uso dei Big Data è una delle pionieristiche introduzioni per migliorare i trattamenti di procreazione assistita.
Comprendere lo Spotting: Definizione e Cause Generali
Lo spotting, dal verbo inglese "to spot" (macchiare), è costituito da piccole perdite scure di sangue fra una mestruazione e l’altra. Spesso si presenta durante l'ovulazione, a volte a fine ciclo, o nei giorni prima del nuovo flusso. Una donna sana, infatti, non ha perdite tra una mestruazione e l'altra. Lo spotting va quindi visto come un “sintomo amico”, che ci porta ad ascoltare ciò che nel nostro corpo, in quel momento, non funziona come dovrebbe. Per questo non va sottovalutato né trascurato, e tantomeno “autodiagnostica- to”, ma compreso e curato, con il ginecologo/a di fiducia.
Cause dello Spotting
Le cause dello spotting possono essere molteplici, ascrivibili a fattori organici, disfunzionali e, in rari casi, genetici.
- Fattori organici: Polipi endometriali, iperplasia endometriale, lesioni del collo dell'utero, cisti ovariche, miomi uterini.
- Fattori disfunzionali: Squilibri ormonali, in particolare un'inadeguata produzione o azione del progesterone che non riesce a bilanciare l'azione degli estrogeni a livello endometriale. Questo può portare a uno sfaldamento irregolare e alla comparsa di spotting.
- Esempio: Alessandra, 25 anni, soffre di spotting da sette anni, con tutti i tipi di analisi che non hanno evidenziato cause organiche. I suoi ginecologi parlano di cause "disfunzionali", cattivo assorbimento, sfaldamenti dell'endometrio, cisti follicolari. Il disturbo sembra essere legato a fattori disfunzionali, come dimostra il ritmo di presentazione a metà ciclo mestruale: espressione o di un’inadeguata produzione di progesterone o di inadeguata presenza di recettori per il progesterone nell’endometrio. In termini semplici, l’ormone c’è ma viene poco recepito dal tessuto.
- Fattori genetici: Coagulopatie, per esempio per ridotto numero di piastrine (piastrinopenia).
Il colore scuro, che spesso allarma le donne, è dovuto all'ossidazione dell'emoglobina: diversamente dal ciclo normale, in cui la perdita di sangue è tanto più rossa quanto più il flusso è abbondante, la perdita ematica scarsa fuoriesce lentamente dall'utero e questo consente l'ossidazione che fa virare allo scuro il colore del sangue.
Fattori che Possono Influenzare lo Spotting
Diversi elementi possono contribuire alla comparsa dello spotting:
- Stress: Ritmi frenetici della vita quotidiana possono interferire con il ciclo, rendendolo irregolare. L'aumento cronico di adrenalina e cortisolo altera il normale funzionamento dell'ipotalamo, la “centralina” del cervello che regola i bioritmi. Ciò può bloccare l'ovulazione o ridurre la produzione di progesterone, portando a cicli ravvicinati (polimenorrea), anovulatori, e perdite scure premestruali.
- Patologie ginecologiche: La Sindrome dell'Ovaio Policistico (PCOS), caratterizzata da un eccesso di estrogeni, può causare un endometrio ipertrofico e poco ricettivo, maggiormente suscettibile di sanguinamento.
- Farmaci ormonali:
- Contraccettivi ormonali: Piccole perdite di sangue si possono verificare nel 10% circa delle donne che iniziano a fare uso di un contraccettivo ormonale, nel primo mese di assunzione. Le cause sono sostanzialmente tre: dosaggio di estrogeni troppo basso rispetto al biotipo ormonale della donna; assunzione irregolare del contraccettivo; transito intestinale eccessivamente veloce.
- Spirale al rame: Lo spotting si accompagna spesso all’uso della spirale al rame. Solitamente il fenomeno tende a ridursi nei mesi successivi all’inserimento ma se persiste, associato a dolori, è probabile che la spirale non sia inserita correttamente.
- Disturbi alimentari: Diete eccessive, bulimia e obesità possono alterare il funzionamento dell'ipotalamo e il bioritmo del ciclo mestruale. Nel caso di diete eccessive, è probabile che l’ovulazione manchi (ciclo anovulare) e compaia lo spotting. Nella bulimia, l'insufficiente produzione di progesterone e le fluttuazioni di glicemia/insulina possono causare crescita e sfaldamento irregolari dell'endometrio. Nell'obesità, il tessuto adiposo produce estrone, un estrogeno “cattivo” che stimola eccessivamente l’endometrio.
- Disfunzioni tiroidee: Anche le disfunzioni della tiroide possono essere una causa.

Spotting durante la Preparazione Endometriale e l'Inizio della Gravidanza
Nell'ambito della preparazione all'ovodonazione e nelle prime fasi di una gravidanza ottenuta con tecniche di riproduzione assistita, lo spotting assume connotazioni specifiche.
Spotting Indotto dai Farmaci della Preparazione Endometriale
Durante la fase di preparazione endometriale, l'assunzione di ormoni come il Progynova (estrogeni) può occasionalmente causare leggere perdite. Come osservato in un caso specifico, dopo una sola compressa di Progynova, si è manifestato al mattino del muco con una leggera ombra di sangue, che si è ripetuta il giorno successivo. Una paziente ha chiesto: "Mi chiedo se queste perdite possono essere dovute al Progynova oppure se è possibile che il mio endometrio si stia già sfaldando." La risposta medica è stata rassicurante: "Sì, può essere a causa di Progynova."
Un'altra paziente, che assumeva Progynova e Progeffik, ha avuto perdite di sangue accompagnate da mal di pancia, sospettando un ciclo. Ha chiesto se fosse possibile che l'endometrio si sfaldasse prima del previsto o se le sue ovaie si fossero "risvegliate". In questi casi, il ginecologo ha sottolineato che l'importante è lo stato dell'endometrio all'ecografia. Se è giusto, queste piccole perdite non fanno niente e la cura deve continuare.
Spotting da Impianto
L'impianto è il processo attraverso il quale un embrione inizia il suo percorso di sviluppo nell’utero materno e talvolta può causare perdite di sangue, appunto lo spotting da impianto. L’impianto embrionario è un processo complesso e delicato e si articola fisiologicamente in tre fasi: apposizione (adesione iniziale), attaccamento (adesione stabile) e invasione (o migrazione), che a sua volta avviene in due fasi o ondate. Questo fenomeno si verifica tipicamente tra 6 e 10 giorni dalla fecondazione, quando la blastocisti (embrione al 5°-6° giorno di sviluppo) raggiunge l'endometrio uterino e inizia ad attecchire.
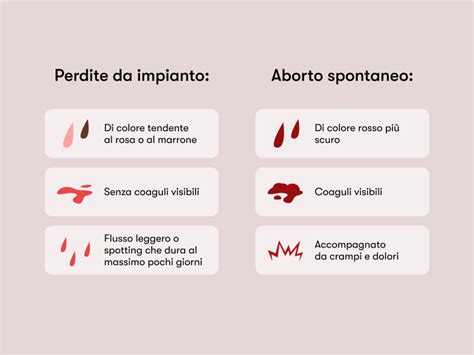
Le caratteristiche dello spotting da impianto sono specifiche:
- Colore: Generalmente rosato, marrone chiaro o rossastro, ma in ogni caso molto scarso.
- Quantità: Molto scarsa, spesso definita come "macchie".
- Durata: Si presenta in modo intermittente e può durare qualche giorno sporadicamente.
- Sintomi associati: Solitamente non è accompagnato da dolori o coaguli, a differenza delle mestruazioni.
Questo tipo di sanguinamento non è una situazione patologica. La sua spiegazione fisiologica risiede nel processo di invasione della blastocisti nell'endometrio e nel rimodellamento dei vasi sanguigni materni. Dal giorno 3 al giorno 5 le cellule della blastocisti iniziano a differenziarsi e la stessa inizia a penetrare in profondità e con forza nel contesto dello strato funzionale dell'endometrio con l'aiuto di molecole quali integrine, selectine, trofinine e metalloproteasi. Le cellule trofoblastiche invadono la decidua materna e i vasi deciduali, distruggendo lo strato muscolo-elastico degli stessi. Questo processo converte le arterie spirali deciduali da strutture tortuose di piccolo calibro in vasi ad elevata portata privi di rivestimento muscolare liscio, finalizzato ad aumentare il flusso sanguigno con cui la blastocisti potrà nutrirsi. Il processo di rimodellamento dei vasi sanguigni è inevitabilmente caratterizzato da fuoriuscita di sangue dal lume; la maggior parte del sangue accumulato all’interno dei vasi erosi dalla blastocisti si riversa nelle lacune vascolari stromali. Una quota non trascurabile, invece e non di rado, raggiunge la superficie endometriale, raccogliendosi all’interno della cavità uterina.
In ogni caso, un sanguinamento vaginale diverso da quello che si ha di solito con le mestruazioni, potrebbe corrispondere allo “spotting da impianto”. Sebbene possa allarmare, è un segno delle prime fasi della gravidanza e non indica che la gravidanza sia a rischio. Fino a quando non si ricevono istruzioni specifiche dal medico, non è necessario interrompere la medicazione indicata precedentemente.
Spotting e Sanguinamenti Post-Transfer
Il transfer embrionario (trasferimento dell’embrione in utero) rappresenta l’ultimo step del percorso di PMA. Al termine della procedura è possibile che si presentino lievi perdite ematiche. Studi osservazionali hanno dimostrato che, dopo una tecnica di PMA, i sanguinamenti uterini si verificano fino al 30% dei casi (contro l’8% dei sanguinamenti nelle gravidanze spontanee).
Se lo spotting si verifica dopo un transfer e si sospetta una gravidanza, l'unico test definitivo per sapere se è iniziata la gravidanza è un test di gravidanza da fare in data indicata dal centro, ovvero un dosaggio di beta-HCG (Human Chorionic Gonadotropin). Se il valore di beta-HCG è superiore a 700 mUI/ml è indicato eseguire un controllo ecografico. Tale indagine è finalizzata a verificare che la gravidanza sia correttamente impiantata in utero e che stia procedendo, nelle sue fasi iniziali, senza problematiche. È importante sottolineare che il battito cardiaco embrionale sarà visibile non prima della sesta settimana di gestazione e che la formazione dell’embrione (organogenesi) si completerà alla fine dell’ottava settimana. Il controllo ecografico è infine utile per valutare se e come modificare eventuali terapie in corso. Se, ad esempio, si stanno utilizzando farmaci che agiscono sull’emostasi (acido acetilsalicilico, eparine a basso peso molecolare, etc.), può essere indicato sospenderli per alcuni giorni.
Spotting in Caso di Aborto
In caso di aborto, invece, il sanguinamento si verifica a livello della porzione anatomicamente opposta rispetto a quanto avviene nelle più comuni metrorragie post-impianto. Più specificamente, esso si genera a livello del sito di formazione della decidua basale. La decidua parietale, eccessivamente sviluppata ma non interessata dall’impianto della blastocisti, va spesso incontro a fenomeni di ischemia, con inevitabili e conseguenti fenomeni di sanguinamento. La decidua basale, sito di impianto della blastocisti, d’altra parte, risulta maggiormente vascolarizzata e suscettibile ai fenomeni di erosione della stessa. In questo caso, la rottura dei vasi sanguigni si manifesta clinicamente con perdite di sangue.
Monitoraggio e Gestione delle Perdite Ematiche
Di fronte alla comparsa di spotting, sia durante la preparazione endometriale che nelle prime fasi della gravidanza, è fondamentale mantenere la calma e seguire le indicazioni mediche. La presenza o l’assenza di perdite di sangue non rappresenta nessuna diagnosi fino a quando non vengono eseguiti i test appropriati.
Cosa Fare in Presenza di Spotting
- Non Interrompere la Terapia: Salvo diverse istruzioni specifiche del medico curante, non è necessario interrompere la medicazione indicata precedentemente. Molte perdite sono fisiologiche o legate all'azione dei farmaci ormonali.
- Monitorare le Caratteristiche: Prestare attenzione a colore, quantità, frequenza e sintomi associati (dolore, coaguli). Queste informazioni saranno utili per il medico.
- Contattare il Centro di Riferimento: È sempre consigliabile informare il proprio centro di fertilità o il ginecologo di fiducia. Saranno loro a valutare la situazione e a decidere se sono necessari ulteriori accertamenti o modifiche alla terapia.
Approccio Medico e Terapeutico
Il ginecologo curante è l'interlocutore principe per la scelta terapeutica definitiva nella singola donna. Ogni terapia va individualizzata e monitorata in ciascuna paziente dal medico specialista esperto nel campo.
- Valutazione Ecografica: Come menzionato in precedenza, durante la preparazione endometriale, controlli ecografici periodici sono essenziali per misurare l'endometrio e verificare la risposta della paziente alla terapia farmacologica. Se l'endometrio si presenta come desiderato all'ecografia, "questa piccola perdite non fa niente", e la cura deve continuare.
- Dosaggio Ormonale: Per comprendere se ci siano alterazioni importanti alla base dello spotting, è cruciale procedere a un dosaggio ormonale.
- Aggiustamenti Terapeutici:
- In caso di spotting dovuto a insufficiente stabilizzazione dell'endometrio (ad esempio, per inadeguato progesterone), il medico potrebbe suggerire progestinici, varianti sintetiche del progesterone, che hanno una maggiore capacità di “stabilizzare” l’endometrio. Questi farmaci tendono a portare a ipo-atrofia endometriale, perfettamente reversibile alla fine del trattamento.
- In caso di gravidanza e sanguinamenti, se la beta-HCG è elevata, un controllo ecografico è fondamentale. Tale indagine è utile anche per valutare se e come modificare eventuali terapie in corso, come la sospensione temporanea di farmaci che agiscono sull’emostasi (acido acetilsalicilico, eparine a basso peso molecolare).
È importante non arrendersi a un sintomo così fastidioso. La mestruazione è davvero lo specchio della salute generale, oltre che ormonale, di una donna. Il trattamento di preparazione endometriale per il transfer embrionario consiste in un trattamento ormonale (con estrogeni orali, in gel o cerotti e progesterone vaginale) o in ciclo naturale (con progesterone vaginale). Il tipo di trattamento viene scelto in base alle caratteristiche di ogni paziente (cicli mestruali, antecedenti ostetrici, ecc.).
Fattori Determinanti per il Successo dell'Impianto Oltre l'Endometrio
L'endometrio gioca un ruolo molto importante nel successo del trattamento di riproduzione assistita, ma non è l'unico fattore. Molti altri elementi sono coinvolti nell'impianto embrionale.
- Qualità embrionale: Gli embrioni di buona qualità hanno più probabilità di impiantarsi. Se, per esempio, una blastocisti (embrione al 5°-6° giorno di sviluppo) di ottima qualità viene trasferita in un utero con un endometrio in un giorno non recettivo del ciclo, è improbabile che si verifichi l'impianto.
- Ricettività endometriale: L'endometrio è ricettivo solo per alcuni giorni del ciclo, conosciuto come la finestra di impianto. A volte questa finestra può essere più presto o più tardi del previsto o può non coincidere con le caratteristiche viste sull'ecografia. Questo significherebbe che il trasferimento avverrebbe in un momento non recettivo e quindi le possibilità di ottenere una gravidanza sarebbero basse.
- Interazione embrione-endometrio e sincronia: Oltre ai due fattori di cui sopra, è importante che ci sia una buona comunicazione tra l'embrione e l'endometrio, e che siano sincronizzati, cioè che il giorno dello sviluppo dell'embrione coincida con il giorno della ricettività endometriale.
Quindi, vediamo che lo spessore e l'aspetto dell'endometrio sono fattori che predicono il successo di un trattamento di fertilità, ma è difficile stabilire un cut-off point per stabilire se l'impianto avverrà o meno, perché l'impianto è un processo complesso e ci sono più fattori coinvolti. È consigliabile individualizzare ogni caso e analizzare le caratteristiche di ogni paziente in modo personalizzato.
Epigenetica e Legame Materno
Quando si sceglie l'ovodonazione, è normale porsi domande sulla somiglianza fisica del futuro bambino o sul peso della genetica. Tuttavia, non tutto si riduce alla genetica. Gli studi dimostrano che l’ambiente in cui si sviluppa il bambino e le sue esperienze influenzano l’espressione dei geni. È qui che l’epigenetica svolge un ruolo importante, poiché non riguarda solo i geni in sé, ma anche il modo in cui questi geni vengono espressi in base alle influenze ambientali e culturali a cui sono sottoposti. Esistono marcatori epigenetici molto importanti nelle prime fasi dello sviluppo umano, come la gravidanza e l'infanzia. A ciò si aggiunge l'influenza della famiglia e, in particolare, del legame materno. Il legame tra la madre e il bambino inizia già dal momento della gravidanza. Dal momento in cui si prende la decisione di iniziare il trattamento, quel figlio sarà proprio, e così bisogna sentirlo. L’amore che riceve, i valori trasmessi e l’educazione influenzano la sua personalità.
Domande Frequenti e Considerazioni Finali sul Percorso
La preparazione per l'ovodonazione e la gestione di fenomeni come lo spotting sollevano molte domande comuni tra le pazienti.
È necessario preparare l'endometrio per l'inseminazione artificiale (IA)?
Nei cicli di inseminazione artificiale di solito non è necessario preparare l'endometrio separatamente poiché, grazie alla secrezione di estrogeni da parte delle ovaie, essi agiranno sull'endometrio provocandone la crescita graduale.
Quali sono i sintomi del trattamento di preparazione endometriale?
Tra i più comuni ci sono: gonfiore, fatica, aumento delle perdite vaginali.
Si può preparare l'endometrio con le sole pillole?
Sì. A differenza del trattamento dato per la stimolazione ovarica, il priming endometriale può essere fatto solo con una medicazione somministrata per via orale. Nel caso dell'estrogeno, può essere orale o tramite cerotti transdermici (pelle). Per il progesterone, può essere per via orale o tramite ovuli vaginali. Poiché gli effetti collaterali del primo sono più fastidiosi, il secondo è più comune. Tuttavia, in alcuni casi in cui la paziente ha una funzione ovarica e non vengono somministrati contraccettivi orali, può essere necessario somministrare analoghi del GnRH per iniezione per fermare l'attività ormonale endogena.
Qual è la percentuale di successo con l'ovodonazione?
L'ovodonazione offre circa il 90% di possibilità di gravidanza nelle donne con prognosi riproduttiva complicata, soprattutto quelle di età superiore ai 40 anni. Le cliniche con protocolli avanzati, come il trasferimento di embrioni allo stadio di blastocisti, riportano tassi di successo di oltre il 72% al primo tentativo.
tags: #preparazione #per #ovodonazione #spotting