Introduzione al Ruolo Cruciale della Placenta
La placenta si sviluppa insieme al bambino nel tuo utero durante la gravidanza. Essa si attacca alla parete del tuo utero e fornisce una connessione fondamentale tra te e il tuo bambino. Attraverso questa connessione vitale, ossigeno e nutrienti passano dal tuo sangue attraverso la placenta nel sangue del tuo bambino, supportando la sua crescita e il suo sviluppo. È un organo temporaneo ma essenziale, la cui posizione e integrità sono cruciali per l'esito della gravidanza. Anormalità nella sua posizione o adesione possono portare a complicazioni significative.
Le linee guida "Green-top Guideline No." del Royal College of Obstetricians and Gynaecologists (RCOG) forniscono indicazioni chiare e basate sull'evidenza per la gestione di condizioni complesse come la placenta previa, la placenta accreta e la vasa previa. Queste condizioni sono associate a un'elevata morbilità e mortalità materna e neonatale, rendendo la loro diagnosi precoce e una gestione appropriata di fondamentale importanza.
La Placenta Previa: Posizionamento Anomalo e Implicazioni
In alcune donne, la placenta si attacca in basso nell'utero e può coprire in parte o del tutto la cervice, ovvero il collo dell'utero. In molti casi, la placenta si sposta verso l'alto e si allontana man mano che l'utero cresce durante la gravidanza. Tuttavia, per alcune donne, la placenta continua a trovarsi nella parte inferiore dell'utero man mano che la gravidanza prosegue. In questa situazione, sussiste il rischio di sanguinamento vaginale, in particolare verso la fine della gravidanza, a causa della posizione bassa della placenta nell'utero.
Diagnosi e Screening
Una placenta a impianto basso viene controllata durante l'ecografia di routine a 20 settimane di gravidanza (tipicamente tra 18+6 e 21+6 settimane di gestazione). L'ecografia ostetrica transaddominale di routine a metà gravidanza ha come uno dei suoi primi obiettivi la determinazione della posizione placentare. Un recente workshop multidisciplinare dell'American Institute of Ultrasound in Medicine suggerisce che il termine "placenta previa" sia usato quando la placenta si trova direttamente sopra l'orifizio uterino interno.
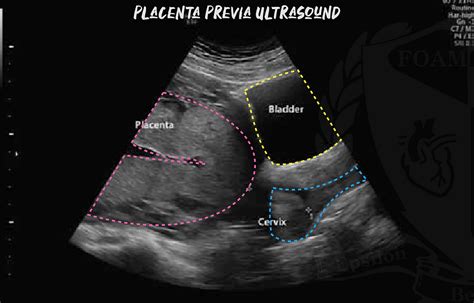
La maggior parte delle donne che hanno una placenta a impianto basso a 20 settimane non avranno una placenta a impianto basso più avanti nella gravidanza: 9 su 10 donne con una placenta a impianto basso alla scansione delle 20 settimane non avranno più una placenta a impianto basso alla scansione di follow-up, e solo 1 donna su 200 in totale avrà placenta previa alla fine della gravidanza. La placenta previa può essere sospettata se si verifica un sanguinamento nella seconda metà della gravidanza.
Se la placenta si trova in posizione bassa alla scansione delle 20 settimane, verrà offerta una scansione di follow-up a 32 settimane di gravidanza per vedere se è ancora in posizione bassa. Questa potrebbe includere una scansione ecografica transvaginale, dove la sonda viene delicatamente posizionata all'interno della vagina, poiché questo metodo è spesso più accurato nel determinare l'esatta relazione della placenta con la cervice.
Gestione e Prevenzione delle Complicanze
Se si ha una placenta previa, si è a maggior rischio di partorire il bambino precocemente (meno di 37 settimane). Per aiutare lo sviluppo del bambino, potrebbe essere offerto un ciclo di iniezioni di steroidi tra 34 e 36 settimane di gravidanza, al fine di favorire la maturazione dei polmoni e di altri organi fetali. L'assistenza aggiuntiva, inclusa la necessità di essere ricoverate in ospedale, sarà basata sulle circostanze individuali della paziente.
È fondamentale che, se si è a conoscenza di avere una placenta a impianto basso, si contatti immediatamente l'ospedale in caso di sanguinamento vaginale, contrazioni o dolore. In caso di sanguinamento, il medico potrebbe dover eseguire un esame con speculum per verificare l'entità della perdita di sangue e la sua origine. È consigliabile cercare di evitare di diventare anemici durante la gravidanza seguendo una dieta sana e assumendo integratori di ferro, se raccomandato dal team sanitario. Il mantenimento di livelli adeguati di ferro è cruciale per la salute materna e per ridurre la necessità di trasfusioni di sangue, che possono essere necessarie in caso di sanguinamento significativo.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Il Parto in Caso di Placenta Previa
Se il bordo della placenta è a meno di 20 mm dall'ingresso della cervice alla scansione delle 36 settimane, un taglio cesareo sarà il modo più sicuro per partorire. A meno che non si verifichino sanguinamenti abbondanti o ricorrenti, il taglio cesareo di solito avrà luogo tra 36 e 37 settimane di gravidanza. Durante un taglio cesareo per placenta previa, un ostetrico senior e un anestesista dovrebbero essere presenti al momento del parto, e il parto dovrebbe avvenire in un ospedale con strutture disponibili per l'assistenza in caso di sanguinamento abbondante.
Il sanguinamento durante il taglio cesareo può essere più abbondante della media in caso di placenta previa. Se si ha placenta previa, è più probabile che sia necessaria una trasfusione di sangue, in particolare se si verifica un sanguinamento molto abbondante. Durante un taglio cesareo programmato, il sangue dovrebbe essere disponibile in caso di necessità. Se si ritiene di non poter mai accettare una trasfusione di sangue, è importante spiegarlo al proprio team sanitario il prima possibile durante la gravidanza. Questo darà l'opportunità di porre domande e discutere piani alternativi, se necessario, in modo da garantire che le scelte informate della paziente siano rispettate.
La Placenta Accreta: Uno Spettro di Adesione Anomala
La placenta accreta è una complicanza rara della gravidanza, che colpisce tra 1 donna su 300 e 1 su 2000. La placenta accreta è un disturbo dello spettro che va da un tessuto placentare anormalmente aderente a uno profondamente invasivo. È più comune nelle donne con placenta previa che hanno avuto in precedenza uno o più tagli cesarei, ma può verificarsi anche se si è subito altri interventi chirurgici all'utero, o se si ha un'anomalia uterina come fibromi o un utero bicorne. Questa condizione rappresenta un rischio significativo per la salute materna a causa della potenziale emorragia massiva.
Diagnosi e Gestione
La placenta accreta può essere sospettata durante le scansioni ecografiche che verranno eseguite in gravidanza. La diagnosi precoce è fondamentale per una gestione ottimale. Se si ha placenta accreta, può verificarsi sanguinamento quando si tenta di staccare la placenta dopo la nascita del bambino. Il sanguinamento può essere abbondante e potrebbe essere necessaria un'isterectomia (rimozione dell'utero) per fermarlo.
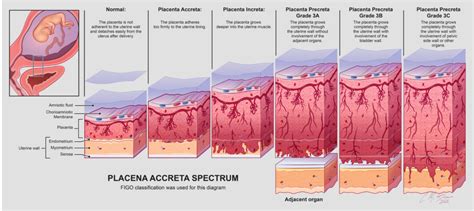
Se la placenta accreta viene sospettata prima della nascita del bambino, il medico discuterà le opzioni e le cure extra necessarie al momento del parto. Potrebbe essere pianificato un parto precoce, tra 35 e 37 settimane di gravidanza, a seconda delle circostanze individuali. Sarà necessario partorire in un ospedale con strutture specialistiche disponibili e un team con esperienza nella cura di donne con questa condizione. La multidisciplinarità del team, che include ostetrici esperti, anestesisti, radiologi interventisti e specialisti in chirurgia generale, è essenziale per affrontare le potenziali complicanze.
Potrebbe essere possibile lasciare la placenta in sede dopo il parto, per permettere che si riassorba nell'arco di diverse settimane o mesi. Sfortunatamente, questo tipo di trattamento spesso non ha successo e può essere associato a complicanze molto gravi come sanguinamento e infezione. Pertanto, la decisione su come procedere deve essere attentamente ponderata, discutendo i rischi e i benefici con la paziente.
Vasa Previa: Un'Emergenza Fetale Critica
La vasa previa è una condizione molto rara, che colpisce tra 1 gravidanza su 1200 e 1 su 5000. Essa si verifica quando i vasi fetali corrono attraverso le membrane placentari libere, non protetti dal tessuto placentare o dalla gelatina di Wharton del cordone ombelicale, e passano vicino alla cervice. Questi vasi sanguigni sono molto delicati e possono lacerarsi durante il travaglio o quando si rompono le acque. Questo è molto pericoloso poiché il sangue perso proviene dal bambino. I bambini hanno solo una piccola quantità di sangue nel loro corpo, quindi non devono perderne molto per diventare molto malati o addirittura morire.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Una vasa previa è probabilmente destinata a rompersi durante il travaglio attivo, o quando l'amniotomia viene eseguita per indurre o aumentare il travaglio, in particolare quando si trova vicino o sopra la cervice, sotto la parte fetale presentata. Il tasso di mortalità fetale in questa situazione è di almeno il 60% nonostante il parto cesareo urgente, sottolineando l'estrema urgenza e gravità della condizione.
Diagnosi e Fattori di Rischio
La vasa previa può essere diagnosticata durante il travaglio precoce tramite esame vaginale, rilevando i vasi fetali pulsanti all'interno dell'orifizio uterino interno, o dalla presenza di sanguinamento vaginale di colore rosso scuro e compromissione fetale acuta dopo la rottura spontanea o artificiale delle membrane placentari. La diagnosi ecografica prenatale è tuttavia l'obiettivo primario per prevenire tali emergenze.
Se la placenta è bassa, se si porta più di un bambino o se la placenta o il cordone ombelicale si sviluppano in modo insolito, si è a maggior rischio di avere vasa previa. Pertanto, in presenza di questi fattori di rischio, una particolare attenzione è rivolta alla ricerca di questa condizione durante le ecografie.
Gestione della Vasa Previa
Se un professionista sanitario sospetta la vasa previa quando si entra in travaglio o quando si rompono le acque, il bambino deve nascere con urgenza. La velocità di intervento è cruciale per la sopravvivenza del feto.
Se viene riscontrata la vasa previa prima di entrare in travaglio, dovrebbe essere offerto un taglio cesareo programmato intorno alle 34-36 settimane di gravidanza. Poiché ciò implicherebbe la nascita prematura del bambino, verrebbe offerto un ciclo di steroidi (due iniezioni, a distanza di 12-24 ore) per aiutare la maturazione dei polmoni e di altri organi del bambino. Questa gestione anticipata e pianificata può migliorare significativamente gli esiti neonatali.
Aumento dell'Incidenza e Implicazioni per le Risorse
I tassi di placenta previa e accreta sono aumentati e continueranno a farlo a causa dell'aumento dei tassi di tagli cesarei, dell'aumento dell'età materna e dell'uso della tecnologia di riproduzione assistita (ART). Questo pone maggiori richieste sulle risorse legate alla maternità. È imperativo che i sistemi sanitari si adattino a questa crescente complessità, garantendo che le cliniche e gli ospedali siano attrezzati con le competenze e le infrastrutture necessarie per gestire queste condizioni.
Le linee guida RCOG, come le "Green-top Guideline No.", sono strumenti essenziali per standardizzare la cura e migliorare gli esiti. Il RCOG Guidelines Committee valuta regolarmente la necessità di aggiornare le informazioni fornite in queste pubblicazioni, garantendo che le raccomandazioni siano sempre basate sulle più recenti evidenze scientifiche.
Il Team di Esperti Dietro le Linee Guida
La qualità e l'affidabilità delle linee guida sono assicurate dal contributo di un panel di esperti di fama internazionale. La stesura e la revisione di documenti così importanti beneficiano della conoscenza approfondita e dell'esperienza clinica di professionisti del settore.
Tra i contributori di rilievo figurano:
- Professor ERM Jauniaux: Professore di Ostetricia e Medicina Fetale presso l'EGA Institute for Women's Health, Faculty of Population Health Sciences, University College London. Il Professor Jauniaux è un Tutor Laureato dipartimentale (per l'insegnamento) presso l'EGA Institute for Women's Health. È anche co-fondatore e fiduciario di Medical Aid Films [MAF], un'organizzazione benefica registrata nel Regno Unito [n. 1121578] che fornisce programmi multimediali per l'educazione e la formazione medica nei paesi in via di sviluppo (www.medicalaidfilms.org). Inoltre, il Professor Jauniaux è co-fondatore di Sonic Womb, una collaborazione di ricerca con l'UCL che mira a comprendere e ricreare il suono in utero al fine di migliorare le incubatrici neonatali per i bambini prematuri.
- Professor Z Alfirevic e Mr AG Bhide: Non hanno dichiarato conflitti di interesse.
- Professor MA Belfort e Professor GJ Burton: Non hanno dichiarato conflitti di interesse.
- Professor SL Collins: Il Professor Collins è il Vice Presidente della International Society for Abnormally Invasive Placenta, un'organizzazione chiave nella ricerca e nella gestione delle condizioni placentari invasive.
- Dr S Dornan e Mr D Jurkovic: Non hanno dichiarato conflitti di interesse.
- Professor G Kayem: Il Professor Kayem è membro della Società Perinatale Francese. È anche co-direttore dell'Asse 2 "morbilità materna" del team EPOPE e investigatore principale dei progetti PACCRETA e TOCOPROM finanziati dal Ministero della Salute francese.
- Professor J Kingdom e Professor R Silver: Non hanno dichiarato conflitti di interesse.
- Professor L Sentilhes: Il Professor Sentilhes riceve compensi per conferenze e consulenze da Ferring, e compensi per conferenze da Bayer, GSK e SIGVARIS.
Questa collaborazione di specialisti garantisce che le linee guida riflettano una prospettiva completa e basata sulle migliori pratiche cliniche e di ricerca, offrendo un quadro di riferimento robusto per la gestione delle patologie placentari.