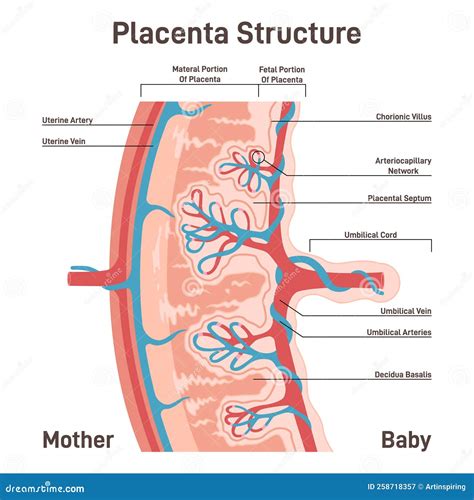
La gravidanza è un periodo di profonda trasformazione fisiologica, durante il quale la placenta assume un ruolo centrale nel garantire il benessere e lo sviluppo del nascituro. Questo organo temporaneo, vitale per il trasferimento di ossigeno e nutrienti dalla madre al feto, si impianta tipicamente nella parte superiore o laterale dell'utero. Tuttavia, in una percentuale di casi, la placenta può svilupparsi nella porzione inferiore dell'utero, in prossimità o a copertura dell'orifizio cervicale interno. Questa condizione, nota come placenta previa, rappresenta una complicanza ostetrica significativa che richiede un'attenta gestione sia durante la gestazione che al momento del parto, a causa del potenziale rischio emorragico e delle implicazioni per la salute materna e fetale.
Cos'è la Placenta Previa? Definizione e Tipologie
La placenta previa si verifica quando il tessuto placentare si impianta nel segmento uterino inferiore, trovandosi in prossimità o a copertura dell'orifizio cervicale interno, l'apertura che collega l'utero al canale vaginale. In una gravidanza normale, la placenta è situata nella parte superiore dell'utero, lontana dal canale del parto, permettendo una progressione fisiologica durante la nascita. La placenta previa, invece, ostruisce parzialmente o totalmente questo passaggio.
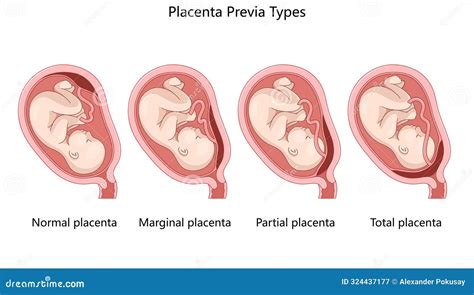
La gravità della placenta previa viene classificata in base all'entità della copertura dell'orifizio cervicale interno. Le tipologie comunemente descritte includono:
- Placenta Previa Marginale (o Laterale): Il margine placentare raggiunge l'orifizio cervicale interno ma non lo copre. La placenta si trova a meno di 2 cm dall'orifizio.
- Placenta Previa Parziale: La placenta copre solo una parte dell'orifizio cervicale interno.
- Placenta Previa Completa (o Centrale): La placenta copre interamente l'orifizio cervicale interno. Questa è la forma più grave e comporta il rischio maggiore di emorragia.
A queste classificazioni si aggiungono descrizioni basate sulla localizzazione sulla parete uterina, come anteriore, posteriore o laterale. La placenta previa anteriore può complicare l'intervento chirurgico in caso di taglio cesareo, mentre quella posteriore tende a presentare un rischio emorragico leggermente inferiore.
La placenta previa si riscontra con un'incidenza variabile, stimata intorno a 1 gravidanza su 250 o 1 su 800 secondo diverse fonti. Circa il 2% delle gestanti può evidenziare una placenta bassa nel secondo trimestre, ma in oltre il 90% dei casi il problema si risolve spontaneamente prima del parto, con la placenta che "risale" o si posiziona più in alto nell'utero grazie all'espansione fisiologica di quest'ultimo.
Fisiopatologia: Meccanismi Sottostanti alla Placenta Previa
Le cause precise della placenta previa non sono sempre completamente elucidate, ma la sua fisiopatologia sembra essere legata a un'alterazione del processo di impianto dell'embrione. Normalmente, l'ovulo fecondato viaggia verso l'utero e si impianta nella parte superiore della parete uterina, dove la vascolarizzazione è ottimale e l'endometrio è più spesso e ricettivo. Tuttavia, diversi fattori possono influenzare questo processo.
Si ipotizza che una alterata vascolarizzazione dell'endometrio o la presenza di cicatrici sull'endometrio (la mucosa che riveste internamente l'utero) possano orientare l'impianto placentare verso il segmento uterino inferiore. Queste alterazioni possono derivare da interventi chirurgici uterini pregressi, come la miomectomia (asportazione di fibromi) o procedure di dilatazione e raschiamento (D&C) eseguite ripetutamente. Anche un utero con anomalie strutturali, come fibromi, può predisporre a un impianto anomalo.
Un altro meccanismo fisiopatologico rilevante è l'espansione del segmento uterino inferiore verso la fine della gravidanza. Questa zona dell'utero si dilata e si assottiglia per accogliere la testa del feto e facilitare il parto. Se la placenta è impiantata in questa regione, le modificazioni della parete uterina possono portare a uno stiramento e, inevitabilmente, a un parziale distacco della placenta dalla parete, con conseguente sanguinamento.
La placenta previa può anche essere associata a condizioni più complesse come la placenta accreta, una condizione in cui la placenta aderisce anormalmente alla parete uterina, penetrando nei tessuti sottostanti. Nelle forme più severe, come la placenta previa percreta, i villi placentari possono attraversare l'intero miometrio e raggiungere organi vicini, come la vescica, complicando enormemente il parto e aumentando il rischio di emorragie severe.
Sintomi della Placenta Previa: Il Sanguinamento Indolore
Il sintomo cardinale della placenta previa è un sanguinamento vaginale improvviso, indolore e di colore rosso vivo, che tipicamente si manifesta dopo la 20ª settimana di gestazione, più frequentemente nel terzo trimestre (tra la 28ª e la 34ª settimana). A differenza del distacco di placenta, la placenta previa non è solitamente associata a dolore o contrazioni uterine, sebbene in circa un quarto dei casi possano comparire contrazioni.
Il sanguinamento può variare da lieve a profuso e, in casi gravi, può mettere a repentaglio la vita della madre e del feto a causa della perdita ematica e del potenziale shock emorragico. È importante notare che la fonte del sanguinamento nella placenta previa è materna.
Tuttavia, è fondamentale sottolineare che la placenta previa può essere asintomatica e venire scoperta incidentalmente durante un'ecografia di routine nel secondo trimestre. Questo sottolinea l'importanza dei controlli prenatali standardizzati.
Fattori di Rischio Associati alla Placenta Previa
Sebbene le cause esatte non siano sempre chiare, diversi fattori sono stati identificati come aumentatori del rischio di sviluppare placenta previa:
- Precedenti gravidanze: Donne che hanno avuto più gravidanze (multiparità) presentano un rischio maggiore.
- Precedente taglio cesareo: Questo è uno dei fattori di rischio più significativi. L'incisione chirurgica nel segmento uterino inferiore, dove spesso avviene il cesareo, può creare aree di tessuto cicatriziale che predispongono a un impianto placentare anomalo nelle gravidanze successive. Il rischio aumenta con il numero di parti cesarei pregressi.
- Anomalie strutturali dell'utero: Condizioni come fibromi uterini o uteri di forma anomala possono interferire con il normale impianto.
- Interventi chirurgici uterini pregressi: Oltre al cesareo, interventi come la miomectomia o procedure multiple di dilatazione e raschiamento (D&C) sono associati a un aumento del rischio.
- Fumo: Il fumo durante la gravidanza è stato collegato a un aumentato rischio di anomalie placentari.
- Uso di droghe: L'uso di sostanze come la cocaina può predisporre a problemi placentari.
- Gravidanza multipla: La presenza di gemelli, triplette o feti multipli può portare a una placenta di dimensioni maggiori, aumentando la probabilità che essa si estenda al segmento uterino inferiore.
- Età materna avanzata: Le donne di età superiore ai 35-40 anni hanno un rischio maggiore.
Placenta previa e placenta bassa | Cosa vuol dire per la tua gravidanza
Diagnosi: L'Ecografia Come Strumento Chiave
La diagnosi di placenta previa si basa principalmente sull'ecografia, uno strumento non invasivo che utilizza onde sonore per creare immagini dell'utero e della placenta. Il sospetto diagnostico sorge tipicamente in presenza di sanguinamento vaginale nel secondo o terzo trimestre di gravidanza.
L'ecografia transvaginale è considerata il metodo più accurato e sicuro per diagnosticare la placenta previa, permettendo di definire con precisione la posizione della placenta rispetto all'orifizio cervicale interno. In caso di dubbi, può essere eseguita un'ecografia transaddominale.
È cruciale distinguere la placenta previa dal distacco di placenta (abruptio placentae), un'altra causa comune di emorragia antepartum in cui la placenta si stacca prematuramente dalla parete uterina. Sebbene clinicamente non sempre distinguibili basandosi solo sui sintomi, l'ecografia è fondamentale per differenziare le due condizioni.
In presenza di sanguinamento vaginale sospetto, l'esplorazione vaginale digitale viene generalmente evitata o eseguita con estrema cautela, poiché può provocare un aumento del sanguinamento. L'esame con speculum, invece, è considerato sicuro.
Il monitoraggio della frequenza cardiaca fetale è sempre indicato nelle donne con sintomi sospetti di placenta previa per valutare il benessere del feto.
Complicanze Potenziali per Madre e Bambino
La placenta previa può comportare una serie di complicanze significative sia per la madre che per il feto:
Per il Feto:
- Posizione fetale anomala: La presenza della placenta nella parte inferiore dell'utero può impedire al feto di assumere la posizione cefalica (testa in giù) ottimale per il parto. Il feto potrebbe presentarsi in posizione podalica (piedi o natiche in basso) o trasversale.
- Restrizione della crescita intrauterina (IUGR): In alcuni casi, la placenta previa può essere associata a una crescita fetale più lenta del previsto.
- Vasa previa: Questa rara ma grave complicanza si verifica quando i vasi sanguigni del cordone ombelicale si trovano nel sacco amniotico e attraversano l'area della cervice, davanti al feto. Questi vasi sono privi di protezione da parte del tessuto placentare o del cordone stesso e possono lacerarsi durante il travaglio o la rottura delle membrane, causando un'emorragia fetale potenzialmente fatale.
- Inserimento velamentoso del cordone ombelicale: I vasi sanguigni del cordone si inseriscono nelle membrane placentari anziché direttamente nella placenta, rendendoli più vulnerabili a danni e compressione.
Per la Madre:
- Emorragia materna: Il rischio principale per la madre è l'emorragia grave, che può richiedere trasfusioni di sangue e, in casi estremi, portare allo shock emorragico.
- Placenta Accreta Spectrum: Come accennato, la placenta previa, specialmente in presenza di precedenti tagli cesarei, aumenta il rischio di placenta accreta, increta o percreta. Queste condizioni rendono difficile e pericolosa la separazione della placenta dopo il parto, aumentando significativamente il rischio di emorragia e la necessità di isterectomia (rimozione dell'utero).
- Necessità di parto cesareo: Nella maggior parte dei casi di placenta previa, specialmente quelle parziali o complete, il parto cesareo è l'unica opzione sicura.
- Rischio di infezione: Procedure chirurgiche come il cesareo comportano un rischio intrinseco di infezione.
Gestione della Gravidanza e Trattamento
La gestione della placenta previa richiede un approccio multidisciplinare e personalizzato, basato sull'età gestazionale, la gravità del sanguinamento, le condizioni materne e fetali, e l'esatta posizione della placenta.
Monitoraggio e Modifica dell'Attività
Nelle forme asintomatiche o con sanguinamento minimo prima delle 36 settimane di gestazione, la gestione può prevedere:
- Ricovero ospedaliero: Per garantire un monitoraggio continuo e un intervento rapido in caso di sanguinamento.
- Modifica dell'attività (riposo modificato): Astensione da sforzi fisici, riposo a letto per la maggior parte della giornata.
- Astensione dai rapporti sessuali: Per evitare di indurre contrazioni o ulteriore sanguinamento.
Se il sanguinamento si interrompe, la paziente può essere dimessa, a condizione che possa raggiungere rapidamente l'ospedale in caso di necessità.
Somministrazione di Corticosteroidi
Se si prevede un parto prematuro (generalmente prima delle 34 settimane di gestazione), vengono somministrati corticosteroidi alla madre per favorire la maturazione dei polmoni fetali, riducendo il rischio di complicanze respiratorie neonatali.
Tempistiche del Parto
Le decisioni relative al momento del parto dipendono da diversi fattori:
- Parto cesareo programmato: Nelle forme di placenta previa che coprono parzialmente o completamente la cervice, e in assenza di sanguinamento severo, il parto cesareo viene generalmente programmato intorno alla 36ª-37ª settimana di gestazione, una volta raggiunta una buona maturità fetale.
- Parto cesareo d'urgenza: Viene indicato in caso di emorragia grave e inarrestabile, instabilità emodinamica materna, o se il monitoraggio fetale rivela anomalie che indicano sofferenza fetale. In queste situazioni, la priorità è la sopravvivenza della madre e del bambino, indipendentemente dalla maturità fetale.
- Parto vaginale: È raramente possibile e solitamente considerato solo nei casi di placenta previa marginale o bassa, dove il bordo placentare è a distanza sufficiente dall'orifizio cervicale interno (tipicamente più di 2 cm), e se il bambino si presenta in posizione cefalica. Anche in questi casi, la decisione è presa dopo un'attenta valutazione dei rischi e dei benefici, e spesso si opta per il cesareo per sicurezza.
Gestione Emozionale e Supporto
La diagnosi di placenta previa può generare ansia e preoccupazione sia nella gestante che nel partner. È fondamentale un supporto psicologico e un'informazione chiara e trasparente da parte del team medico per affrontare al meglio questa complicanza.
Prevenzione e Riflessioni sui Fattori di Rischio
La placenta previa non è una condizione prevenibile. Tuttavia, la consapevolezza dei fattori di rischio può incoraggiare pratiche mediche più prudenti. In particolare, la crescente incidenza di parti cesarei "su scelta" piuttosto che per indicazione medica assoluta solleva interrogativi sulla gestione a lungo termine della salute riproduttiva femminile. Limitare i cesarei non strettamente necessari può contribuire a ridurre i futuri casi di placenta previa e le sue complicanze associate, come la placenta accreta.

La placenta previa, pur essendo una complicanza rara, richiede un'attenzione particolare per garantire la sicurezza sia della madre che del nascituro. Una diagnosi precoce attraverso controlli ecografici regolari, una gestione attenta e una pianificazione oculata del parto sono elementi cruciali per minimizzare i rischi e promuovere un esito favorevole.
tags: #placenta #previa #fisiopatologia