La vita del feto è caratterizzata da alcune particolarità che la rendono profondamente differente dalla vita successiva dopo la nascita. Nel cercare di immaginare il nostro bambino in utero, spesso lo pensiamo nuotare e navigare nella pancia. Ma dove è realmente contenuto il feto durante la gravidanza? Sono tantissime le componenti materne e fetali che garantiscono la vita intrauterina, e tra queste, la placenta. La placenta e gli annessi fetali costituiscono un sistema biologico straordinario, un'interfaccia vitale che permette al feto di svilupparsi in un ambiente protetto, ricevendo tutto il necessario per la sua crescita e liberandosi dei prodotti di scarto. Non è solo un organo funzionale, non è solo una struttura protettiva, è per di più un legame. La placenta umana è l'organo deputato agli scambi metabolici tra la madre e il feto.
Origine ed Evoluzione del Prodotto del Concepimento
Lo zigote, ovvero la cellula che si forma alla fusione tra spermatozoo e ovocita, comincia a dividersi in altre cellule, dette blastomeri, che nel giro di pochi giorni sono una dozzina. Subito dopo la fecondazione, il prodotto del concepimento è costituito da poche cellule che si replicano molto velocemente e che per quanto riguarda il nutrimento dipendono dal tessuto endometriale. In questa fase le cellule si distinguono in due tipi: una parte esterna da cui originerà la placenta; una parte più interna da cui originerà l’embrione. Lo zigote, che circa una settimana dopo la fecondazione scende nell'utero, per alcuni giorni utilizza le sostanze nutritive accumulate nell'uovo. Quando le riserve sono esaurite, deve trovare risorse all'interno dell'organismo materno, nell'utero, che si è preparato a questo fin dal momento dell'ovulazione, precedente alla fecondazione.
L’endometrio viene preparato dall’effetto del progesterone: le ghiandole endometriali sono ricche di secreto, contenente glicogeno. Nella mucosa dell'utero, infatti, la circolazione sanguigna è diventata più intensa, le ghiandole hanno aumentato la loro attività e sono comparse nuove cellule, che ne hanno accresciuto lo spessore: la mucosa uterina così trasformata prende il nome di decidua e sarà eliminata al termine del parto. Trascorsi più o meno sette giorni dal concepimento, la blastocisti, ossia la forma più avanzata dello sviluppo embrionale, comincia la sua penetrazione nell’endometrio. Dopo un tempo che, in linea di massima, corrisponde ad altri sei giorni, la blastocisti viene avvolta dall’endometrio e prosegue con il suo sviluppo.
La Struttura dei Villi Coriali e la Formazione della Placenta
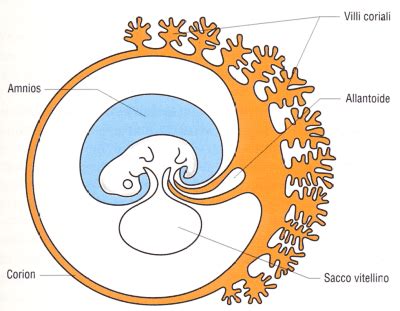
La comparsa di vasi sanguigni nel corion, una delle membrane extraembrionali, è il primo passo nella formazione della placenta: durante la 3ª settimana di gestazione, allo stadio di blastocisti, si formano i villi coriali, estroflessioni ramificate che sporgono dal corion ed entrano in contatto con i tessuti materni; essi continuano a ingrandirsi e ramificarsi, formando una rete intricata nella parete uterina, dove i vasi sanguigni continuano a essere erosi. Uno dei compiti è quello di ridurre al minimo la distanza tra sangue materno e fetale; questo compito è svolto dai villi coriali, che compaiono a partire dal 13º giorno come citotrofoblasto. Successivamente viene interposto uno stroma connettivale di derivazione mesodermica in cui verranno inseriti capillari arteriosi e venosi.
Le cellule del citotrofoblasto continuano a proliferare, e tendono alla decidua basale dove sono i vasi materni, formando uno strato parallelo ad essa, il disco trofoblastico, attorno a cui il sinciziotrofoblasto si contrae. Fino alla seconda settimana, i villi circondano l'intera superficie del corion. Durante il terzo mese, contemporaneamente all'espansione del corion, i villi situati sulla parte decidua capsulare vengono stirati fino a scomparire. Alla parte opposta, sullo strato basale, i villi diventano più folti, lunghi e ramificati per compensare la scomparsa dei villi dal lato deciduale. Inizialmente, l’embrione impiantato si nutre per diffusione delle sostanze nutritive, ma ben presto si stabilisce una rete vascolare, tramite la quale il trofoblasto si mette in rapporto con la circolazione materna. La placenta definitiva, verso il quarto-quinto mese di gravidanza, presenterà dai 10 ai 30 cotiledoni materni: essi sono delle porzioni di placenta, che vengono divise dalla presenza di setti connettivali che si dipartono dalla decidua basale.
Funzioni Fisiologiche: Oltre il Semplice Nutrimento
La placenta è un organo che collega il feto in sviluppo alla parete uterina per consentire l'assorbimento dei nutrienti, la regolazione termica, l'eliminazione dei rifiuti e lo scambio di gas attraverso la fornitura di sangue della madre; per combattere l'infezione interna; e per produrre ormoni che supportano la gravidanza. In utero svolge le funzioni di polmoni, reni, fegato, apparato digerente, ghiandola endocrina e pelle. La placenta permette quindi al feto di respirare, nutrirsi, eliminare le sostanze di scarto e proteggersi dalle infezioni; inoltre attenua gli effetti di farmaci, alcolici e nicotina nel caso fossero assunti dalla madre.
A livello della placenta, ossigeno e sostanze nutritive come glicidi, lipidi e aminoacidi del sangue materno passano al sangue fetale che ne è poverissimo. Al contrario le sostanze di rifiuto come l’urea, e l’anidride carbonica (che dopo la nascita eliminiamo rispettivamente con le urine e con la respirazione), passano dal sangue fetale al sangue materno sempre attraverso la placenta. Questo scambio non avviene solo per osmosi, cioè per differenza delle concentrazioni fra i due versanti, ma anche per veri e propri meccanismi di trasporto attivo o facilitato, piuttosto selettivo. Ricerche eseguite con il microscopio elettronico hanno dimostrato che il bordo libero dei villi coriali presenta una serie di microvilli capaci di inglobare con i loro movimenti macromolecole proteiche o lipoproteiche.
Per quel che concerne le funzioni depurative per i liquidi corporei del feto, durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno. Per quanto riguarda la protezione immunitaria, attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, la placenta consente il passaggio degli anticorpi al cucciolo. Tuttavia, questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni, pur con delle eccezioni.
Placenta (animazione 3D)
Il Ruolo Endocrino della Placenta
Una delle funzioni più importanti della placenta è la produzione di ormoni aventi lo scopo di regolare le attività della gravidanza; uno dei primi ormoni realizzati è la gonadotropina corionica. Essa stimola inizialmente il mantenimento del corpo luteo gravidico, che a sua volta libera estrogeni e progesterone, inducendo così il processo di feedback negativo sull'ipotalamo. In seguito, la HCG agisce sulle ghiandole surrenali (sia del feto che della madre), ove viene aumentata la secrezione di un particolare ormone steroideo, il DHEA. Quest'ultimo viene riportato con il sangue nella placenta e viene modificato in alcuni estrogeni. Le conseguenze della liberazione di progesterone e estrogeni a gravidanza in corso sono: mantenimento della decidua e differenziazione delle ghiandole mammarie da parte del primo; crescita dell'utero e delle stesse ghiandole mammarie da parte dei secondi.
La placenta svolge funzioni molto più varie e complesse di quanto non si ritenesse in passato. Provvede infatti alla sintesi proteica con un ritmo superiore a quello di qualsiasi altro organo, fegato compreso: si calcola che nella fase terminale la sua produzione di proteine sia pari a 7,5 g al giorno. La sua attività endocrina copre inoltre una gamma di funzioni particolarmente estesa e il controllo che esercita nel corso della gravidanza può essere paragonato a quello svolto dall'ipofisi nell'adulto. Infine, il suo intervento nella biogenesi degli ormoni steroidei è interdipendente con quello del feto (unità fetoplacentare), in rapporto alla particolare distribuzione degli enzimi necessari alla loro sintesi.
Adattamenti Circolatori: La Vita Intrauterina
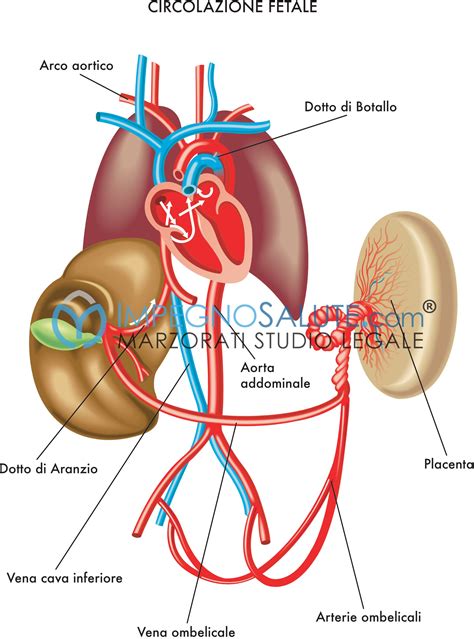
La circolazione ha il compito di portare sostanze nutritive e ossigeno a tutti i tessuti periferici, e nel contempo di eliminare le sostanze di rifiuto e l’anidride carbonica. Ciò avviene nell’embrione e poi nel feto con il sistema cardiocircolatorio, formato da cuore, arterie e vene, con il sangue che vi circola all’interno. Per questo motivo, a livello dell'arteria polmonare troviamo il dotto arterioso di Botallo, che consente il passaggio del sangue dall'arteria polmonare direttamente all'aorta (evitando dunque i polmoni). Le arterie ombelicali portano nuovamente il sangue alla placenta, dove questo potrà ricevere un nuovo carico di ossigeno e nutrienti dal sangue materno. Alla nascita, il legame tra placenta e feto si interrompe con l’esalazione del primo respiro: il primo vagito del neonato permette l’ingresso di aria nei polmoni, la fuoriuscita di liquido e quindi l’inizio di una circolazione sanguigna autonoma ed indipendente da quella materna.
Il Cordone Ombelicale e il Sacco Amniotico
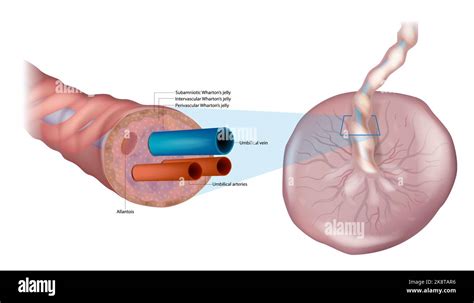
Il cordone ombelicale collega la placenta al feto, può crescere fino a 60 centimetri e permette al feto di muoversi. Il cordone ombelicale si forma contemporaneamente all’embrione, mantenendo collegato il feto alla placenta. Si tratta di un cordone costituito da tre vasi sanguigni, i quali sono protetti da una gelatina chiamata di Wharton, che cresce con il feto. Il sacco amniotico è una sorta di bolla piena di liquido in cui fluttua l’embrione. Il sacco è ricoperto dal corion, una pellicola protettiva, il cui strato esterno diventerà poi la placenta. Il liquido amniotico svolge una funzione protettiva, garantendo al feto la possibilità di muoversi liberamente, essendo protetto dagli urti. Nel primo trimestre il liquido amniotico viene assorbito dalla pelle del bambino; nel secondo, grazie al funzionamento dei reni, il bambino potrà inghiottire liquido amniotico ed espellere urina, mantenendo stabile la quantità di liquido.
Anomalie di Sede e Patologie Placentari
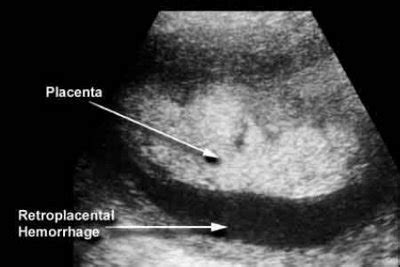
Le anomalie di sede sono essenzialmente rappresentate dalla placenta tubarica, impiantata nell'angolo tubarico del cavo uterino, e dalla cosiddetta placenta previa, inserita interamente o in parte nella zona più bassa dell'utero, nel segmento inferiore che è quello destinato a formare il canale del parto. Quest'ultima alterazione è la più importante perché, oltre che di un'emorragia più o meno intensa, può essere responsabile di sfavorevoli presentazioni del feto (di spalla, di podice) o di complicanze del parto. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il cucciolo non sopravviva. Questo è il motivo per cui, accertata la diagnosi di placenta previa, si opta per la nascita con taglio cesareo.
Il distacco di placenta è un’emergenza ostetrica che si verifica quando, prima del tempo, la placenta si stacca dalle pareti dell’utero. Evenienza che si concretizza raramente e in gestazioni già problematiche - a favorirla, per esempio, sono l’età elevata della madre e l’ipertensione - in acuto ha come sintomo un dolore improvviso, costante e localizzato. Il distacco intempestivo di placenta normalmente inserta può avvenire per cause meccaniche o traumatiche (cadute, traumi addominali, colpi di tosse violenta ecc.), malattie degli annessi fetali (polidramnio), cause di origine fetale o locale. Il mancato distacco della placenta, dopo l’espulsione del feto, nel periodo del secondamento, può essere determinato da deficienza delle contrazioni uterine (inerzia uterina) o da alterazioni del miometrio e della placenta (abnorme aderenza della placenta al miometrio). Gran parte delle complicanze ostetriche, fra cui aborti ricorrenti, il difetto di accrescimento del feto, la preeclampsia (gestosi), la sofferenza fetale, avvengono proprio per un deficit della placenta.
La Prospettiva Comparata e lo Sviluppo Evolutivo
La placenta, che permette di stabilire contatti diretti fra l’embrione e il corpo materno per il passaggio del nutrimento, si trova in tutti gli organismi vivipari. Nonostante questa correlazione diretta, tuttavia, la viviparità e la placenta si sono sviluppate nei diversi gruppi del regno animale indipendentemente l’una dall’altra. Una condizione necessaria per lo sviluppo della placenta è che i tessuti che la costituiscono siano localizzati in superficie e che si possa formare una rete di vasi in grado di trasportare sostanze nutritive dai tessuti materni all’embrione. I Mammiferi marsupiali, con i quali si instaura la viviparità, sono impropriamente definiti aplacentati, in quanto possiedono una placenta coriovitellina nella quale si stabilisce una connessione tra la parete uterina e quella del corion, a cui si addossa il sacco del tuorlo, ricco di vasi vitellini. Nei Placentati, il processo di viviparità raggiunge livelli di massimo perfezionamento grazie a una placentazione più efficace, nella quale la connessione con la parete uterina è stabilita da quella parte di corion alla quale si addossa l’allantoide, con i vasi allantoidei che trasportano le sostanze dalla madre all’embrione: questo tipo di placenta è detto placenta corioallantoidea o allantoplacenta.
Il Secondamento e il Distacco Naturale
Il distacco e l’espulsione della placenta dal feto avviene subito dopo il parto, in una fase detta secondamento. In quel momento l’utero attua un meccanismo di contrazione tetanica noto con il nome di globo di sicurezza che ferma l’emorragia. Un mancato distacco placentare completo può portare a perdite ingenti di sangue e quindi shock. Dopo il parto, la placenta viene espulsa nella grande maggioranza dei casi in maniera spontanea a circa mezz’ora dalla nascita del cucciolo. Ciò avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. Il taglio del cordone ombelicale avviene dopo la nascita, e con un parto eutocico (vaginale), si può aspettare che smetta di pulsare, poi anche la placenta viene espulsa per via vaginale. Il taglio del cordone ombelicale è un atto che il papà o l’accompagnatore possono fare, sotto la guida dell’ostetrica, sempre presente.