L'ovodonazione è una pratica complessa e delicata che offre a molte donne la possibilità di realizzare il desiderio di maternità. Quando si ricorre a questa tecnica di riproduzione assistita, l'obiettivo primario è creare un ambiente uterino ottimale per l'attecchimento e lo sviluppo dell'embrione. Questo processo, tuttavia, solleva diverse questioni mediche e dibattiti, in particolare riguardo all'uso di farmaci specifici come il cortisone e alle strategie per la preparazione endometriale.
L'ovodonazione è una pratica che coinvolge in maniera anomala il sistema immunitario, trattandosi di un trapianto totalmente allogenico rispetto al trapianto parzialmente allogenico di una gravidanza naturale. Per questo motivo, in alcuni centri quando si ricorre all'ovodonazione si utilizza il cortisone per ostacolare il rigetto dell'embrione, tentando di inibire i linfociti Natural Killer ed evitare un rigetto. Questa strategia mira a modulare la risposta immunitaria materna, che potrebbe potenzialmente percepire l'embrione, geneticamente estraneo, come un corpo estraneo da eliminare.
Nonostante la logica sottostante, è fondamentale sottolineare che sono tutte pratiche però empiriche, che non hanno nessuna conferma scientifica certa. La validità scientifica dell'uso routinario del cortisone in tutti i casi di ovodonazione è quindi ancora oggetto di discussione e ricerca. Molto probabilmente, l’utilità di tutti questi “adds-on” è veramente ridotta. Un farmaco che, al contrario, ha dimostrato essere utile nel ridurre il rischio di gestosi nelle gravidanze da ovodonazione, agendo quindi sulla risposta immunitaria, è la cara vecchia cardioaspirina.

Il parere di molti specialisti converge sul fatto che le terapie devono avere un razionale. Il cortisonico, in vista della fecondazione medicalmente assistita, si usa specificamente in caso di autoimmunità. Se non viene prescritto, ciò significa che non serve in quel determinato contesto clinico. È cruciale comprendere che un farmaco come il cortisone non può essere assunto in base alla “sensazione che possa servire”, ma deve essere impiegato sempre e comunque quando ve ne è precisa indicazione, ovvero in caso di autoimmunità. L'assenza di una condizione autoimmune non giustifica il suo impiego indiscriminato. Questo approccio basato sull'evidenza clinica è essenziale per evitare effetti collaterali potenzialmente controproducenti e per garantire l'efficacia del trattamento.
Un esempio pratico di questa indicazione si riscontra in alcuni casi clinici complessi. Ad esempio, una donna di 51 anni con il marito di 52 anni, dopo dieci anni di trattamenti infruttuosi, ha rivelato allo screening autoimmunitario una leggera positività per gli anticorpi anti-cardiolipina e anti-tiroperossidasi. In una situazione del genere, una terapia con aspirina e cortisone è stata ritenuta necessaria. Anche in un altro caso, una donna single di 52 anni in menopausa, dopo diversi tentativi infruttuosi, ha presentato risultati di screening per trombofilia e autoimmunità, mostrando positività per gli anticorpi anti-cardiolipina e anti-beta-2-glicoproteina. Anche in questa circostanza, l'uso di cortisone, integrato in un protocollo personalizzato, è stato parte integrante del trattamento. Questi esempi evidenziano come il fattore immunologico sia sempre più riconosciuto come importante, ma il suo trattamento con cortisone è mirato a specifiche condizioni autoimmuni.
La Preparazione Endometriale: La Chiave per un Utero Ricettivo
Oltre all'aspetto immunologico, un elemento cruciale per il successo dell'ovodonazione è la preparazione dell'endometrio, lo strato più interno dell'utero dove gli embrioni si annidano. Nell’ovodonazione, la donna accoglie nel suo utero embrioni ottenuti in vitro dalla fecondazione di ovuli donati. È necessario pertanto che l’utero sia pronto ad accogliere una gravidanza, il che può avvenire in maniera spontanea o, più frequentemente, tramite l’aiuto di farmaci. Affinché si instauri una gravidanza, l’utero deve essere recettivo, cioè ben preparato per favorire l’attecchimento.
L’endometrio ha delle fasi cicliche, ovvero solo in alcuni giorni del ciclo mestruale è pronto ad accogliere il prodotto del concepimento. Nei cicli di fecondazione assistita di tipo eterologo, la donna che deve accogliere gli embrioni deve necessariamente avere un endometrio che permetta l’instaurarsi della gravidanza; affinché questo avvenga è prassi comune eseguire una preparazione mediante l’utilizzo di farmaci. I farmaci utilizzati sono estrogeni e progesterone, ormoni che la donna produce fisiologicamente per preparare l’utero. Questi vengono somministrati o per via orale, o per via trans dermica o per via vaginale. La somministrazione avviene in maniera sequenziale: prima si assumono gli estrogeni e in un secondo momento il progesterone.
Il trattamento ormonale ricevuto dalla persona che riceve l'ovulo è molto più delicato di quello che viene somministrato in una FIVET con i propri ovociti, in quanto non è necessaria alcuna stimolazione ovarica. Questo trattamento è più focalizzato sulla preparazione dell'endometrio. Se la donna che riceve gli ovuli ha ancora la funzione ovarica, può essere necessario un passo precedente di soppressione pituitaria per fermare il flusso ormonale interno. A questo scopo, nel ciclo mestruale che precede l'ovodonazione, possono essere somministrati gli analoghi di GnRH, che consistono in iniezioni o spray nasale iniziati intorno al 22° giorno del precedente ciclo mestruale. Il loro scopo è mantenere le ovaie della paziente a riposo in modo che non influenzino il trattamento di ovodonazione. È anche possibile che la ricevente riceva solo contraccettivi orali.
Successivamente, gli estrogeni cominciano ad essere somministrati in dosi crescenti dopo il calo delle mestruazioni per far crescere l'endometrio. In genere si usano cerotti agli estrogeni, come Evopad, o compresse di estradiolo orale, come Meriestra. Il progesterone, invece, la cui somministrazione inizia il giorno della puntura del donatore (se la donazione è fresca) o il giorno della fecondazione (se la donazione è in vitro), ha la funzione di trasformare l'endometrio in modo che diventi ricettivo. Il progesterone viene solitamente somministrato per via orale o vaginale.

Il medico esegue delle ecografie di controllo per valutare l’aspetto ecografico e lo spessore endometriale. L’ideale sarebbe ottenere un endometrio trilaminare, aspetto tipico della fase periovulatoria della donna in cui nella parte interna dell’utero si osserva un’immagine che riproduce 3 bande, e di spessore superiore a 7 millimetri. La crescita dell'endometrio della ricevente viene controllata mediante ultrasuoni fino a raggiungere lo spessore dell'endometrio adatto al trasferimento, che dovrebbe essere compreso tra 7 e 10 mm. Se necessario, il ginecologo può regolare la dose di farmaci ormonali durante il ciclo.
Alcune donne possono avere difficoltà nel raggiungimento di questi parametri ecografici, per cui si può aumentare le dosi della terapia fatta precedentemente o pensare di effettuare un trasferimento embrionario su un ciclo spontaneo, ovvero senza somministrare farmaci. A differenza dei cicli di fecondazione omologa, in ovodonazione non vengono utilizzate gonadotropine esogene, ovvero i farmaci iniettivi che servono a stimolare la crescita follicolare nelle ovaie, perché ovviamente non è necessario che le ovaie della ricevente lavorino.
Il Percorso Dettagliato dell'Ovodonazione: Dalla Scelta alla Gravidanza
Oggi, molte donne trovano necessario ricorrere all'ovodonazione per soddisfare il loro desiderio di diventare madri. Si tratta di una decisione importante che non è facile da accettare per nessuno. Ipotizzando che il futuro bambino non avrà la stessa genetica della madre, si richiede tempo e, in molti casi, assistenza psicologica da parte della clinica di riproduzione assistita. Il supporto psicologico è considerato una parte molto importante del trattamento di ovodonazione, in quanto può aiutare le coppie a superare il processo quotidiano, a ridurre il livello di ansia e a vedere tutto con più ottimismo. Non tutte le coppie hanno bisogno di aiuto psicologico, poiché alcune di loro sono già consapevoli di avere problemi di infertilità e vedono nell'ovodonazione l'unico modo per avere un figlio.
Una volta che la donazione di ovuli è stata accettata dalla coppia ricevente, il personale della clinica deve trovare una donatrice compatibile per iniziare l'intero processo di ovodonazione. A tal fine, è necessario cercare nella propria banca dati o, se del caso, nella banca degli ovuli con cui si lavora, una donatrice di ovuli che soddisfi diverse condizioni: gruppo sanguigno e fattore Rh compatibili con il ricevente e caratteristiche fenotipiche simili al destinatario (altezza, colore della pelle, colore degli occhi, colore dei capelli, ecc.). L'assegnazione del donatore sarà sempre effettuata cercando la massima somiglianza possibile con il ricevente e in nessun caso la coppia o la donna potrà scegliere le caratteristiche fisiche per capriccio. Allo stesso modo, la clinica deve sempre garantire l'anonimato della donatrice di ovuli, ai sensi dell'articolo 5 della Legge 14/2006 sulle Tecniche di Riproduzione Umana Assistita.
Sempre più cliniche includono il test di compatibilità genetica nella batteria di prova del donatore, in modo che si possa fare una migliore corrispondenza con la coppia ricevente. Questo test consiste in un'analisi genetica della donatrice di ovuli e del partner maschile della ricevente, in modo da studiare se esiste un rischio di trasmissione di una malattia genetica al futuro bambino. Se il test indica che entrambi sono portatori della stessa mutazione che potrebbe portare alla malattia, la donatrice di ovuli verrebbe scartata e la clinica ne cercherebbe un'altra.
Quando si esegue un processo di donazione di ovuli con lo sperma del partner, è essenziale che il partner abbia una consulenza andrologica e test approfonditi. Questi test possono includere l'analisi della frammentazione del DNA spermatico e il test FISH, che sono cruciali per valutare la qualità del campione seminale e ottimizzare le possibilità di successo. Ad esempio, in un caso studio, la frammentazione del DNA spermatico leggermente elevata è stata trattata con antiossidanti e selezione FertileChip durante il prelievo degli ovuli da donatrice, contribuendo al successo della gravidanza.
Una volta confermato che la ricevente è pronta, si può affermare l'assegnazione della donatrice. Una volta prelevati gli ovociti, questi sono osservati nel laboratorio dai biologi per valutare il grado di maturazione. Più tardi si realizza l’inseminazione degli ovociti attraverso la tecnica ICSI (iniezione intra-citoplasmatica di spermatozoi) che consiste nell’iniettare un unico spermatozoo all’interno dell’ovocita. Questo procedimento aumenta le probabilità di fertilizzazione e quindi è un processo che viene sempre realizzato. Gli ovuli maturi ottenuti dalla donatrice vengono poi fecondati con questi spermatozoi capacitati. Il giorno dopo la fecondazione, l'embriologo controllerà il numero di embrioni fecondati e la loro qualità. Allo stesso modo, la qualità dell'embrione sarà valutata ogni giorno che gli embrioni passeranno in coltura, al fine di effettuare una migliore selezione e trasferire l'embrione o gli embrioni con una maggiore probabilità di impianto.
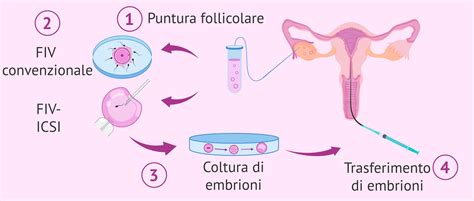
Ci troviamo nell’ultima fase del processo, ed è il momento nel quale la coppia dovrà recarsi a Barcellona o nella clinica prescelta. Il trasferimento degli embrioni è indolore e la sua durata è di 10 minuti all’incirca. Prima d’eseguire il ‘transfer’, la coppia manterrà un colloquio con il ginecologo per scegliere il numero d’embrioni che saranno trasferiti. La legislazione spagnola nelle tecniche di riproduzione assistita determina che la trasferenza non sarà superiore, in nessun caso, alla trasferenza di 3 embrioni. È fondamentale essere coscienti e informati dei rischi della gravidanza plurigemellare, rischi principalmente dovuti alla possibile prematurità nella nascita dei feti, e le conseguenze fisiche e psichiche di questo fatto. Spesso, poiché in un'ovodonazione si ottiene di solito un buon numero di embrioni di qualità, il trasferimento avviene il quinto giorno, quando sono in fase di blastocisti e la loro probabilità di impianto è più alta. Per quanto riguarda il numero di embrioni da trasferire, gli specialisti raccomandano il trasferimento di un solo embrione, poiché il tasso di gestazione con una ovodonazione è più alto e, quindi, il rischio di gravidanza multipla è maggiore se si trasferiscono 2 embrioni.
Dopo aver scelto il numero d’embrioni da trasferire, nel caso in cui ci sia un sopranumero d’embrioni, questi potranno essere crioconservati per ulteriori tentativi. L'embrione o gli embrioni saranno introdotti nell'utero della donna utilizzando una cannula di trasferimento. Il processo è guidato da un'ecografia, per controllare che gli embrioni siano depositati sul fondo dell'utero. Trascorsi 13 giorni dal ‘transfer’ degli embrioni si realizzerà il test di Bhcg nel sangue. Questo esame sarà l’unico affidabile per garantire il successo della tecnica di riproduzione assistita. Dopo il trasferimento dell'embrione inizia il periodo di attesa beta, che dura circa 15 giorni. Nel caso di ovodonazione, il ginecologo probabilmente istruirà la donna a continuare a prendere estrogeni e progesterone per integrare la fase luteale. Questa mediazione viene di solito somministrata fino alla 12a settimana di gravidanza. Se il test di gravidanza è negativo, la donna deve interrompere tutti i farmaci per indurre le mestruazioni e iniziare un altro ciclo mestruale.
Infertilità e ovodonazione
Dibattiti e Strategie Personalizzate nella Preparazione Endometriale
Riuscire ad avere un buono spessore endometriale è una delle questioni più controverse per le pazienti che ricevono ovuli in donazione. Lo spessore dell’endometrio e il suo aspetto ecografico sono due variabili che sono state ampiamente discusse in una moltitudine di articoli. Noi medici abbiamo ancora opinioni diverse sul modo migliore di riuscire ad avere un buon endometrio per il transfer embrionale. Una revisione Cochrane recente conclude che non esiste un protocollo ideale: estradiolo in pillole o cerotti, progesterone vaginale o intramuscolare, agonisti della GnRH o previ per evitare l’ovulazione spontanea. Tutti gli studi mostrano risultati simili. E come succede nella maggior parte dei casi, si raccomanda di realizzare degli studi aggiuntivi per arrivare ad avere dei risultati significativi.
Per quanto riguarda i valori limite per decidere se cancellare o meno un ciclo, ci sono opinioni contrastanti. In primo luogo, perché alcuni aspetti come il pattern ecografico dell’endometrio sono abbastanza soggettivi, e in secondo luogo perché fino al momento non esiste nessuno studio che dimostri qual è lo spessore minimo o massimo che permetta di fare una previsione sul risultato del trattamento (bisogna tenere in considerazione che in questi casi uno spessore maggiore non sempre è migliore). Esistono studi condotti da importanti gruppi di ricerca che hanno scoperto che anche con un endometrio di 4mm si possono ottenere gravidanze normali. Questo porta a una certa confusione tra le pazienti, specialmente quelle che vengono da altri paesi per realizzare il ciclo di ovodonazione. In questi casi, la raccomandazione è sempre la stessa: l’équipe che segue la paziente ha lo stesso interesse che ha la paziente di riuscire ad ottenere un buon risultato, quindi si deve avere completa fiducia nello specialista.

Una delle domande ricorrenti riguarda la possibilità di effettuare un'ovodonazione senza assunzione di farmaci, o su ciclo spontaneo. Quando una persona non ha mai avuto problemi di crescita dell'endometrio, né in precedenti cicli di ICSI omologhe (ad esempio, raggiungendo 14 mm), né durante cicli non stimolati, potrebbe sembrare logico chiedersi se sia possibile un'ovodonazione senza assunzione di farmaci. Tuttavia, di solito è la ricevente che si sincronizza con la donatrice, perché quest'ultima ha dei tempi di maturazione degli ovociti che non sono prevedibili con esattezza, ma soltanto approssimativamente. Quindi il ciclo spontaneo della ricevente potrebbe non essere perfettamente in linea con i tempi della donatrice, rendendo la sincronizzazione complessa. Utilizzare pillole di estradiolo assunte per via orale o vaginale, o come cerotti transdermici, è una pratica comune. Non è necessario come prima opzione l’amministrazione di analoghi GnRH per inibire l’ovulazione. La maggior parte delle volte l’estradiolo preso dall’inizio del ciclo ha funzione di contraccettivo inibendo il ciclo naturale della paziente. Iniziare il progesterone dopo aver ottenuto gli ovuli della donatrice è cruciale, in questo modo si ha il tempo di riassegnare un’altra donatrice alla ricevente qualora avvenisse un problema di fecondazione inaspettato.
Diverso è il caso di transfer su ciclo spontaneo da embrioni congelati. Se una paziente ha una buona produzione ormonale endogena e ottiene un endometrio adatto, può sicuramente effettuare un trasferimento di embrioni crioconservati senza l'integrazione di ormoni. Questo approccio è possibile anche per il trattamento di adozione degli embrioni, che possono essere fatti anche in un ciclo naturale e, inoltre, questi embrioni saranno sempre crioconservati. Per quanto riguarda la sincronizzazione per un transfer a fresco su ciclo spontaneo, alcuni centri potrebbero dichiarare di essere disposti a farlo. La possibilità di sincronizzare la donante con la ricevente in un ciclo spontaneo per un transfer a fresco è un punto di dibattito, e molti centri si orientano verso protocolli che offrono maggiore controllo e prevedibilità.
Considerazioni Specifiche e Aspetti Particolari
La donazione di ovuli è una tecnica ad alte prestazioni che permette di ottenere una gravidanza nel 60% dei cicli eseguiti e raggiunge tassi di gravidanza cumulativi di oltre il 90% in soli 3 tentativi. La sua performance è indipendente dall'età della donna, il che la rende una grande soluzione per tutte quelle donne, qualunque sia la loro età, che hanno fallito i trattamenti convenzionali. L'unico requisito di cui una donna ha bisogno è di avere un utero sano e di essere in buona salute, quindi non è consigliabile eseguirlo su donne oltre i 50 anni. Raggiungere una gravidanza oltre i 50 anni, soprattutto per le donne in menopausa, presenta sfide uniche. La menopausa segna la fine degli anni riproduttivi naturali di una donna, rendendo impossibile concepire senza intervento medico. L’uso di tecnologie riproduttive avanzate, come la donazione di ovuli e la terapia ormonale, gioca un ruolo cruciale nell’affrontare queste sfide.
Una volta ottenuta la gravidanza attraverso l'ovodonazione, la gestazione si evolve allo stesso modo di una gravidanza con i propri ovuli. La donna può avere gli stessi sintomi e anche il follow-up della gestazione è lo stesso. Per quanto riguarda l'amniocentesi, non è necessaria in linea di principio in una gravidanza da ovodonazione. Gli ovuli donati provengono da donatori giovani e sani, nella maggior parte dei casi sotto i 30 anni. La probabilità che questi ovuli accumulino mutazioni genetiche è bassa e quindi non è necessario eseguire un'amniocentesi anche se la madre ricevente è in età materna avanzata. Lo screening combinato del primo trimestre viene solitamente effettuato perché non presenta complicazioni o rischi. Tuttavia, è sempre consigliabile seguire le istruzioni del medico responsabile del controllo della gravidanza.
Valutazioni approfondite pre-trattamento e protocolli personalizzati sono cruciali per risultati di successo nella donazione di embrioni. Questo include non solo la preparazione endometriale e la gestione immunologica, ma anche l'analisi di altre condizioni preesistenti nella ricevente. Ad esempio, in un caso di una donna con Tiroidite di Hashimoto trattata con Eutirox, il monitoraggio ecografico ha mostrato un endometrio trilaminare adeguato e i livelli di TSH sono stati stabilizzati con dosaggi aggiustati di Eutirox prima del trasferimento, dimostrando l'importanza di un approccio olistico e personalizzato. L'esame istologico che ha mostrato iperplasia ghiandolare semplice, trattata con terapia progestinica, sottolinea ulteriormente la necessità di affrontare ogni aspetto della salute uterina prima del transfer.
tags: #ovodonazione #senza #cortisone