Nel cammino verso la genitorialità, l'inseminazione artificiale (IA) rappresenta una delle opzioni più accessibili e meno invasive all'interno dei trattamenti di riproduzione assistita. Questo approccio delicato fornisce un aiuto al processo naturale del concepimento, facilitando l'incontro tra ovulo e spermatozoo. Comprendere a fondo le sue dinamiche, i requisiti, i tassi di successo e, non meno importante, le sfumature emotive che accompagnano ogni fase, è fondamentale per le coppie e le donne che considerano questa strada. Dal processo clinico alle attese cariche di speranza, fino alle decisioni informate sui passi successivi, l'inseminazione artificiale si rivela un percorso complesso e multifaccettato.
Comprendere l'Inseminazione Artificiale: Una Panoramica Generale
L'inseminazione artificiale è un trattamento di riproduzione assistita che si propone di facilitare la fecondazione introducendo lo sperma direttamente nell'utero della donna. Questa procedura può essere sia coniugale (CAI), quando viene utilizzato lo sperma del partner, sia con sperma di donatore (DAI), nel caso in cui sia necessario ricorrere a un donatore anonimo. Il trattamento dell'IA è concepito come un piccolo aiuto al processo naturale del concepimento, poiché consiste semplicemente nel depositare lo sperma condensato nell'utero della donna con l'aiuto di una cannula flessibile. È cruciale sottolineare che la fecondazione tra l'ovulo e lo sperma avverrà naturalmente nelle ore o nei giorni successivi all'introduzione dello sperma.
Questa metodologia è generalmente consigliata solo in casi lievi di sterilità, in particolare quando la donna è giovane e la sua riserva ovarica non è ancora compromessa. Il successo di questa tecnica si riflette nel fatto che, ad esempio, in Spagna, secondo gli ultimi dati pubblicati dalla Società Spagnola di Fertilità (SEF), nel 2017 sono nati 4.247 bambini grazie all'inseminazione artificiale. Spesso, l'IA è la prima tecnica indicata quando una coppia si rivolge a una clinica della fertilità, proprio per la sua relativa semplicità e per essere il trattamento più economico tra quelli di riproduzione assistita, qualora vi sia una possibilità concreta di successo.
La Procedura di Inseminazione Artificiale: Passaggi Chiave e Aspetti Pratici
La procedura di inseminazione artificiale è nota per la sua semplicità e per essere quasi indolore, tanto da non richiedere solitamente l'anestesia. Viene eseguita nell'ambulatorio del ginecologo, senza la necessità di entrare in sala operatoria. Il tempo per l'inseminazione artificiale di solito impiega circa 5 minuti se non ci sono difficoltà. La paziente deve attendere circa 15 giorni per fare un test di gravidanza per confermare il successo del trattamento, un periodo noto come beta-attesa.
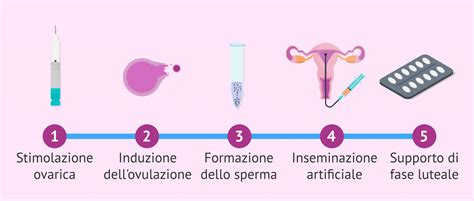
Una volta effettuata l'inseminazione, si consiglia di far riposare la donna per 15-25 minuti sulla barella o nella sala di recupero. Questo breve periodo di riposo è principalmente per il suo maggiore comfort e tranquillità, e non è strettamente necessario né aumenta le probabilità di successo, a meno che il ginecologo non lo indichi per qualche motivo particolare. La fecondazione intrauterina (IUI), come è tecnicamente definita, presuppone che gli spermatozoi, una volta depositati, debbano poi viaggiare attraverso le tube di Falloppio per raggiungere l'ovulo e fecondarlo, replicando così il processo naturale con un "piccolo aiuto" iniziale. Questo dimostra come l'IA sia un trattamento che integra e supporta la biologia del corpo femminile.
Requisiti Fondamentali per l'Accesso all'Inseminazione Artificiale
Per poter considerare l'inseminazione artificiale come un'opzione valida, è essenziale che sia la donna che l'uomo si sottopongano a specifici test di fertilità. Questi esami sono volti ad assicurare che vengano soddisfatti determinati requisiti, fondamentali per massimizzare le possibilità di successo del trattamento. Se questi requisiti di base sono soddisfatti, l'inseminazione artificiale può rappresentare una soluzione definitiva al problema riproduttivo.
I requisiti chiave includono:
- Buona qualità dello sperma: Il maschio deve avere una quantità sufficiente di sperma mobile e di buona morfologia, fattori cruciali per la fecondazione.
- Capacità di ovulazione della donna: È indispensabile che la donna sia in grado di ovulare, sia spontaneamente sia attraverso l'induzione con farmaci ormonali. Questo assicura la presenza di un ovulo maturo pronto per essere fecondato.
- Permeabilità delle tube di Falloppio: Le tube di Falloppio devono essere permeabili, ovvero non ostruite. Questo è fondamentale perché la fecondazione tra l'ovulo e lo sperma avviene proprio all'interno delle tube. Se solo una delle tube è funzionale, ottenere una gravidanza può essere più complicato, ma non impossibile, poiché la fecondazione può avvenire nell'altra tuba.
Questi tre requisiti fondamentali sono le pietre miliari su cui si basa l'idoneità all'inseminazione artificiale. In loro assenza o in presenza di gravi compromissioni, lo specialista potrebbe indirizzare la coppia verso trattamenti di riproduzione assistita più complessi, come la fecondazione in vitro (FIVET).
Fattori che Influenzano il Successo dell'Inseminazione Artificiale
Nonostante i requisiti iniziali siano soddisfatti, il successo dell'inseminazione artificiale non è garantito e dipende da una serie di fattori che possono variare da individuo a individuo. Questi elementi, legati sia ai partner sia alle specifiche modalità del trattamento, giocano un ruolo cruciale nel determinare l'esito finale.
Tra i fattori più significativi si annoverano:
- Età della donna: La capacità riproduttiva di una donna diminuisce nel tempo fino alla menopausa. Con l'avvicinarsi di questo periodo, la quantità e la qualità degli ovuli si riducono. Per questo motivo, dall'età di 35-37 anni, le possibilità di gravidanza con l'inseminazione artificiale sono basse. A partire dai 35 anni di età, la riserva ovarica diminuisce e, di conseguenza, la probabilità che un ovulo venga fecondato da uno spermatozoo si riduce significativamente, soprattutto dopo i 40 anni. Inseminare a partire dai 35-37 anni è sconsigliato, poiché la probabilità di gravidanza è talmente bassa (meno del 10%) che potrebbe non valere la pena per la paziente affrontare l'intero processo.
- Causa di infertilità: Affinché l'IA abbia successo, gli spermatozoi devono essere in grado di viaggiare attraverso il tratto riproduttivo femminile, nuotare fino all'ovulo e penetrarlo per la fecondazione dell'embrione. Pertanto, se ci sono gravi problemi di fertilità nella donna o nell'uomo, come l'endometriosi grave o l'oligoastenozospermia, sarà difficile che la fecondazione naturale abbia luogo. L'efficacia del trattamento è direttamente correlata alla gravità e alla natura del problema di infertilità sottostante. Ad esempio, nel caso dell'endometriosi, se si tratta di un caso lieve o moderato, la gravidanza potrebbe verificarsi utilizzando questa tecnica. Al contrario, in casi gravi, è molto probabile che le tube di Falloppio siano ostruite dalla condizione e non permettano agli spermatozoi di raggiungerle, così come che l'endometrio sia stato colpito e l'embrione abbia gravi difficoltà a impiantarsi. Similmente, per le donne con ovaie policistiche, l'IA può avere successo. Sebbene le ovaie policistiche possano causare problemi di fertilità dovuti a disturbi dell'ovulazione, con un trattamento di stimolazione ovarica controllata, una donna può regolare i suoi cicli e quindi ottenere una gravidanza, sia naturalmente che tramite inseminazione artificiale.
- Origine del gamete maschile: Poiché lo sperma del donatore è di altissima qualità, le donne che si sottopongono all'inseminazione artificiale da donatore (ADI) avranno maggiori possibilità di ottenere una gravidanza rispetto a quelle che utilizzano sperma del partner con problemi di qualità.
- Protocollo di stimolazione ovarica: È importante analizzare la situazione di ogni donna e personalizzare il trattamento ormonale che riceverà per stimolare lo sviluppo ovarico e l'ovulazione. Una stimolazione eccessivamente forte può causare la maturazione di troppi follicoli, il che può essere controproducente, poiché la qualità degli ovuli potrebbe essere compromessa, oltre ad aumentare la probabilità di una gravidanza multipla.
- Ricettività endometriale: L'endometrio è lo strato interno dell'utero in cui avviene l'impianto e la nidificazione dell'embrione. Perché ciò avvenga, l'endometrio deve essere ricettivo, cioè in buone condizioni per ricevere l'embrione. È essenziale che l'endometrio abbia un aspetto trilaterale (tre strati paralleli si vedono ad ultrasuoni) e uno spessore di circa 8-10 mm. Se l'endometrio non ha le giuste qualità per l'impianto, l'impianto non avviene e l'inseminazione artificiale fallisce.
Tassi di Successo dell'Inseminazione Artificiale: Statistiche e Prospettive
La valutazione del successo di un trattamento di riproduzione assistita, come l'inseminazione artificiale, può essere espressa in vari modi, ciascuno dei quali offre una prospettiva diversa sull'efficacia del percorso. È fondamentale comprendere queste distinzioni per interpretare correttamente le statistiche.
I principali indicatori di successo includono:
- Tasso di gravidanza: La percentuale di donne che ottengono un test di gravidanza positivo dopo l'IA.
- Tasso cumulativo di gravidanza: La percentuale di gravidanze che si verificano dopo due, tre o più tentativi. Tipicamente, il tasso cumulativo di gravidanza per l'IA tende ad aumentare significativamente fino a quattro tentativi.
- Tasso di parto: La percentuale di donne che ottengono una gravidanza a termine, culminante nella nascita di uno o più bambini. Questa statistica non si riferisce al fatto che il bambino nasca vivo o morto, o con eventuali malformazioni, patologie o malattie.
- Tasso di natalità in diretta (live birth rate): La percentuale di donne che ottengono un bambino vivo e sano. Questo è spesso considerato l'indicatore più rilevante.
Il Registro Nazionale di Attività 2017-SEF fornisce dati significativi sui tassi di successo per l'inseminazione artificiale, distinguendo tra inseminazione coniugale (IAC) e da donatore (IAD) e stratificando i risultati per età della donna.
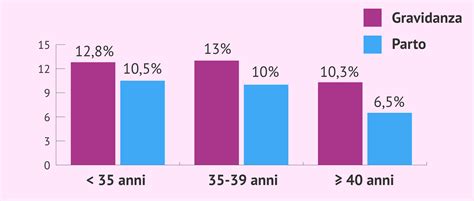
Inseminazione Artificiale Coniugale (IAC):Secondo i dati del 2017, i tassi di successo variano in base all'età:
- Donne con meno di 35 anni: Tasso di gravidanza del 12,8% e tasso di parto del 10,5% per ciclo.
- Donne tra 35 e 39 anni: Tasso di gravidanza del 13% e tasso di parto del 10,0% per ciclo.
- Donne con 40 anni o più: Tasso di gravidanza del 10,3% e tasso di parto del 6,5% per ciclo.
È comune che la gravidanza non si verifichi al primo tentativo di inseminazione artificiale. Tuttavia, il tasso cumulativo di IAC dopo quattro tentativi può raggiungere il 60%, indicando che le probabilità aumentano significativamente con tentativi successivi (secondo, terzo o quarto).
Inseminazione Artificiale da Donatore (IAD):Quando è necessario ricorrere allo sperma di un donatore anonimo, le probabilità di successo sono generalmente più elevate, dato che lo sperma di donatore è selezionato per la sua alta qualità:
- Donne con meno di 35 anni: Tasso di gravidanza del 21,8% e tasso di parto del 17,6% per ciclo.
- Donne tra 35 e 39 anni: Tasso di gravidanza del 18% e tasso di parto del 13,1% per ciclo.
- Donne con 40 anni o più: Tasso di gravidanza del 11,2% e tasso di parto del 7,3% per ciclo.
Anche per l'IAD, il tasso di gravidanza cumulativo può arrivare fino all'80% dopo quattro tentativi, evidenziando l'importanza della persistenza e della valutazione di più cicli.
Gli studi hanno dimostrato che il tasso di gravidanza non migliora significativamente dopo il quarto trattamento di inseminazione artificiale, rendendo quindi poco sensato continuare con questo metodo oltre tale soglia. In questi casi, è consigliabile passare a processi di fecondazione in vitro (FIVET). Tuttavia, esiste un'eccezione per le donne single e le coppie di donne gay, alle quali possono essere concessi fino a 6 tentativi di DAI, poiché, in linea di principio, queste donne spesso non presentano problemi di infertilità intrinseci, ma solo l'assenza di un partner maschile. Come ha sottolineato il dottor Gorka Barrenetxea, "la donna il cui partner non ha sperma, la donna da sola o la donna lesbica, questa donna quando si reca in un centro di riproduzione assistita in linea di principio ha molte più possibilità di appartenere all'80% delle donne senza problemi di fertilità che al 20% con problemi. Stiamo parlando di una donna fertile, più o meno anziana, e logicamente le percentuali di successo con l'inseminazione sono relativamente elevate."
Il Periodo di Beta-Attesa: Gestione delle Aspettative e Sintomi
Subito dopo l'inseminazione artificiale, inizia il periodo noto come beta-aspettativa. Questo è un periodo di attesa che durerà fino al giorno del test di gravidanza, circa 15 giorni. Durante questi giorni di beta-attesa, la donna potrà continuare con la sua abituale routine quotidiana, ad eccezione di casi specifici in cui il medico indica il riposo. Questo periodo di incertezza può essere emotivamente intenso, e la donna può provare disagio a causa del trattamento di fertilità.
È consuetudine che la donna riceva, fin dal giorno dell'inseminazione, un trattamento ormonale con progesterone per mantenere lo stato ideale dell'utero e favorire l'impianto dell'embrione. Questa somministrazione di progesterone durante l'attesa della Beta, insieme agli altri farmaci ormonali utilizzati durante la stimolazione ovarica, può portare a effetti collaterali di varia intensità nelle donne.
Di seguito elenchiamo i possibili sintomi dopo un'inseminazione artificiale, che possono essere facilmente scambiati per sintomi di gravidanza, ma che sono in realtà legati al farmaco ormonale:
- Gonfiore di pancia
- Dolore addominale
- Disturbi nell'utero dovuti all'inserimento della cannula
- Leggere perdite di colore marrone
- Minzione frequente
- Seni gonfi
- Scarico vaginale chiaro o giallo
- Fatica
Le donne spesso confondono questi effetti collaterali dei farmaci con i sintomi della gravidanza, il che è un errore. Questo disagio è caratteristico dell'inseminazione artificiale e può verificarsi indipendentemente dal risultato positivo o negativo del test di gravidanza. È importante ricordare che i sintomi durante l'attesa beta dopo l'IA non sono direttamente associati al successo del trattamento. È raro notare i sintomi della gravidanza prima di 15 giorni dopo l'inseminazione artificiale, ad eccezione dell'emorragia da impianto che può verificarsi in alcune donne. Non esistono sintomi specifici che indichino che l'inseminazione artificiale ha avuto successo, i sintomi sono quelli generali di qualsiasi gravidanza e di solito compaiono circa 15 giorni dopo l'inseminazione. Tra i più frequenti ci sono nausea o vomito, stanchezza, sonno, ma non sono diversi da quelli prodotti da una gravidanza naturale.
Beta-hCG: Come interpretare il test di gravidanza?
Riposo e Routine Dopo l'Inseminazione Artificiale: Miti e Raccomandazioni
Un tema ricorrente e spesso fonte di ansia per le donne che si sottopongono all'inseminazione artificiale è la questione del riposo post-procedura. È fondamentale sfatare alcuni miti e fornire chiare raccomandazioni basate sull'evidenza clinica.
Come accennato, una volta effettuata l'inseminazione, si consiglia di far riposare la donna per 15-25 minuti sulla barella o nella sala di recupero, se questo è il caso per il suo maggiore comfort e la sua tranquillità. Tuttavia, non è necessario riposare dopo un'inseminazione artificiale, né aumenta le probabilità di successo, a meno che il ginecologo non lo indichi per qualche motivo particolare. Dopo che la donna o la coppia ha lasciato la clinica, può continuare la sua vita normale: andare al lavoro, guidare, fare attività ricreative come camminare, andare al cinema, ecc. Infatti, se il paziente è distratto, aiuterà ad evitare di avere pensieri sul successo o sul fallimento dell'IA, contribuendo a ridurre lo stress associato al trattamento.
In generale, si raccomanda alle donne di seguire il loro stile di vita normale dopo l'IA, a meno che non abbiano un lavoro molto pesante o che non comporti qualche rischio. In questo caso, il medico potrebbe concedere un congedo di malattia. Dopo l'inseminazione artificiale intrauterina, il medico può consigliare di stare sdraiati per qualche minuto per incoraggiare gli spermatozoi a muoversi e la donna a riprendersi. Tuttavia, studi hanno confermato che questo riposo dopo l'IA non aumenta la probabilità di gravidanza. Una volta a casa, la donna può continuare la sua routine quotidiana e condurre una vita normale, facendo attenzione a non sforzarsi e a non portare un peso eccessivo.
Oltre a questo, vi indicheremo alcuni consigli che possono aiutare le donne dopo l'inseminazione artificiale:
- Mantenere i rapporti sessuali tra le otto e le dodici ore dopo l'IA, poiché le contrazioni uterine favoriscono l'ascesa degli spermatozoi depositati nell'utero.
- Evitate gli sforzi fisici pesanti: non portare pesi e sostituire gli sport ad alta intensità con altri più morbidi, come camminate leggere o yoga delicato.
- Non ossessionatevi per i possibili sintomi o per il loro significato: i sintomi legati ai farmaci possono essere confusi con quelli della gravidanza.
- Non ossessionatevi per il possibile risultato. È importante rimanere molto positivi, ma anche prepararsi ad un possibile negativo, mantenendo un equilibrio emotivo.
- Tenersi occupati aiuta a pensare ad altre cose e riduce lo stress associato al trattamento, quindi pianificate attività piacevoli per le 2 settimane di beta-attesa.
- Consultate uno specialista se avete sintomi molto fastidiosi o se avete un forte sanguinamento vaginale prima del tempo. È normale sanguinare dopo l'inseminazione artificiale? No, anche se ci può essere una piccola chiazza o una leggera emorragia come risultato dell'inseminazione stessa, quando la cannula viene inserita attraverso la cervice. Se, invece, dopo l'IA ci sono giorni di forte sanguinamento, è molto probabile che ciò sia dovuto al calo delle mestruazioni e, quindi, al fallimento della tecnica.
- Non cambiate o abbandonate i vostri farmaci ormonali da soli, seguite sempre le indicazioni del medico. Posso prendere farmaci dopo l'IA? I farmaci che si possono prendere dopo l'inseminazione artificiale sono gli stessi che si prendono per chi cerca una gravidanza. Dopo l'inseminazione, di solito si raccomanda di prendere il progesterone e continuare a prendere l'acido folico o un multivitaminico. Se si sta prendendo un farmaco e si sta cercando una gravidanza, si deve consultare il medico per sapere se questo farmaco è appropriato durante la gravidanza e nei mesi precedenti.
- Condividete i sentimenti con il vostro partner e sostenetevi a vicenda. Il supporto reciproco è fondamentale in questo percorso.
Pertanto, non c'è nessun trattamento o cura speciale quando una donna si sottopone all'inseminazione artificiale. È semplicemente consigliabile seguire le raccomandazioni dello specialista, seguire una dieta sana e bere molti liquidi.
Il Momento del Test di Gravidanza: Quando e Come Ottenere un Risultato Affidabile
Il test di gravidanza, sia nelle urine che nel sangue, sarà eseguito quando indicato dal ginecologo. La cosa più comune è aspettare circa 15 giorni dopo l'IA, tempo sufficiente perché l'ormone beta-hCG possa essere rilevato dal test di gravidanza. Se un test di gravidanza viene fatto prima della data prevista, è possibile che il risultato sia sbagliato, o perché è falso positivo o falso negativo.
Se si fa un test di gravidanza precocemente, c'è il rischio di ottenere un falso negativo perché l'ormone non può ancora essere rilevato in quantità sufficiente. Allo stesso modo, un falso positivo potrebbe anche essere ottenuto se il test viene eseguito troppo presto, poiché si tratterebbe di rilevare l'ormone hCG utilizzato nell'IA per indurre l'ovulazione, e non quello prodotto da una gravidanza effettiva.
Per quanto riguarda il modo di fare il test, sia nel sangue che nelle urine, entrambi i metodi sono affidabili se fatti al momento giusto. Tuttavia, è sempre più consigliabile fare l'esame del sangue quantitativo dopo un trattamento di riproduzione assistita, in quanto offre una misurazione più precisa del livello di beta-hCG. Dopo circa 15 giorni di beta-attesa, il test di gravidanza rivelerà se l'inseminazione artificiale ha avuto successo o meno, basandosi sulla misurazione dell'ormone beta-hCG, rilasciato dall'embrione dopo l'impianto. In ogni caso, la conferma definitiva della gravidanza non sarà data fino a quando non si vedrà il sacco gestazionale e l'embrione nell'ecografia alla 6a o 7a settimana.
In caso di risultato negativo del test, la donna dovrebbe avere un'emorragia vaginale corrispondente alle mestruazioni nei prossimi giorni. Durante questo inizio del ciclo, la donna può fare un nuovo tentativo, poiché le inseminazioni artificiali possono essere eseguite consecutivamente.
Domande Frequenti sull'Inseminazione Artificiale (IA): Chiarimenti e Approfondimenti
Molti interrogativi sorgono naturalmente quando si intraprende un percorso di inseminazione artificiale. Qui affrontiamo alcune delle domande più comuni, fornendo chiarimenti basati su informazioni mediche e sull'esperienza clinica.
L'inseminazione artificiale fa male?In linea di principio, no. Si tratta quindi di una tecnica che viene eseguita senza anestesia. D'altra parte, è possibile che la paziente soffra di un leggero disagio o di piccoli sintomi come coliche o dolori addominali dopo l'inseminazione artificiale. Tuttavia, finché non è un dolore grave, non deve essere allarmante. In casi specifici in cui il dolore è insopportabile, è consigliabile consultare uno specialista.
Quanto dura l'inseminazione artificiale e quanto tempo devo rimanere in clinica una volta terminata l'inseminazione?Il tempo per l'inseminazione artificiale di solito impiega circa 5 minuti se non ci sono difficoltà. Successivamente, come menzionato, si consiglia un riposo di 15-25 minuti in clinica per maggiore comfort e tranquillità, ma non per necessità medica stringente.
L'inseminazione artificiale è un successo per le donne di 40 anni?L'età è uno dei fattori più influenti per il successo dell'inseminazione artificiale. Non solo per l'inseminazione artificiale in sé o per il numero e/o la qualità degli ovuli (riserva ovarica), ma anche per l'endometrio, poiché il raggiungimento del giusto spessore per poter impiantare l'embrione formato diventa più complicato. Come già detto, a partire dai 35 anni di età, la probabilità che un ovulo venga fecondato si riduce significativamente, soprattutto dopo i 40 anni. In questi casi, la fecondazione in vitro è direttamente consigliata.
Posso rimanere incinta attraverso l'inseminazione artificiale se ho un tubo bloccato?Nel processo di inseminazione artificiale, la fecondazione avviene nelle tube di Falloppio e quindi è necessario che almeno una di esse sia permeabile, cioè che permetta l'incontro di ovuli e spermatozoi. Se solo uno dei tubi è funzionale, ottenere una gravidanza è più complicato, ma non impossibile, poiché la fecondazione può avvenire nell'altro tubo. Se entrambi i tubi sono bloccati, l'IA non è un'opzione praticabile.
Posso rimanere incinta con l'inseminazione artificiale se ho l'endometriosi?Dipenderà dal grado di localizzazione e di estensione dell'endometriosi. Se si tratta di un caso lieve o moderato, allora la gravidanza potrebbe verificarsi utilizzando questa tecnica. Al contrario, in casi gravi è molto probabile che le tube di Falloppio siano ostruite dalla condizione e non permettano agli spermatozoi di raggiungerle, così come che l'endometrio sia stato colpito e l'embrione abbia gravi difficoltà a impiantarsi.
L'IA ha successo nelle donne con ovaie policistiche?Sì, le ovaie policistiche possono causare problemi di fertilità perché spesso causano disturbi dell'ovulazione, ma con un trattamento di stimolazione ovarica dolce una donna può regolare i suoi cicli e quindi ottenere una gravidanza, sia naturalmente che tramite inseminazione artificiale.
È possibile scegliere di avere un maschio o una femmina nel trattamento di inseminazione artificiale?No. Poiché la fecondazione e il primo sviluppo embrionale avvengono all'interno della donna, non c'è la possibilità di manipolare gli embrioni per analizzare il loro contenuto genetico, quindi il sesso del bambino non può essere selezionato. Questa pratica è eticamente e legalmente limitata nella maggior parte dei paesi, a meno che non ci siano ragioni mediche gravi legate a malattie genetiche trasmissibili legate al sesso.
Dalle Inseminazioni AI all'IVF: Quando Considerare il Passaggio
Come sottolineato dagli specialisti, esiste un numero ottimale di tentativi di inseminazione artificiale prima di considerare trattamenti più complessi. Numerosi studi hanno dimostrato che il tasso di gravidanza non migliora dopo il quarto trattamento di inseminazione artificiale e, pertanto, non ha più senso continuare ad utilizzare questo metodo.
In linea di massima, se dopo quattro tentativi di IA (o sei nel caso di DAI per donne senza problemi di fertilità intrinseci) non si è ottenuta una gravidanza, è il momento di valutare il passaggio alla fecondazione in vitro (FIVET). Cosa si può fare dopo tre DAI senza successo? Dopo aver realizzato tre cicli di DAI senza successo e aver escluso una patologia tubarica ed endometriale attiva, che costituisce un'entità senza causa apparente, si consiglia di optare per la fecondazione in vitro (FIV). Questa opzione riproduttiva fornirà informazioni accurate sulla qualità degli ovociti, la fecondazione e lo sviluppo embrionale, offrendo maggiori probabilità di successo in casi complessi o dopo fallimenti ripetuti dell'IA. Anche se gli studi indicano un aumento delle probabilità di gravidanza fino al quarto tentativo di inseminazione artificiale, a seconda dei casi, è probabile che dopo tre inseminazioni artificiali senza successo, lo specialista consiglierà di tentare la gravidanza con la fecondazione in vitro. Questo dipenderà da ogni situazione e da aspetti come le condizioni di infertilità, l'età della donna, le cause per cui le altre IA hanno fallito, ecc.
La FIVET, essendo un trattamento che permette di controllare più fasi del processo di riproduzione (dalla fecondazione in laboratorio allo sviluppo embrionale), offre statisticamente maggiori percentuali di successo in situazioni dove l'IA non ha dato i risultati sperati o in presenza di fattori di infertilità più significativi. La decisione di passare alla FIVET è sempre personalizzata e discussa con lo specialista, tenendo conto della storia clinica della coppia e dei risultati ottenuti nei cicli precedenti.
Il Contesto della Riproduzione Assistita: Esperienze e Costi in Italia e Spagna
Il percorso della riproduzione assistita non è solo una questione medica, ma coinvolge profondamente aspetti emotivi, economici e logistici, che variano significativamente a seconda del contesto geografico e normativo. L'esperienza di molte donne, come testimoniato, è un chiaro esempio di queste sfide. Sempre più avanti negli anni, senza immaginare che quando poi si è pronte ad avere un bambino, perché si ha un lavoro o un rapporto stabile, una casa o semplicemente la serenità necessaria, non è più così facile restare incinta. È lo scoramento che colpisce, il non riuscire ad accettare l'idea di essere troppo vecchie per poter avere un bambino. A partire dai 38 anni il livello di fertilità cala significativamente, eppure solo in alcune cliniche, come l'Hospital universitario Quiron-Dexeus di Barcellona, oltre la metà delle donne che si sottopone a fertilizzazione in vitro ha più di 38 anni. A 38-39 anni la percentuale di nascite complessiva, sia da cicli su fresco che da embrioni congelati, è stata del 23,6 per cento, a 40-41 anni era scesa al 15, a 42-43 al 6,6 per cento, per crollare all'1,3 cento a 44 anni. A questa età, e ovviamente a maggior ragione dopo, le percentuali di una gravidanza sono infinitamente basse, quasi aneddotiche.
Questo quadro spinge molte coppie a considerare le opzioni disponibili e a navigare tra le diverse normative e i costi. In Italia, la situazione è spesso complessa, con variazioni regionali significative per quanto riguarda l'accesso ai trattamenti e i rimborsi. Ad esempio, in alcune regioni, come la Toscana, possono essere offerti un numero limitato di tentativi (ad esempio 3 o 4) tramite ticket, il cui costo può comunque essere non trascurabile. Queste cifre, che possono variare da poche centinaia a migliaia di euro, rendono la decisione tra tentativi pubblici e privati una scelta difficile e spesso dettata dalle possibilità economiche. Una clinica di Firenze, per esempio, ha consigliato di utilizzare i ticket solo per le tecniche più costose perché il rischio è di trovarsi a passare di livello e aver finito i ticket, suggerendo di fare il primo tentativo (inseminazione intrauterina) privatamente. L'inseminazione artificiale è uno dei più semplici trattamenti di riproduzione assistita, quindi le sue percentuali di successo non sono molto elevate, soprattutto al primo tentativo, ma aumentano dopo il primo tentativo.
Il confronto con la Spagna è eloquente, specialmente per quanto riguarda la donazione di ovociti. In Spagna è previsto un rimborso spese di circa mille euro per le donatrici, che non è neppure molto, se si considera che donare ovociti non è una sciocchezza: la donna si deve sottoporre a stimolazione con gonadotropine per quattordici giorni e poi il prelievo viene fatto con anestesia in sedazione profonda. Questo sistema ha portato la Spagna a essere il paese in Europa con il maggior numero di donazioni di ovociti. Al contrario, in Italia non è previsto alcun tipo di rimborso e infatti donatrici non ce ne sono. Gli ospedali o i centri privati sono dunque costretti ad acquistarli all'estero, dove il costo medio di un solo ovocita - nelle banche specializzate, soprattutto spagnole - si aggira sui 500 euro. Oppure, si tenta di indire bandi per l'acquisto a livello regionale, una pratica non sempre adottata da tutti i centri privati, che talvolta evitano l'import di ovociti temendo che questa prassi possa essere non del tutto legale.
Di conseguenza, molte coppie italiane continuano ad andare all'estero, in particolare a Barcellona, per cercare trattamenti di fertilità. Come confermato da Marta Devesa dall'Hospital Universitario Quirón-Dexeus, gli italiani continuano ad essere molti, soprattutto le coppie in cui la donna ha più di 38 anni e ha bisogno di donazione di ovociti, che in Spagna non mancano, tanto che nel 2012 sono stati fatti 7000 cicli, seicento nella loro clinica. Gli ovociti sono donati soprattutto da studentesse universitarie, e le cliniche li accettano da donne fino a 35 anni, ma la media dell'età delle donatrici è di 25. La sfida è anche culturale: purtroppo, nella nostra società è passato il messaggio opposto, che tutto è possibile, anziché promuovere la consapevolezza di fare figli prima o di congelare gli ovociti prima dei 35 anni. Nonostante lo scoraggiamento da parte dei medici, quasi tutte le donne vogliono provare una volta con i propri ovociti, anche se è quasi sicuro che vadano incontro a fallimento, prima di ricorrere alla donazione.
Il Ruolo dei Professionisti e il Supporto alla Persona
Il percorso di inseminazione artificiale è fortemente influenzato dalla professionalità e dall'umanità degli specialisti. Figure come la Dott.ssa Esther Marbán Bermejo, ginecologa, e la Dott.ssa Julia Roig Navarro, ginecologa con specializzazione in Ginecologia e Ostetricia e un Master in Riproduzione Umana Assistita, oltre ad aver fatto uno stage presso il centro Quirón Dexeus di Barcellona, sono fondamentali. A loro si aggiungono professionisti come Marta Barranquero Gómez, laureata in Biotecnologia ed embriologa, e Zaira Salvador, laureata in Psicologia e specializzata in Psicologia Clinica con formazione specifica in Infertilità. Questi esperti rappresentano la base di un supporto completo, che va oltre l'aspetto puramente medico.
La loro competenza è affiancata dall'importanza del supporto psicologico e di comunità. Sentimenti come il desiderio accresciuto, la sofferenza per le domande indiscrete delle persone e la necessità di affrontare una realtà inaspettata sono parte integrante dell'esperienza. In questo contesto, è essenziale che l'informazione sia mensile e rigorosa, accessibile a tutti, come sostenuto da piattaforme e comunità che lavorano per accompagnare più persone nel loro cammino verso la genitorialità. La possibilità di condividere i sentimenti con il proprio partner e di sostenervi a vicenda è un pilastro fondamentale per affrontare il trattamento con serenità e resilienza.
tags: #opinioni #su #quiron #inseminazione