La ricerca di un figlio rappresenta un desiderio profondo per molte coppie, un naturale bisogno di coronare un progetto d'amore. Tuttavia, esistono situazioni in cui il percorso verso la genitorialità può risultare ostacolato da problematiche di fertilità. In questi casi, la Procreazione Medicalmente Assistita (PMA) offre un insieme di tecniche e soluzioni, tra cui spicca la PMA eterologa, che apre nuove prospettive quando uno o entrambi i partner sono privi di gameti funzionali. Questo approccio, che prevede il ricorso a gameti esterni alla coppia, solleva interrogativi fondamentali non solo sulla sua efficacia e sicurezza, ma anche sui parametri che ne definiscono l'accesso e la durata, in particolare per quanto concerne il "numero massimo di inseminazioni" o, più ampiamente, il numero di cicli terapeutici.
Comprendere la PMA Eterologa: Gameti, Donatori e Procedure
La Procreazione Medicalmente Assistita (PMA) eterologa è una tecnica all'avanguardia che consente di avere un figlio anche quando uno dei due partner (o entrambi) è privo di gameti funzionali, cioè spermatozoi o ovociti vitali e capaci di fecondazione. Questa metodologia si avvale della donazione di gameti, sia ovociti che liquido seminale, da parte di individui esterni alla coppia ricevente.
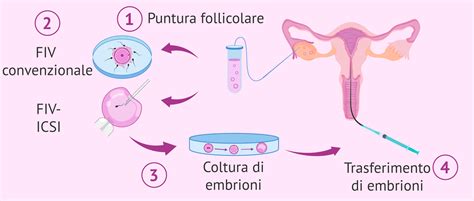
Il processo inizia con la selezione dei gameti compatibili con la coppia ricevente, basandosi su criteri come caratteristiche fenotipiche, gruppo sanguigno e altri fattori determinati dalle normative vigenti e dalle linee guida cliniche. I gameti raccolti vengono sottoposti a controlli rigorosi per garantirne la qualità e la sicurezza, per poi essere conservati in apposite biobanche. Gli ovociti vengono generalmente vitrificati, un processo di congelamento ultrarapido che minimizza i danni cellulari, mentre gli spermatozoi vengono crioconservati in azoto liquido. Una volta che la coppia ha selezionato i gameti idonei, si procede con la fecondazione in vitro (FIVET o ICSI). L'embrione ottenuto dalla fecondazione viene successivamente trasferito nell'utero della donna in attesa della gravidanza.
Un aspetto cruciale della donazione è l'anonimato. Per legge, i donatori sono anonimi: la coppia che ricorre alla PMA Eterologa non può conoscere il nome del donatore o della donatrice, e viceversa. Questo principio mira a tutelare la privacy di tutte le parti coinvolte e a preservare l'integrità del percorso riproduttivo. Dal punto di vista strettamente tecnico e clinico, i rischi per i pazienti che si sottopongono a queste tecniche sono quelli tipici delle procedure di procreazione assistita. Tra questi si annoverano la risposta eccessiva alla stimolazione ovarica, che può portare alla sindrome da iperstimolazione ovarica (OHSS), il rischio di gravidanze multiple, e la possibilità di fallimento del trattamento, ovvero la mancata gravidanza nonostante i tentativi.
La Riforma Legislativa Italiana: Dalla Legge 40 alle Sentenze Costituzionali
La pratica della procreazione assistita nell'ordinamento giuridico italiano è disciplinata dalla legge n. 40 del 2004, la quale ha subito significative modifiche e interpretazioni nel corso degli anni, principalmente attraverso sentenze della Corte Costituzionale. In sintesi, la legge originaria presentava alcune restrizioni che sono state gradualmente superate.
La pratica nel territorio italiano è consentita alle coppie maggiorenni sterili di sesso diverso, coniugate o conviventi, in età potenzialmente fertile, entrambi viventi. Un punto cruciale di dibattito e riforma ha riguardato la produzione e l'impianto degli embrioni. L'articolo 14, comma 2, della legge 40/2004 affermava che non poteva essere prodotto un numero di embrioni superiore a quello strettamente necessario ad un unico impianto (cioè tre al massimo), e tutti gli embrioni prodotti dovevano essere impiantati in utero.
Tuttavia, la Corte Costituzionale, con sentenza n. 151/2009, ha dichiarato incostituzionale il limite di tre embrioni per ciclo di trattamento. La sentenza si è pronunciata anche contro l'obbligo dell'unico e contemporaneo impianto di tutti gli embrioni prodotti, riconoscendo la necessità di una maggiore flessibilità basata sulle evidenze cliniche.
Indirettamente, l'effetto immediato della sentenza della Corte Costituzionale è stato la riapertura alla Diagnosi Genetica Preimpianto (PGD). Adesso, infatti, i pazienti hanno il diritto di essere "informati, su loro richiesta, sullo stato di salute degli embrioni prodotti e da trasferire nell'utero", ai sensi dell'articolo 6, comma 1, lettera b), della medesima legge.
Un'altra importante sentenza della Corte Costituzionale, la n. 96/2015, nel ribadire la legittimità della diagnosi preimpianto, ha dichiarato incostituzionale la legge 40/2004 nella parte in cui non prevedeva la facoltà di ricorrere alla PMA alle coppie portatrici di malattie genetiche trasmissibili. Questa sentenza ha ampliato le possibilità di accesso alle tecniche, consentendo di selezionare embrioni sani per evitare la trasmissione di patologie ereditarie.
La legge 40/2004, inoltre, non consentiva originariamente il congelamento degli embrioni, tranne in casi eccezionali legati a grave e documentato stato di salute della donna non prevedibile al momento della fecondazione. Anche questo aspetto è stato oggetto di significative modifiche, soprattutto a seguito di sentenze della Corte Costituzionale (come la n. 97/2015) e del Tribunale di Roma, che hanno reso possibile la crioconservazione degli embrioni soprannumerari. In deroga al divieto generale di crioconservazione, gli embrioni potevano essere crioconservati ove il loro trasferimento risultasse contrario alle esigenze di procreazione o all'interesse alla salute della paziente, aprendo di fatto alla possibilità di trasferimenti differiti.
Le linee guida ministeriali del 5 luglio 2015 hanno fornito indicazioni sulle procedure e sulle tecniche di procreazione medicalmente assistita, in conformità con le modifiche legislative e giurisprudenziali. Anche la Conferenza delle Regioni e delle Province Autonome, con documento del 4 settembre 2014, ha affrontato le problematiche relative alla fecondazione eterologa a seguito delle sentenze della Corte Costituzionale.

Età e PMA: Un Fattore Determinante tra Normative e Raccomandazioni
Uno degli aspetti più discussi e complessi quando si parla di PMA è l'età della donna. Sebbene non esista un limite di età esplicito e universalmente valido stabilito dalla legge 40/2004 per l'accesso alle tecniche di procreazione medicalmente assistita, questo fattore è biologicamente determinante per il buon esito delle procedure. Il legislatore, consapevole che ogni persona è diversa dall'altra dal punto di vista biologico e della fertilità, ha deciso di non fissare un limite di età universalmente valido a livello nazionale per l'accesso ai trattamenti. Tuttavia, la legge prevede che l'accesso alle tecniche di PMA attraverso il Servizio Sanitario Nazionale possa essere subordinato a determinati requisiti regionali.
Dal punto di vista scientifico, l'età della donna è un elemento cruciale perché comporta una naturale riduzione sia della qualità che della quantità degli ovociti. Questo si traduce in una minore probabilità di ottenere una gravidanza e in un aumento dei rischi associati, sia per la madre che per il nascituro. L'età media delle donne che accedono alla PMA in Italia è piuttosto elevata: si attesta sui 36,7 anni per le tecniche che utilizzano gameti propri, un dato superiore alla media europea (35 anni nel 2019).
Nel caso della fecondazione in vitro con gameti donati (fecondazione eterologa), l'età media delle donne è significativamente più alta, attestandosi intorno ai 41,9 anni per la donazione di ovociti e 34,6 anni per la donazione di seme. La principale indicazione per i cicli con ovociti donati rimane proprio l'età materna avanzata, in quanto l'ovodonazione permette di superare i limiti imposti dalla ridotta fertilità legata all'età. Nonostante ciò, alcuni pareri scientifici avvalorano l'opinione secondo cui, nel caso di fecondazione con donazione di gameti, l'età della donna potrebbe essere considerata con maggiore flessibilità, specialmente in caso di ovodonazione, in quanto si utilizzano ovociti giovani e biologicamente più performanti. Questo porta alcuni a contestare la ratio stessa del fissare un limite di età, suggerendo un approccio più individualizzato.
Nonostante l'assenza di un limite nazionale univoco, molte Regioni hanno definito propri parametri per l'accesso ai trattamenti di PMA erogati dal Servizio Sanitario Nazionale. Queste differenze regionali creano una disparità nell'accesso alle cure sul territorio nazionale, acuita dalla mancata approvazione di tariffe e dalla sospensione delle compensazioni per la mobilità interregionale.
Limiti Regionali e Variazioni nell'Accesso alla PMA
Le disparità territoriali nell'accesso alla PMA sono marcate e riguardano sia i limiti di età sia il numero massimo di cicli di trattamento finanziati dal Servizio Sanitario Nazionale. Questa frammentazione normativa riflette l'autonomia delle Regioni in materia sanitaria, ma genera un quadro confuso per i cittadini.
- Umbria: Le donne possono accedere alla fecondazione assistita fino all’età di 42 anni, sia che si tratti di PMA omologa che eterologa, con un massimo di tre cicli.
- Puglia, Calabria, Sicilia, Friuli Venezia Giulia e Provincia Autonoma di Bolzano: Il limite di accesso alle tecniche di PMA, omologhe o eterologhe, si attesta a 43 anni, con un massimo di tre tentativi consentiti.
- Sardegna, Piemonte, Emilia Romagna, Abruzzo, Marche (oltre alla Campania che segue un regime leggermente diverso): Queste regioni hanno fissato un limite di età maggiore, a 46 anni, e un massimo di sei cicli di trattamento, a carico del Sistema Sanitario Regionale.
- Campania: Dal 2019, le coppie con problemi di infertilità possono rivolgersi al Servizio pubblico che garantisce l'accesso alle metodiche a tutte le donne fino al 46° anno di età e per un massimo di sei cicli di trattamento.
- Veneto: Con deliberazione della giunta regionale n. 904 del 28 giugno 2019, ha definito il proprio quadro di accesso, stabilendo limiti che si allineano con altre regioni, spesso attorno ai 43-44 anni e un numero limitato di tentativi, a seconda delle specifiche del centro pubblico.
È importante notare che dal 2017, le procedure per la procreazione medicalmente assistita sono state inserite nei Livelli Essenziali di Assistenza (LEA), garantendo così l'erogazione delle cure attraverso il Servizio Sanitario Nazionale. Tuttavia, la mancanza di un accordo uniforme sulle tariffe e i requisiti specifici regionali continuano a creare disparità.
Il Numero Massimo di Tentativi: Raccomandazioni Cliniche e Considerazioni Pratiche
Uno dei dubbi più frequenti nella riproduzione assistita riguarda il numero di trattamenti da eseguire, poiché non sempre il successo si ottiene al primo tentativo. Sebbene non ci siano limiti legali a livello nazionale sul numero totale di tentativi praticabili, ci sono raccomandazioni cliniche consolidate e considerazioni pratiche ed emotive che guidano questa decisione.
Nei trattamenti di riproduzione assistita, per "tentativi" o "cicli" si intendono le volte in cui una coppia si sottopone a una delle tecniche volte ad aiutare a raggiungere una gravidanza. La decisione di continuare il trattamento o modificare la strategia riproduttiva si basa sulla percentuale di successo cumulativo previsto, sulle particolarità cliniche di ogni caso specifico e sulla probabilità di gravidanza attesa con un determinato trattamento.
Inseminazione Artificiale (IA)
L'inseminazione artificiale è una tecnica meno invasiva, solitamente considerata come prima opzione in casi di sterilità di origine sconosciuta, problemi di ovulazione, o donne senza partner maschile (inclusa la PMA con donazione di seme per coppie lesbiche o donne single). L'inseminazione artificiale può essere eseguita con sperma del partner o con sperma di donatore.
- Con sperma del partner: In generale, si ritiene che se dopo quattro inseminazioni artificiali con sperma del partner una gravidanza non è stata raggiunta, le possibilità di ottenerla con questa tecnica difficilmente miglioreranno nelle inseminazioni successive. Si consiglia quindi di passare a un trattamento più invasivo, come la fecondazione in vitro.
- Con sperma di donatore: Nel caso di inseminazioni artificiali con sperma di donatore, alcuni specialisti ritengono che i tassi di gravidanza possano migliorare fino al sesto ciclo. Sarà dopo questo punto che si raccomanderà un cambiamento di strategia.
È fondamentale sottolineare che queste sono raccomandazioni generali e che ogni caso va valutato individualmente. Raggiungere le 4-6 inseminazioni non è così comune, e la decisione sarà sempre influenzata da fattori specifici del paziente.
Fecondazione In Vitro (FIVET e ICSI)
La fecondazione in vitro (FIV) è una tecnica in cui la fecondazione avviene in laboratorio. Esistono due tipi principali: FIVET convenzionale e Iniezione Intracitoplasmatica dello Sperma (ICSI). In entrambi i casi, l'obiettivo è stimolare la donna per ottenere più ovuli maturi, che vengono poi fecondati in laboratorio per ottenere embrioni.
- Numero di cicli di FIVET/ICSI: Il numero massimo di cicli raccomandati per la FIVET/ICSI non è così definito come per l'IA, ma molti studi e specialisti lo limitano a tre o quattro tentativi. Ad esempio, alcuni professionisti ritengono che 3-4 cicli di stimolazione ovarica rappresentino il numero normale per cercare di raggiungere l'obiettivo. È importante notare che in questi trattamenti, i tentativi vengono conteggiati in base al numero di stimolazioni ovariche eseguite. Un singolo ciclo di stimolazione può produrre ovociti che, una volta fecondati, generano più embrioni. Se questi embrioni vengono vitrificati, è possibile effettuare diversi trasferimenti da un'unica stimolazione, aumentando le possibilità di gravidanza senza dover ripetere l'intera procedura di stimolazione.
- Transizione ad altre tecniche: Se dopo questo numero di tentativi la gravidanza non viene raggiunta, lo specialista raccomanderà molto probabilmente di considerare la donazione di gameti (ovodonazione o donazione di seme), con l'ovodonazione come opzione più comune per superare limiti legati all'età materna.
21 Differenza tra FIVET e ICSI
Considerazioni Emotive ed Economiche
Oltre agli aspetti clinici e biologici, è essenziale considerare il pedaggio emotivo ed economico dei trattamenti di PMA. Molte coppie iniziano questi percorsi pieni di speranza, ma il fallimento di uno o più tentativi può portare a frustrazione, stress, ansia e, infine, all'abbandono del trattamento. Quasi il 50% delle coppie si arrende dopo il primo tentativo fallito.
A volte il motivo dell'abbandono è puramente economico, ma il più delle volte entrano in gioco altre circostanze, come lo stress che questi trattamenti causano alla coppia. Per questo motivo, è importante stabilire con il proprio specialista un piano di trattamento che includa un numero definito di tentativi da intraprendere e fino a che punto si intende arrivare, considerando sempre le probabilità di successo, lo stress, e il costo.
Il costo di un'inseminazione artificiale varia da circa 500 a 1700 euro, mentre una tecnica in vitro comporta un investimento di almeno 3000 euro. I trattamenti con gameti donati aumentano significativamente il prezzo, potendo arrivare anche a 9000 euro o più, soprattutto se si considerano tecniche complementari come la Diagnosi Genetica Preimpianto (DGP). Per questo motivo, l'accesso attraverso il Servizio Sanitario Nazionale, pur con le limitazioni regionali e di tentativi (spesso tre cicli), rappresenta un'alternativa fondamentale per molte coppie.
Fattori di Successo e Prospettive Future
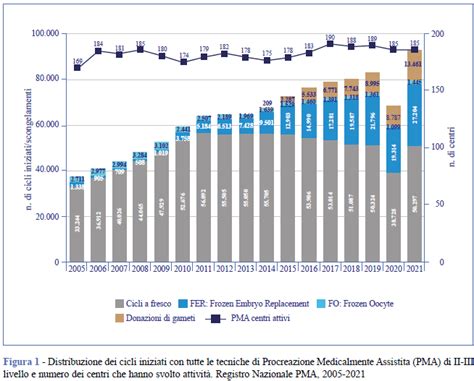
Nonostante le sfide, l'Italia registra un aumento costante del ricorso alla PMA e del numero di bambini nati grazie a queste tecniche. Nel 2022, sono state oltre 87.000 le coppie che hanno intrapreso un percorso di PMA, con oltre 16.700 bambini nati vivi. La fecondazione eterologa, in particolare, ha visto un aumento, con quasi 13.100 coppie trattate nel 2022, segno che questa opzione è sempre più scelta per superare specifiche problematiche di infertilità.
La ricerca di gravidanza nelle coppie risponde a un naturale bisogno, e la PMA, in particolare quella eterologa, si configura come uno strumento sempre più accessibile e supportato, seppur con le complessità normative e le disparità territoriali che caratterizzano il panorama italiano. La valutazione personalizzata della situazione individuale della coppia da parte di equipe specializzate nei centri di PMA è il passo più consigliabile. A seconda dei casi e del tipo di trattamento (inseminazione artificiale, fecondazione in vitro, ovodonazione, ecc.), e considerando le probabilità di successo, lo stress, e i costi, si potrà stabilire quando fermarsi o cambiare strategia, sempre nel rispetto della salute e del benessere della donna e della coppia. In definitiva, sebbene non esista un numero fisso di "inseminazioni" o cicli legalmente predeterminato per tutti, le raccomandazioni cliniche, i limiti regionali per l'accesso pubblico e le considerazioni individuali guidano questo percorso complesso.
tags: #numero #inseminazioni #con #donazipone