L'evoluzione della società e l’apparizione di nuovi modelli familiari e parentali ha provocato che diverse questioni come offrire la possibilità di usufruire di queste tecniche a coppie di donne o la possibilità di utilizzare la tecnica ROPA (Ricezione di ovociti di coppia), trovino limiti e vuoti legali, oltre a problemi etici. Infine, gli enormi progressi medici, scientifici e tecnologici, hanno aperto nuove possibilità che fino a poco tempo fa erano impensabili e hanno reso obsolete le leggi che regolano le tecniche di riproduzione assistita, suscitando così nuovi dibattiti etici e morali.

La natura tecnica della procreazione moderna
La fecondazione eterologa è una tecnica di procreazione medicalmente assistita (PMA) che consente di utilizzare gameti (ovociti o spermatozoi) provenienti da un donatore esterno alla coppia. Le origini della fecondazione assistita risalgono agli anni '70, con i primi tentativi di superare le barriere causa della sterilità umana e migliorare le possibilità di concepimento. La riproduzione assistita gioca un ruolo specifico in caso di infertilità di coppia nelle prime fasi del processo riproduttivo, per superare eventuali difficoltà ostative, una volta considerate di difficile soluzione.
Tra le metodologie principali, la fecondazione in vitro (FIVET) consiste nel prelevare, previa stimolazione ovarica, gli ovociti dalla donna, successivamente fertilizzati in laboratorio con spermatozoi prelevati e selezionati. Dopo lo sviluppo dell’embrione, questo viene impiantato nell'utero. Questa metodologia si applica generalmente in situazioni di sterilità dovuta a tube ostruite, endometriosi severa o infertilità da causa ignota. L'iniezione intracitoplasmatica di spermatozoi (ICSI) è una variante più avanzata, indicata in caso di infertilità maschile da oligoastenospermia severa. In questi casi un singolo spermatozoo viene iniettato mediante puntura nell'ovocita, aumentando significativamente la possibilità di fecondare.
Fattori biologici e clinici nell'eterologa
L’età avanzata della donna rappresenta un fattore critico: a partire dai 40 anni, la fertilità della donna si riduce drasticamente. Nel processo di eterologa, la ricevente, se non utilizza i propri ovociti, riceve una terapia ormonale per preparare l’endometrio all’impianto embrionale. La fecondazione avviene con gli ovociti donati o quelli della donna, fecondati in laboratorio con lo sperma del partner o del donatore. Successivamente, gli embrioni migliori vengono selezionati e trasferiti nell’utero.
I tassi di successo della fecondazione eterologa sono generalmente più elevati rispetto alla fecondazione omologa, grazie all’uso di gameti da donatori giovani e sani; possono arrivare fino al 40-50% per ciclo. La selezione dei donatori avviene in base a criteri fenotipici e medici, sottoponendo i soggetti a test genetici e infettivi per escludere patologie, mantenendo rigorosamente l'anonimato.
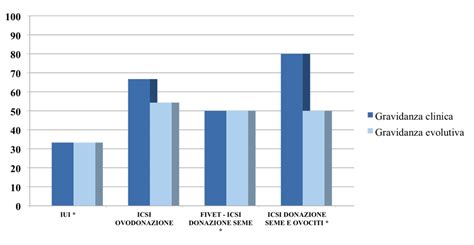
La disciplina normativa in Italia
In Italia, la fecondazione eterologa è stata vietata fino al 2014, quando una sentenza della Corte Costituzionale ha annullato il divieto previsto dalla Legge 40/2004. Attualmente, l’accesso è limitato alle sole coppie eterosessuali, sposate o conviventi, con problemi di infertilità documentati. È importante che la coppia soddisfi i requisiti previsti dalla legge italiana, che si basa su vincoli specifici rivolti a chi ha una sterilità accertata. Le normative variano considerevolmente tra i diversi Paesi, influenzando l'accesso alle tecniche, le condizioni per l'utilizzo di tecnologie come la maternità surrogata o la crioconservazione di gameti.
Accanto a queste, si sviluppano alternative particolari come la surrogacy, ovvero l'utero in affitto, una pratica in cui una donna, madre surrogata, porta avanti una gravidanza. Questa è praticata in contesti legali e culturali diversificati, offrendo un'opportunità a coppie con infertilità accertata non modificabile.
Questioni etiche e il diritto all'identità
Il dibattito sull’identità biologica del bambino e sul suo diritto a conoscere il proprio patrimonio genetico rimane acceso. L’anonimato del donatore è una questione etica dibattuta perché impedisce al bambino nato da fecondazione eterologa di conoscere le proprie origini genetiche. In molti Paesi, questo diritto è considerato fondamentale. Esistono inoltre preoccupazioni riguardanti il possibile sfruttamento delle donne donatrici di ovociti, in particolare nei paesi dove la donazione è remunerata.
La manipolazione genetica e la selezione degli embrioni, se da un lato offrono opportunità terapeutiche, dall'altro suscitano preoccupazioni sul rischio di eugenetica e di modifica dell'essenza stessa dell'umanità. È necessario considerare l’impatto della fecondazione assistita sul substrato emozionale della coppia, sulle attese e speranze, cercando di mantenere un approccio realistico e rispettoso. L’integrazione di intelligenza artificiale e big data si sta affermando e permette di ottimizzare la selezione degli embrioni, con il raggiungimento di performance in termini di successo e contrazione dei rischi di anomalie genetiche prima non immaginabili.
Il business della fecondazione assistita in Italia - FarWest 10/01/2025
Il futuro della riproduzione umana
Oggi non è possibile prevedere quale sarà il destino delle pratiche di fecondazione assistita, particolarmente della fecondazione eterologa. La fecondazione assistita assieme alla più recente IA e ad altre tecnologie ha aperto un’epoca nuova, per cui stiamo entrando in un “mondo nuovo”. Se è lecito scindere sessualità e riproduzione per gli infertili, è perché si riconosce che è lecito e buono avere figli a prescindere dal principio d’inscindibilità e dalla normatività della natura. Pertanto, la scissione è buona ogniqualvolta arricchisca l’esperienza umana e consenta di allargare le capacità naturali e di “far meglio” della natura stessa.
Il superamento della legge 40/2004 e il riconoscimento che la fecondazione assistita costituisce una nuova forma di riproduzione umana sono passi necessari per affrontare un panorama in continua evoluzione. Si rende urgente ripensare le norme che regolano la trasmissione della vita umana ora che ne abbiamo acquisito il controllo, garantendo supporto e una comunicazione chiara, sensibile e rispettosa alle coppie che affrontano questo percorso. La sfida futura risiede nel bilanciare il progresso scientifico con la protezione dei diritti del nascituro e la dignità di tutti gli attori coinvolti in questo processo di creazione della vita.