Introduzione: La Nascita dell'Allattamento Artificiale e il Contesto Ospedaliero
La storia dell'alimentazione infantile è un percorso complesso, segnato da necessità, scoperte scientifiche e cambiamenti culturali. In questo contesto, il latte artificiale ha giocato e continua a giocare un ruolo significativo, specialmente all'interno delle strutture ospedaliere. Questo alimento, prodotto industrialmente e disponibile in forma liquida e in polvere, ha rappresentato in epoche passate una soluzione cruciale di fronte a problemi di salute pubblica di vasta portata. La spinta per queste ricerche fu data dalla necessità di combattere l’altissima mortalità infantile, un fenomeno che nel corso dei secoli ha flagellato la popolazione neonatale.
Quando il fenomeno degli abbandoni nei brefotrofi divenne di così grandi proporzioni, che le balie assoldate dagli ospedali non erano più sufficienti a soddisfare la richiesta, si tornò ad utilizzare questo tipo di alimentazione artificiale. Questa realtà storica evidenzia come, in determinate circostanze, la disponibilità di un'alternativa al latte materno fosse una questione di sopravvivenza. Una svolta storica, fondamentale per la sicurezza alimentare e per la conservazione del latte stesso, avvenne con il metodo della sterilizzazione da parte di Luis Pasteur (1822 - 1895) nel 1864, un processo successivamente adottato per il latte nel 1886 con il nome di pastorizzazione. La sua importanza fu tale che nel 1908 Chicago fu la prima città al mondo ad adottare la pastorizzazione su larga scala, segnando un progresso decisivo nella lotta contro le malattie trasmissibili attraverso gli alimenti.
Parallelamente a questi progressi, il lancio sul mercato di prodotti specifici per l'infanzia generò un grande clamore. Nel 1865, il chimico tedesco Justus von Liebig introdusse la sua "zuppa di malto", seguita a pochi anni di distanza, nel 1867, dalla "farina lattea" dell'industriale svizzero Henri Nestlé. Questi prodotti, nati in un'epoca di fervore scientifico e industriale, iniziarono a modificare profondamente le pratiche di alimentazione dei neonati, offrendo alle famiglie delle alternative, seppur imperfette, al latte materno. Tuttavia, l’allattamento materno, considerato da secoli l’attività più naturale per la donna, che fornisce l’alimento più adatto ed idoneo alla salute del bambino, veniva in quel periodo sempre più trascurato, non solo dalle istituzioni mediche emergenti, ma anche dalle donne stesse, influenzate da mode e nuove possibilità. Questo contesto storico è cruciale per comprendere le radici della diffusione del latte artificiale e le sfide che ancora oggi si presentano nella promozione dell'allattamento al seno, specialmente negli ambienti ospedalieri moderni. La dialettica tra l'indiscussa superiorità del latte materno e la praticità, talvolta la necessità, del latte artificiale, è al centro del dibattito attuale sulle politiche sanitarie e le pratiche assistenziali nei punti nascita.
Il Latte Materno: Un Alimento Ineguagliabile e i Suoi Benefici Fondamentali
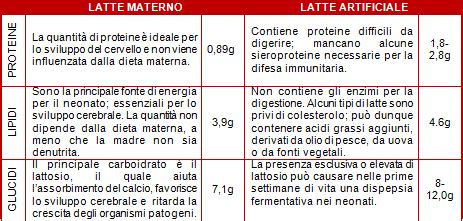
La scienza moderna ha confermato e reiterato ciò che la natura ha stabilito da millenni: il latte materno è di gran lunga l'alimento più adatto per un neonato, sia sotto il profilo igienico-sanitario sia nutrizionale. Questa verità, universalmente acquisita e ribadita da innumerevoli studi e organizzazioni sanitarie globali, sottolinea la sua insostituibilità. Il latte materno non può essere sostituito da nessun altro alimento, poiché la sua composizione è dinamica e si adatta perfettamente alle esigenze di crescita e sviluppo del neonato, fornendo tutti i nutrienti essenziali nella giusta proporzione.
Oltre a essere facilmente digeribile e assimilabile, il latte materno è sempre prontamente disponibile, fresco, alla giusta temperatura e senza possibilità di contaminazione esterna, offrendo una protezione immediata contro agenti patogeni. Contiene anticorpi, enzimi, ormoni e cellule vive che non possono essere replicati artificialmente, i quali svolgono un ruolo cruciale nello sviluppo del sistema immunitario del neonato, proteggendolo da infezioni respiratorie, gastrointestinali e altre malattie comuni. Questi benefici si estendono ben oltre la primissima infanzia, influenzando la salute a lungo termine del bambino e della madre.
Latte materno e benefici dell’allattamento al seno
Gli ultimissimi dati della ricerca medica indicano inoltre un migliore sviluppo neuropsicologico ed un più alto quoziente intellettivo nei bambini allattati dalle loro madri. Questa evidenza rafforza ulteriormente l'importanza dell'allattamento al seno non solo per la salute fisica, ma anche per lo sviluppo cognitivo ottimale. Per i nati a termine, di peso appropriato, sani, il latte materno è l'alimento ideale e più appropriato. Le raccomandazioni dell'Organizzazione Mondiale della Sanità (OMS) e dell'UNICEF sono chiare in tal senso, promuovendo l'allattamento esclusivo al seno per i primi sei mesi di vita del neonato e, successivamente, l'introduzione di alimenti complementari appropriati, continuando l'allattamento al seno fino a due anni o oltre, se desiderato dalla madre e dal bambino.
La consapevolezza della superiorità del latte materno è stata ribadita in documenti internazionali come la Dichiarazione congiunta OMS-UNICEF del 1989 sulla "Protezione, promozione e sostegno dell’allattamento al seno", approvata a New York al Summit mondiale per i bambini nel settembre del 1990. Questi atti fondamentali hanno posto le basi per politiche sanitarie globali volte a supportare le madri nell'allattamento. Nonostante la sua indiscutibile superiorità, la pratica dell'allattamento al seno può incontrare ostacoli, spesso legati a informazioni scorrette o a un supporto insufficiente nei momenti chiave, come quello immediatamente successivo al parto e durante i primi giorni del puerperio, quando le madri si trovano ad affrontare le prime difficoltà.
Il Latte Artificiale: Caratteristiche, Preparazione e Limiti Comparativi
Il latte artificiale, sebbene non possa eguagliare la complessità e i benefici del latte materno, rappresenta un'alternativa scientificamente formulata per i casi in cui l'allattamento al seno non sia possibile, sufficiente o desiderato. Questo alimento è prodotto industrialmente ed è disponibile in forma liquida e in polvere. La sua composizione è regolamentata da normative rigorose per garantire che soddisfi i requisiti nutrizionali essenziali per la crescita del neonato, pur non potendo replicare le proprietà immunologiche e bioattive uniche del latte materno.
La preparazione del latte artificiale in polvere richiede attenzione e rispetto delle istruzioni per garantire la sicurezza e l'efficacia. È fondamentale aggiungere la polvere nell'acqua quando quest'ultima raggiunge una temperatura di circa 70°C. Questo passaggio è cruciale per eliminare eventuali batteri presenti nella polvere di latte artificiale, come la Cronobacter sakazakii o la Salmonella, che possono causare infezioni gravi nei neonati. Dopo l'ebollizione, basta lasciare l'acqua a temperatura ambiente per un tempo non superiore a 30 minuti prima di utilizzarla, assicurandosi che sia ancora sufficientemente calda per la sterilizzazione della polvere, ma non così rovente da denaturare i nutrienti. Seguire attentamente le proporzioni indicate dal produttore è altrettanto importante per evitare sia la sotto-nutrizione che la sovra-alimentazione.

Nonostante la sua utilità in determinate circostanze, è importante ribadire che una marca vale l'altra a questo punto, perché nessuna di queste sarà mai all'altezza del latte materno. Questa affermazione riflette la consapevolezza che, per quanto sofisticata possa essere una formulazione, non può replicare la complessa matrice biologica del latte materno, né la sua capacità di adattarsi individualmente al bambino. Inoltre, l'introduzione di un allattamento misto fin dall'inizio potrebbe portare, in poche settimane, a non produrre più latte a sufficienza. Questo avviene perché la produzione di latte materno è regolata dalla domanda: meno il bambino succhia al seno, meno latte viene prodotto, creando un circolo vizioso che può compromettere l'allattamento esclusivo.
Pratiche e Criticità nei Punti Nascita Italiani: Un'Analisi Approfondita sul Caso di Roma
L'ambiente ospedaliero, e in particolare i punti nascita, giocano un ruolo critico nel sostenere o, al contrario, nell'ostacolare la pratica dell'allattamento al seno. Una ricerca condotta nella città di Roma da un team di ricercatori tra cui Aceti, P. Calamita, C. Ciuffo, C. Cives, V. Calia, R. E. Coltura, S. Corbo, ML. Criscione, R. De Angelis, P. Gazzotti, F. Luchino, L. Marolla, F. Marolla, F. Melideo, P. D. Morano, P. Nardini, L. Oliviero, M. Orrù, A. Porro, L. Reali, C. Roberti, L. Salvatori, V. Sarno, S. S.Uccella, M. Valente, C., ha offerto uno spaccato significativo delle pratiche in atto nei punti nascita della capitale. Questo studio, condotto su 25 punti nascita pubblici e privati accreditati che hanno aderito volontariamente, ha analizzato i cartellini di dimissione, pari allo 0,8% dei nati, utilizzando il software STATA per l'analisi dei dati.
Le risultanze hanno messo in luce diverse criticità. Sebbene tutti i cartellini di dimissione menzionino l'allattamento al seno, un'analisi più approfondita rivela che nel 67% dei casi, le informazioni relative all'allattamento al seno non erano corrette o erano contraddittorie. Questa discrepanza tra l'intento di promuovere l'allattamento e la qualità delle informazioni fornite è un ostacolo significativo per le neo-mamme che cercano di fare una scelta veramente informata.
Un altro aspetto preoccupante emerso dallo studio è la diffusione delle indicazioni sul latte artificiale. Quasi un terzo dei cartellini di dimissione dei punti nascita romani conteneva informazioni sul latte artificiale. Nell'84% dei casi, queste informazioni erano stampate, spesso includendo la prescrizione di una specifica formula, suggerendo un'influenza commerciale o una prassi non sempre basata sulle reali necessità cliniche del neonato. Questo scenario è aggravato dalla testimonianza diretta di madri che riportano come in ospedale, sebbene non dovrebbero suggerire una marca specifica, purtroppo lo fanno. Un'esperienza comune è quella di mamme che, pur avendo partorito nello stesso ospedale ma in periodi diversi, hanno ricevuto consigli per marche diverse (Plasmon, Mellin, Aptamil), suggerendo che tali raccomandazioni potrebbero non essere sempre neutrali o basate su esigenze individuali, ma piuttosto legate a favoritismi commerciali o a prassi consolidate non ottimali.
La mancanza di sostegno all'allattamento al seno è un problema pervasivo. Un terzo dei punti nascita romani non ha attivato alcuna iniziativa per promuovere l'allattamento al seno. Solo il 38% dei punti nascita pubblici e il 18% di quelli privati accreditati offre un sostegno concreto. Questo dato è particolarmente allarmante se confrontato con gli standard internazionali e nazionali che promuovono l'iniziativa "Ospedale Amico del Bambino" (Baby-Friendly Hospital Initiative, BFHI). A Roma, solo il 5% di tutti i punti nascita ha aderito a questa iniziativa, indicando un ritardo significativo nell'adozione di pratiche best-practice. Questo è ancora troppo presto per vedere dei cambiamenti radicali, ma la scarsa adesione evidenzia una necessità urgente di implementazione.
Le pratiche di allattamento a orario predefinito, spesso con schemi stampati e integrati da latte artificiale, sono ancora diffuse. Spesso, si consiglia la durata delle poppate "in minuti per parte", una pratica che contrasta con l'allattamento a richiesta, il quale è fondamentale per stabilire una produzione di latte adeguata. Inoltre, la prescrizione di latte artificiale è spesso a carico dell'operatore sanitario, con indicazioni predefinite e non sempre personalizzate. Queste pratiche contribuiscono a una bassa promozione dell'allattamento al seno e a una percentuale molto alta di integrazioni di latte artificiale. In alcuni punti nascita, la pratica dell'allattamento al seno non è stata ancora iniziata o è iniziata troppo tardi, anche fino a 2-7 giorni in altri, o addirittura del tutto non iniziato, precludendo alle madri e ai neonati i benefici del colostro e del contatto precoce.
La mancanza di supporto si manifesta anche nell'assenza di follow-up o di consigli pratici post-dimissione. Le madri spesso non ricevono un adeguato supporto per l'allattamento al seno, come counselling telefonico o visite di controllo, lasciandole sole ad affrontare le difficoltà. Questo quadro generale dimostra come l'unica informativa scritta rilasciata dal punto nascita sia spesso insufficiente e contraddittoria, rendendo difficile per le madri prendere decisioni veramente informate e percorrere con successo il cammino dell'allattamento al seno.
La Formazione del Personale Sanitario e l'Informazione alle Madri: Pilastri per l'Allattamento al Seno
Il ruolo del personale sanitario nei punti nascita è di fondamentale importanza per il successo dell'allattamento al seno. La loro formazione, la coerenza delle informazioni fornite e la capacità di offrire un sostegno empatico e basato su evidenze scientifiche sono pilastri per consentire alle madri di allattare con successo. Tuttavia, come evidenziato dalle ricerche, vi sono lacune significative in questi ambiti.
Spesso, l'operatore sanitario fornisce indicazioni contraddittorie. Ciò può derivare da una formazione non omogenea, da aggiornamenti insufficienti o dalla persistenza di pratiche obsolete che non sono in linea con le più recenti raccomandazioni dell'Organizzazione Mondiale della Sanità (OMS) e dell'UNICEF. Quando il personale ospedaliero suggerisce schemi a orario predefinito o consiglia l'integrazione di latte artificiale senza una reale necessità medica, si crea confusione e insicurezza nelle madri. Questa incoerenza minaccia la fiducia delle neo-mamme nelle proprie capacità di allattare e nel sostegno ricevuto. Un esempio palese di questo è quando si consiglia la durata delle poppate "in minuti per parte", ignorando il principio fondamentale dell'allattamento a richiesta, che è cruciale per la stimolazione e il mantenimento di una produzione di latte adeguata.
Inoltre, la qualità dell'informativa scritta rilasciata dal punto nascita è spesso insufficiente. Molto frequentemente, le informazioni stampate sull'allattamento al seno sono contraddittorie o errate, o vengono aggiunte a mano da parte di un operatore sanitario in maniera non standardizzata. Per esempio, se un cartellino contiene sia informazioni sull'allattamento al seno sia schemi per l'utilizzo del latte artificiale, le madri possono sentirsi disorientate e incerte su quale pratica sia quella più appropriata. In un contesto in cui il 67% dei cartellini di dimissione riporta informazioni non corrette, è chiaro che non è possibile fare una scelta veramente informata. La mancanza di chiarezza e l'assenza di un messaggio univoco ostacolano la pratica dell'allattamento al seno, che richiede fiducia e determinazione, soprattutto durante i primi giorni del puerperio, un periodo di grande vulnerabilità per le nuove madri.
È imperativo che la formazione del personale sanitario sia continua e basata sulle evidenze scientifiche più recenti, in linea con i principi della Dichiarazione congiunta OMS-UNICEF sulla "Protezione, promozione e sostegno dell'allattamento al seno". I programmi di formazione dovrebbero enfatizzare l'importanza del contatto pelle a pelle precoce, dell'allattamento a richiesta, del riconoscimento dei segnali di fame del bambino e della gestione delle difficoltà comuni legate all'allattamento. Il personale dovrebbe essere in grado di fornire un counselling efficace, che non si limiti a semplici istruzioni, ma che offra un vero e proprio supporto emotivo e pratico, anche per le madri che incontrano difficoltà. Un sistema efficace dovrebbe prevedere anche un carico in caso di difficoltà, un counselling telefonico o altre forme di supporto continuo, per assicurare che le madri non si sentano abbandonate una volta dimesse. La necessità di un supporto qualificato e costante è ribadita dal fatto che, senza una guida adeguata, molte madri introducono integrazioni di latte artificiale troppo presto, rischiando di compromettere la propria produzione di latte e la durata complessiva dell'allattamento al seno.
Quadro Normativo e Linee Guida: Un Percorso verso la Promozione dell'Allattamento Materno
Il riconoscimento dell'importanza dell'allattamento al seno ha portato, a livello internazionale e nazionale, alla stesura di un quadro normativo e di linee guida volte a proteggere, promuovere e sostenere questa pratica. Questi documenti rappresentano un impegno formale da parte delle istituzioni sanitarie a garantire che ogni madre abbia l'opportunità e il supporto per allattare il proprio bambino.
La Dichiarazione congiunta OMS-UNICEF del 1989 "Sulla protezione, promozione e sostegno dell’allattamento al seno", approvata al Summit mondiale per i bambini nel settembre del 1990, è un documento fondamentale che ha posto le basi per le politiche di allattamento a livello globale. Questa dichiarazione sottolinea il ruolo speciale dei servizi di maternità e la necessità di un'azione coordinata per sostenere l'allattamento al seno. Da essa è scaturita l'iniziativa "Ospedale Amico del Bambino" (Baby-Friendly Hospital Initiative, BFHI), un programma globale volto a promuovere pratiche ospedaliere che supportano pienamente l'allattamento al seno. L'obiettivo è creare un ambiente dove le madri possano iniziare e mantenere l'allattamento al seno senza ostacoli, ricevendo le informazioni e il supporto necessari.
In Italia, il Piano Sanitario Nazionale 1998-2000 ha già evidenziato che "particolare attenzione dovrà essere dedicata alla promozione della salute della donna, del puerperio e al neonato". Questo impegno è stato poi rafforzato da specifici decreti e atti normativi. Il Decreto Ministeriale 6 aprile 1994, n. 8, del Ministero della Sanità, riguarda la "Promozione e tutela dell'allattamento al seno" e fa specifico riferimento alla pratica dell'allattamento al seno oltre il 3° mese. Questo decreto è stato richiamato anche dal Piano Sanitario Nazionale del gennaio 2002 (5), a riprova della sua continua rilevanza. Successivamente, il Decreto 22 febbraio 2005, n. 46, anch'esso del Ministero della Salute, ha ulteriormente dettagliato le "raccomandazioni e azioni per la tutela della salute" in materia di allattamento materno, cercando di fornire un framework operativo più definito.
Nonostante l'esistenza di queste direttive, la loro implementazione pratica nei punti nascita italiani e in particolare, come visto, a Roma, mostra delle lacune. La bassa adesione all'iniziativa "Ospedale Amico del Bambino" (solo il 5% dei punti nascita a Roma) è un chiaro indicatore che le politiche non si traducono sempre in pratiche quotidiane efficaci. Un numero regionale di ospedali "Amici dei Bambini" è in fase di sviluppo o sta faticando a decollare in diverse aree del paese, suggerendo che il percorso verso un cambiamento radicale è ancora lungo e complesso.
Il testo fornito include anche riferimenti a importanti ricerche e pubblicazioni italiane sull'allattamento, come quelle di Rapisardi G. et al. sulla salute della donna, del puerperio e del neonato (Riv. Ital. Pediat.), gli studi di Davanzo R, Carlucci A. per la Società Italiana di Neonatologia riguardo l'allattamento materno per i nati a termine, di peso appropriato, sani, e le ricerche di Donati S, Spinelli A, Grandolfo ME et al. sul percorso nascita e le esperienze di gravidanza, parto e puerperio in Italia. Questi studi e le pubblicazioni del Ministero Della Sanità e dell'ISTAT ("Condizioni di salute e ricorso ai servizi sanitari" Anni 1999-2000) dimostrano un interesse e una consapevolezza scientifica consolidata sulla materia. Tuttavia, la sfida rimane quella di trasformare questa consapevolezza e questo quadro normativo in azioni concrete e uniformi su tutto il territorio nazionale. La promozione dell'allattamento al seno è un atto medico e un atto di salute pubblica che richiede un impegno costante e multidisciplinare. È necessario che vi siano indirizzate risorse adeguate, sia in termini di formazione del personale che di sviluppo di programmi di supporto strutturati, per garantire che ogni madre possa fare una scelta informata e ricevere il supporto necessario per allattare al seno con successo (4).
Implicazioni per la Salute Pubblica e Prospettive Future: Verso una Scelta Consapevole e un Supporto Strutturato
Le pratiche attuali nei punti nascita, in particolare quelle rilevate nello studio sui punti nascita di Roma, hanno profonde implicazioni per la salute pubblica, sia a breve che a lungo termine. Quando le madri ricevono informazioni scorrette, frammentate o contraddittorie, la loro capacità di avviare e mantenere l'allattamento al seno è seriamente compromessa. Questo non solo influisce sulla salute individuale del neonato e della madre, ma ha anche ripercussioni a livello collettivo, incidendo sugli indicatori di salute della popolazione e sui costi del sistema sanitario.
La bassa percentuale di punti nascita che aderiscono all'iniziativa "Ospedale Amico del Bambino" e la scarsa promozione dell'allattamento al seno riflettono una carenza sistemica che va oltre la singola struttura. L'introduzione di latte artificiale, soprattutto quando non strettamente necessaria o quando prescritta con una specifica marca in un contesto di apparente "favoreggiamento commerciale", mina la fiducia delle madri e può portare a una diminuzione della produzione di latte materno. Introdurre un allattamento misto dall'inizio potrebbe portare in poche settimane a non produrre più latte a sufficienza, compromettendo così l'allattamento esclusivo.
L'assenza di un'unica informativa scritta chiara e corretta rilasciata dal punto nascita, e la mancanza di un supporto adeguato al momento della dimissione dai punti nascita, privano le madri di strumenti essenziali. Non ricevere indicazioni su un counselling telefonico o su visite di controllo personalizzate per la madre e il neonato (1) in caso di difficoltà, significa lasciare le famiglie sole in un momento cruciale. Questi problemi contribuiscono a una maggiore ansia nelle neo-mamme e possono portare all'abbandono precoce dell'allattamento al seno.

Per affrontare queste problematiche, è fondamentale un approccio olistico e coordinato. Le prospettive future devono mirare a una maggiore coerenza tra le direttive nazionali e internazionali e le pratiche cliniche quotidiane. In primo luogo, è necessario un impegno rinnovato per l'implementazione su larga scala dell'iniziativa "Ospedale Amico del Bambino". Solo attraverso l'adozione dei "Dieci Passi per l'Allattamento al Seno" dell'OMS/UNICEF, i punti nascita possono creare un ambiente che supporti veramente le madri. Ciò include la formazione di tutto il personale sanitario per l'applicazione di queste pratiche, garantendo che le informazioni fornite siano accurate, uniformi e basate su evidenze.
In secondo luogo, la produzione di informative scritte deve essere rivista e standardizzata. I materiali informativi dovrebbero essere chiari, concisi e privi di ambiguità, evitando qualsiasi promozione di latte artificiale. La legge n. 40 del 1989, che vieta la pubblicità dei sostituti del latte materno, è un precedente importante in Italia, e i punti nascita dovrebbero rispettare il Codice Internazionale sulla Commercializzazione dei Sostituti del Latte Materno, garantendo che le madri non siano influenzate da interessi commerciali al momento della dimissione.
In terzo luogo, è essenziale rafforzare il sistema di supporto post-dimissione. Le madri devono sapere dove possono rivolgersi per ricevere aiuto in caso di difficoltà, che sia attraverso consultori familiari, gruppi di sostegno all'allattamento o servizi di tele-counselling. Questo continum di cura è vitale per la pratica dell'allattamento al seno oltre il 3° mese e per garantire che le madri possano allattare per il tempo raccomandato.
Infine, è cruciale continuare la ricerca e il monitoraggio delle pratiche ospedaliere. L'analisi dei cartellini di dimissione, come quella condotta dall'ISS utilizzando il software STATA, fornisce dati preziosi per identificare le aree di miglioramento e misurare l'efficacia delle politiche implementate. La trasparenza e la responsabilità dei punti nascita sono fondamentali per garantire che il diritto di ogni bambino all'allattamento al seno e il diritto di ogni madre a ricevere un supporto adeguato siano pienamente rispettati.
tags: #latte #artificiale #usato #negli #ospedali