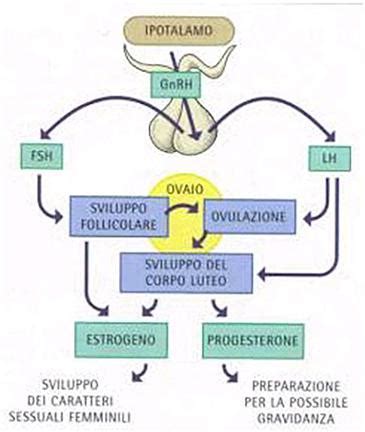
Quando si tratta di cercare una gravidanza, gli ormoni svolgono un ruolo cruciale nel processo riproduttivo. Queste sostanze chimiche sono responsabili della regolazione del ciclo mestruale, dell’ovulazione e della ricettività endometriale, elementi essenziali per il concepimento. Il ciclo mestruale, fondamentale per la fertilità femminile, è controllato da un sistema noto come asse ipotalamo-ipofisi-ovaio. Questo asse regola gli ormoni che sono essenziali per il corretto funzionamento del ciclo e per la gravidanza della donna. L’ipotalamo e l’ipofisi, situati nel cervello, sono responsabili dell’invio di segnali all’ovaio affinché rilasci gli ormoni sessuali necessari. Questi ormoni non solo preparano l’utero a una possibile gravidanza, ma influenzano anche le caratteristiche sessuali secondarie della donna, come lo sviluppo del seno o la distribuzione del grasso corporeo.
Il monitoraggio dei livelli ormonali è un aspetto fondamentale per comprendere e ottimizzare la salute riproduttiva femminile. Come indicato dalla dottoressa Alejandra García-Villalba, direttore medico di Vida Fertility Alicante, l'analisi degli ormoni femminili come LH, FSH, estradiolo, progesterone e AMH è uno dei più importanti test di fertilità femminile quando si tratta di studiare la fertilità di una donna e di valutarne il ruolo nella ricerca di una gravidanza. Quando questo sistema non funziona correttamente e gli ormoni non vengono rilasciati adeguatamente, possono verificarsi irregolarità nel ciclo mestruale, rendendo difficile la gravidanza. Comprendere i livelli di questi messaggeri chimici è pertanto essenziale per identificare e affrontare potenziali ostacoli al concepimento.
Il Ciclo Mestruale: Una Sinfonia Ormonale Complessa
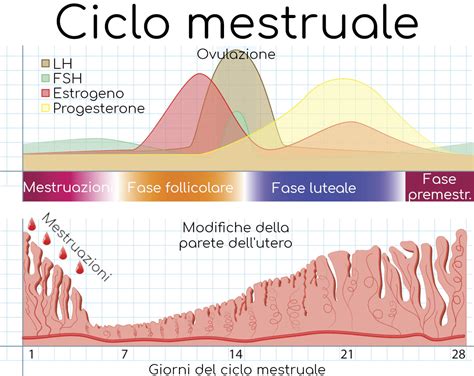
Il ciclo mestruale è un processo fisiologico complesso che accompagna la vita riproduttiva delle donne per decenni, a partire dalla pubertà. È il periodo che intercorre tra l’inizio di una mestruazione e quella successiva. In media dura 28 giorni, anche se varia da persona a persona; un ciclo è considerato regolare se compreso tra i 21 e i 35 giorni. Un ciclo "regolare" può variare da un mese all'altro, ma di solito rientra nello stesso periodo di tempo. Eventuali variazioni della durata del ciclo sono di solito causate dal tempo impiegato per la crescita e l'ovulazione dell'ovulo, nota come fase follicolare.
Il ciclo mestruale si divide in tre fasi principali: la fase follicolare, la fase ovulatoria e la fase luteinica. Il primo giorno del ciclo mestruale è rappresentato dal primo giorno delle mestruazioni (giorno 1 dell'intero ciclo), che in genere durano 3-7 giorni. Durante questa fase, il corpo elimina il rivestimento dell’utero (l’endometrio) attraverso il flusso mestruale. L'organismo produce ormoni che controllano il ciclo mestruale e i cambiamenti ormonali che accompagnano ogni fase influenzano non solo l’apparato riproduttivo, ma anche il tono dell’umore, l’appetito, il desiderio sessuale e la qualità del sonno.
Ciclo Mestruale, sai davvero cos'è?
La Fase Follicolare e il Ruolo Chiave degli Estrogeni
La fase follicolare ha inizio il primo giorno di mestruazione e si conclude con l’ovulazione. All’inizio del ciclo, l’ipofisi avvia la secrezione dell’ormone follicolo-stimolante (FSH), una piccola ghiandola che regola gli ormoni in tutto il corpo. L'ormone FSH è il principale responsabile della produzione di cellule uovo mature e la sua funzione è appunto quella di stimolare l’attività dei follicoli, ovvero delle cavità all’interno delle ovaie riempite di fluido, ciascun follicolo contenente una cellula uovo non sviluppata. L'ormone FSH stimola lo sviluppo di alcuni follicoli e la produzione da parte di questi dell'ormone estrogeno. In generale, solo uno di questi diviene "dominante" e l'ovulo all'interno di questo follicolo giunge a maturazione man mano che le dimensioni del follicolo aumentano. Gli altri follicoli non continuano a crescere e scompaiono gradualmente.
Gli estrogeni sono un gruppo di ormoni steroidei particolarmente preziosi nella donna, e sono i principali ormoni sessuali femminili. Sono prodotti per lo più dalle ovaie ed in misura minore dal tessuto adiposo e dalle ghiandole surrenali. Tra questi, l’estradiolo (E2) è il più attivo o importante tra tali ormoni, e svolge un ruolo chiave nella fertilità femminile. Durante la prima metà del ciclo mestruale, i livelli di estradiolo aumentano progressivamente man mano che i follicoli ovarici maturano. Questo incremento stimola la crescita dell’endometrio, che diventa più spesso e ricco di vasi sanguigni. Una corretta preparazione dell’endometrio è fondamentale per permettere l’impianto dell’embrione al momento opportuno. Il più delle volte si tratta però di una condizione silente, asintomatica, scoperta casualmente proprio durante le indagini per la fertilità.
I livelli crescenti di ormone estrogeno nel corpo causano l'ispessimento della parete uterina (detta endometrio) grazie all'accumulo di sangue e sostanze nutritive. In tal modo, se si rimane incinta, si crea l'ambiente ottimale e l'ovulo fecondato potrà disporre del supporto e dei nutrienti necessari alla crescita. Ai livelli elevati di ormone estrogeno si associa anche la secrezione di muco "favorevole" agli spermatozoi (nome tecnico, muco cervicale fertile), che viene prodotto dalla cervice e il cui aspetto è biancastro, fluido e viscoso. Durante il ciclo mestruale, i livelli di estrogeni raggiungono il loro picco dopo la fine della mestruazione, vengono prodotti dal follicolo dominante e a loro volta inducono il picco di LH che provoca l’ovulazione. La loro funzione è quella di far accumulare sangue e sostanze nutritive lungo la parete uterina per creare un ambiente favorevole all’impianto di un’eventuale ovulo fecondato.
L'Ovulazione: Il Momento Cruciale per il Concepimento
L’estradiolo accelera la maturazione dell’endometrio e stimola il picco di LH che conduce all’ovulazione. Intorno alla metà del ciclo entra in gioco l’ormone luteinizzante o LH (luteinizing hormone). I livelli di estrogeno nell'organismo continuano a crescere e determinano un rapido innalzamento del livello dell'ormone luteinizzante ("picco" dell'ormone LH), che provoca la rottura del follicolo dominante, con il conseguente rilascio dell'ovocita maturo dall'ovaio nella tuba di Falloppio. Questo processo è noto come ovulazione. Molte donne sono convinte che l'ovulazione avvenga il 14° giorno del ciclo mestruale, ma si tratta semplicemente di una media: nella maggior parte delle donne, l'ovulazione avviene in un giorno diverso, variabile da ciclo a ciclo. Il picco di LH innesca l'ovulazione, durante la quale una cellula uovo viene rilasciata dall'ovaio.
Una volta rilasciata, la cellula uovo (ovulo) si sposta lungo la tuba di Falloppio in direzione dell'utero. L'ovulo rimane fecondabile per circa 12-24 ore. Poiché gli spermatozoi possono sopravvivere nell'utero per 3-5 giorni, avere un rapporto non protetto il giorno dell'ovulazione o il giorno immediatamente precedente aumenta le probabilità di rimanere incinta. Quindi i giorni di massima fertilità sono quelli in cui la probabilità di rimanere incinta è più elevata.
La Fase Luteinica e il Ruolo del Progesterone
Subito dopo l'ovulazione, il follicolo collassato, ora chiamato corpo luteo, inizia a produrre progesterone. Questo ormone prepara l’endometrio ad accogliere un eventuale embrione e provoca un ulteriore ispessimento della parete uterina per prepararla ad accogliere l'ovulo fecondato. Il progesterone è l’ormone della ricettività endometriale. Se i livelli sono insufficienti, l’impianto può non riuscire, una condizione nota come fallimento dell'impianto. Presso Vida Fertility, il progesterone viene monitorato durante i cicli di FIV (fecondazione in vitro) per valutare le donne che non hanno ovulato e nei cicli di preparazione endometriale, verificando che non ci sia ovulazione prima dell’inizio del progesterone e controllando che il livello nel giorno del trasferimento sia adeguato (normalmente >10ng/ml).
Nel frattempo, il follicolo ormai vuoto continua la produzione di progesterone e avviando quella di estrogeno. Quando le dimensioni del corpo luteo (follicolo vuoto) si riducono e se la cellula uovo non è stata fecondata, il livello di estrogeno e progesterone diminuisce. Senza gli elevati livelli di ormoni che ne favoriscono la conservazione, lo spesso endometrio inizia a sfaldarsi e viene espulso dal corpo, dando inizio a una nuova mestruazione e a un nuovo ciclo. L'utero non ha più bisogno di mantenere un ambiente favorevole all'embrione, quindi l'organismo deve "resettarsi" per prepararsi al ciclo successivo. Gli eventuali sintomi di PMT (tensione premestruale) iniziano a diminuire.
Estrogeni: Non Solo Riproduzione, Ma Benessere Generale
Gli estrogeni costituiscono un gruppo di ormoni sessuali prodotti principalmente dalle ovaie, ma possono essere sintetizzati, in quantità minori, anche dalle ghiandole surrenali e dal tessuto adiposo. Tra questi, l’estradiolo è il più attivo e svolge un ruolo chiave nella fertilità femminile. Oltre all'estradiolo (E2), prodotto dalle ovaie in età fertile, gli estrogeni naturali prodotti dal corpo umano includono l’estriolo, prodotto dalla placenta durante la gravidanza, e l’estrone, che mantiene livelli più alti in menopausa. Un ulteriore estrogeno naturale, l’estetrolo, è prodotto esclusivamente dal fegato fetale durante la gravidanza.
Il ruolo degli estrogeni non si limita alla fertilità. Essi regolano infatti il ciclo mestruale, la fertilità, la densità ossea, la salute del cuore, il metabolismo, lo stato di pelle e capelli e anche l’umore. Proteggono le ossa e mantengono l'elasticità dei tessuti connettivi, stimolando la produzione di collagene. Influiscono inoltre su serotonina e dopamina, modulando l’umore, la memoria e la gestione dello stress. Contribuiscono anche al mantenimento della densità ossea, all’equilibrio del colesterolo, alla stabilità dell’umore e alla salute cardiovascolare. Questi ormoni influiscono su mille altri aspetti, non solo fisici ma anche emotivi. È chiaro, dunque, quanto siano importanti per la salute della donna, generale e riproduttiva.
L'Analisi Ormonale: Valori Normali e Significato Clinico
Il monitoraggio ormonale si effettua misurando gli ormoni sessuali nel sangue e confrontando i loro valori con gli intervalli normali per valutare la fertilità femminile. Il dosaggio degli estrogeni avviene tramite un semplice prelievo di sangue, spesso durante la fase follicolare precoce del ciclo (giorni 2‑3) per misurare estradiolo, estrone e, in alcuni casi, estriolo. È un test prezioso per valutare la riserva ovarica, analizzare i cicli irregolari, indagare cause di infertilità, sospette patologie ormonali, effetti di terapie con estrogeni o HRT.
I livelli di estrogeni variano durante il ciclo, l’età e lo stato riproduttivo. In fase follicolare, l’estradiolo (E2) ad esempio oscilla normalmente tra circa 20‑150 pg/mL, salendo fino a 200‑400 pg/mL intorno all’ovulazione. In gravidanza e in menopausa i valori cambiano notevolmente, in menopausa l’estradiolo cala. Questi valori sono indicativi: ogni laboratorio ha i propri range; perciò, è fondamentale interpretare i risultati con il medico.
Presso Vida Fertility, i valori ormonali considerati normali per l'estradiolo all'inizio del ciclo sono compresi tra 27-161 pg/ml. Nella fase follicolare precoce, l’estradiolo dovrebbe restare tra 20 e 80-100 pg/mL. Valori più alti in questo momento possono indicare diverse condizioni e un valore elevato di E2 può mascherare anche un valore di FSH basso, dando l’illusione che la riserva ovarica sia buona, mentre in realtà può essere già compromessa.
Altri Ormoni Cruciali nella Valutazione della Fertilità
Oltre agli estrogeni, un profilo ormonale completo richiesto durante un percorso di diagnosi della fertilità include l'analisi di altri ormoni fondamentali:
- Ormone Follicolo-Stimolante (FSH): Indica la riserva ovarica. Valori compresi tra 3-9 mUI/ml sono normali, mentre livelli superiori a 13 mUI/ml indicano una riserva molto bassa. L'FSH stimola la crescita dei follicoli nelle ovaie durante la fase follicolare. Questi ormoni vengono analizzati soprattutto all’inizio del ciclo per valutarne il livello.
- Ormone Luteinizzante (LH): Valori normali tra 2-10 mUI/ml. Un picco superiore a 20 mUI/ml indica l’ovulazione. Tuttavia, livelli elevati all’inizio del ciclo possono far pensare alla Sindrome dell'Ovaio Policistico (PCOS). L'LH innesca l’ovulazione attraverso un picco a metà ciclo, consentendo il rilascio dell’ovulo.
- Progesterone: Il 21° giorno dopo l’ovulazione, i valori normali sono compresi tra 5-20 ng/ml. È essenziale per la ricettività endometriale.
- Ormone Anti-Mülleriano (AMH): È uno degli ormoni più importanti per la fertilità femminile. Prodotto dai follicoli in via di sviluppo delle ovaie, il suo livello è un indicatore della riserva ovarica di una donna. Più alto è il livello di AMH, migliore è la riserva ovarica. Se i livelli sono bassi, potrebbe essere un’indicazione di una bassa riserva ovarica, che può rendere difficile una gravidanza. Presso Vida Fertility, i livelli di AMH tra 0,7-3,5 ng/ml sono considerati nella norma, mentre valori bassi suggeriscono una bassa riserva ovarica. La valutazione dei livelli di AMH attraverso un esame del sangue, insieme alla conta dei follicoli antrali mediante un’ecografia transvaginale, è fondamentale per determinare il trattamento di fertilità più appropriato e per eseguire una stimolazione ovarica ottimale.
- TSH (Ormone Tireostimolante): Dovrebbe essere compreso tra 0,2-4,7 mUI/ml. Alterazioni indicano ipo- o ipertiroidismo, che influisce sull’ovulazione. Inoltre, alcuni studi indicano che livelli inferiori a 2-2,5 mIU/ml sarebbero più favorevoli all’impianto.
- Prolattina: Tra 0-20 ng/ml nelle donne non gravide e 10-300 ng/ml nelle donne gravide. Valori superiori a 30 ng/ml possono indicare iperprolattinemia, una condizione che può sopprimere l'ovulazione.
- Beta-HCG (Gonadotropina Corionica Umana): Nota come ormone della gravidanza, la sua presenza conferma l’impianto e lo sviluppo dell’embrione. Viene utilizzato per confermare la gravidanza e monitorarne l’evoluzione durante le prime settimane. Dopo i trattamenti di riproduzione assistita, vengono eseguite analisi del sangue con beta-HCG per verificare il successo della procedura. Tra le gonadotropine c’è anche l’ormone corionico umano (hCG), prodotto dalla placenta solo in caso di gravidanza. Immediatamente dopo l'impianto dell'ovulo fecondato, l'organismo avvia la produzione dell'ormone della gravidanza, che manterrà attivo il corpo luteo.
Questi valori aiutano a identificare i problemi ormonali che possono influenzare la fertilità e a guidare i trattamenti di riproduzione assistita. Una diagnosi ormonale completa ci permette di individuare le cause di infertilità che ostacolano la ricerca di una gravidanza.
Problemi Ormonali e L'Impatto sulla Fertilità
Quando gli ormoni sono in equilibrio favoriscono l’ovulazione, preparano l’endometrio all’impianto e supportano una gravidanza. La fertilità può ridursi non solo quando i livelli ormonali sono bassi (come in fase di premenopausa ad esempio), ma anche quando sono troppo alti. Il corpo può percepire uno squilibrio e bloccare o alterare le fasi del ciclo. Senza livelli adeguati di estrogeni, non può esserci ovulazione efficace, né un ambiente uterino favorevole all’impianto dell’ovulo fecondato.
Esistono diversi disturbi ormonali che possono influenzare negativamente la fertilità femminile. I più comuni sono:
- Sindrome dell’ovaio policistico (PCOS): Questo disturbo endocrino è caratterizzato da uno squilibrio degli ormoni sessuali femminili, che spesso rende difficile l’ovulazione. Può anche essere associata alla sindrome metabolica. Alti livelli di LH all'inizio del ciclo possono essere un indicatore di PCOS.
- Disfunzione ovulatoria: Questo termine comprende i disturbi in cui l’ovulazione è irregolare o assente. Una produzione eccessiva o insufficiente di FSH o LH può interferire con il ciclo mestruale e il processo di ovulazione.
- Ipotiroidismo: Questa condizione si verifica quando la ghiandola tiroidea genera una quantità insufficiente di ormoni tiroidei. Può interferire con l’ovulazione e lo sviluppo dell’endometrio, rendendo difficile ottenere una gravidanza.
- Iperprolattinemia: Questo disturbo è caratterizzato da livelli elevati di prolattina, l’ormone responsabile della stimolazione della produzione di latte. L’iperprolattinemia può sopprimere l’ovulazione e complicare le possibilità di gravidanza.
Quando gli Estrogeni sono Alti: L'Iperestrogenismo
Quando gli estrogeni sono alti si parla di iperestrogenismo. Le donne con estrogeni alti possono non avere sintomi evidenti, ma tra i comunemente riscontrati vi sono cicli irregolari o abbondanti, mastodinia (dolore al seno), gonfiore addominale e ritenzione idrica, umore instabile, irritabilità, difficoltà a perdere peso, riduzione della libido, infertilità o comunque difficoltà a concepire nonostante rapporti mirati. A lungo termine, un eccesso di estrogeni è stato associato a un rischio maggiore di sviluppare alcuni tipi di tumore, come quello al seno e all'utero. Come influiscono in pratica sulla fertilità? Anche se il concepimento naturale è compromesso, è possibile comunque ricorrere a tecniche di procreazione medicalmente assistita (PMA) come l’Inseminazione Intrauterina (IUI) o la FIVET. Anche in questi casi, però il controllo degli estrogeni è essenziale poiché valori troppo alti possono compromettere l’endometrio o anticipare l’ovulazione. Gli squilibri nei livelli di estradiolo possono ostacolare l’impianto.
Basse Livelli di Estrogeni: Conseguenze e Gestione
La mancanza di estrogeni può portare a una serie di effetti collaterali, come irregolarità mestruali, difficoltà nel concepimento, perdita di densità ossea (osteoporosi), secchezza vaginale, disturbi del sonno e aumento del rischio di malattie cardiovascolari. Siamo abituati a pensarli in relazione alla menopausa, quando i valori sono bassi, tendenti allo zero, e possono influenzare negativamente tutti questi aspetti. Senza livelli adeguati di estrogeni, non può esserci ovulazione efficace. In alcuni casi, i medici possono prescrivere terapie ormonali sostitutive (HRT) o trattamenti specifici per correggere squilibri ormonali.
È Possibile Rimanere Incinta con Bassi Livelli di AMH?
Sì, è possibile rimanere incinta con bassi livelli di AMH, con i giusti trattamenti. In molti casi, le donne non sanno di avere bassi livelli di AMH o una bassa riserva ovarica finché non decidono di provare a rimanere incinta. Dopo un periodo di rapporti sessuali non protetti e senza successo nell’ottenere una gravidanza, è spesso il momento di sottoporsi a un test di fertilità, in cui viene spesso diagnosticata una bassa riserva ovarica. In queste situazioni, e valutando tutti i fattori associati alla coppia, esistono diverse strategie e trattamenti di riproduzione assistita che possono aiutare una donna a realizzare il suo sogno di diventare madre.
L'Importanza del Monitoraggio e della Diagnosi Personalizzata
Se si sta cercando di concepire da sei mesi a un anno senza successo, è consigliabile uno studio ormonale e della fertilità per identificare eventuali ostacoli. I test ormonali basali vengono solitamente eseguiti nei primi giorni del ciclo mestruale per ottenere informazioni precise sui propri ormoni basali.
Presso Vida Fertility, si realizzano analisi personalizzate per valutare ciascuno di questi ormoni, fornendo un piano di trattamento adattato alle esigenze individuali di ogni paziente. Gli studi ormonali avanzati valutano i livelli ormonali chiave per identificare gli squilibri che possono influire sulla fertilità. La diagnosi personalizzata combina analisi ormonali, ecografie e altri test di fertilità per definire un piano di trattamento unico per la paziente.
Una volta diagnosticato il problema, è necessario affidarsi a un centro per la fertilità qualificato, per eseguire un check-up ormonale completo, ecografie pelviche e monitoraggio del ciclo. Qui lo squilibrio ormonale può essere inserito in un quadro clinico più ampio, considerando età, riserva ovarica, regolarità del ciclo e stato dell’utero. Il trattamento deve essere personalizzato, ovvero dipenderà dalla causa sottostante.
L'Influenza dello Stile di Vita sull'Equilibrio Ormonale
Per aumentare i livelli di estrogeni, si possono adottare diverse strategie, tra cui modifiche dietetiche, come l'assunzione di alimenti ricchi di fitoestrogeni, integratori naturali e l'esercizio fisico. Un’alimentazione equilibrata può influire positivamente sulla regolazione naturale degli estrogeni. Alcuni alimenti contengono fitoestrogeni, composti vegetali con una struttura simile a quella degli estrogeni umani, che possono contribuire a mantenerne l’equilibrio. Tra questi ricordiamo: la soia, i semi di lino e di sesamo, i legumi, alcuni tipi di frutta secca come noci, mandorle, pistacchi, nocciole, anacardi e castagne. Gli esperti consigliano quindi una dieta ricca di frutta, verdura, cereali integrali e grassi sani.
L’equilibrio ormonale è fondamentale per ottenere una gravidanza. Tenere traccia del ciclo è utile per riconoscere i propri ritmi, identificare eventuali irregolarità e comprendere meglio i momenti fertili. Un ciclo troppo breve, troppo lungo, assente o molto doloroso può essere segnale di uno squilibrio ormonale o di disturbi ginecologici. Se si notano cambiamenti improvvisi o sintomi persistenti, è consigliabile consultare un ginecologo o un professionista della salute per un approfondimento.
tags: #durante #ovulazione #calano #estrogeni