L'infertilità può sconvolgere i piani di vita ed è un grande peso psicologico per molte coppie. L'infertilità è principalmente un problema delle donne? No! Gli studi oggi mostrano che l'infertilità può verificarsi anche nell'uomo. Anche l'idea che l'età giochi un ruolo solo per le donne è stata smentita. In alcuni casi, le cause esatte dell'infertilità non sono chiare, mentre in altri, le malattie o i fattori dello stile di vita come l'obesità, la dieta e l'esposizione agli inquinanti giocano un ruolo determinante. L'infertilità - chiamata anche sterilità - è definita in modo relativamente preciso in medicina: se una coppia non riesce a concepire un bambino per più di un anno nonostante i regolari rapporti sessuali non protetti, è considerata infertile. Tuttavia, questa definizione non deve sconvolgere la coppia; i medici parlano di "infertilità definitiva" dopo 48 mesi di tentativi falliti. Dopo questo periodo, è in realtà relativamente improbabile che si possa ancora rimanere incinta in modo naturale.
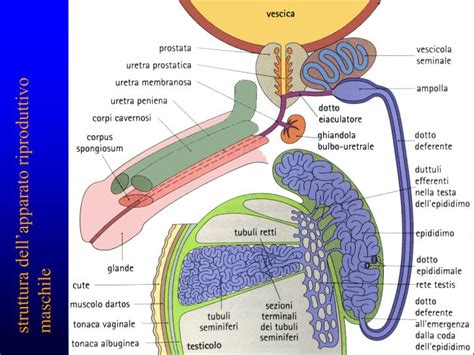
Il ruolo degli ormoni nella fertilità maschile
Gli ormoni giocano un ruolo fondamentale nella regolazione della spermatogenesi, il complesso processo di produzione degli spermatozoi. Uno squilibrio in questo delicato meccanismo ormonale può compromettere la fertilità maschile. Il testosterone è un ormone steroideo appartenente al gruppo degli androgeni, prodotto principalmente nei testicoli negli uomini. Quando si parla di testosterone basso o insufficiente (una condizione medica conosciuta come ipogonadismo), si diagnostica una significativa riduzione della qualità della vita e del benessere generale. Il testosterone agisce a livello cerebrale, stimolando il desiderio sessuale attraverso l'attivazione di neurotrasmettitori come la dopamina, ed è cruciale per la produzione dei gameti maschili.
In caso di difficoltà di concepimento, vengono effettuati degli esami di laboratorio che indicano il dosaggio di FSH, LH e testosterone. Si possono distinguere tre quadri principali:
- Ipogonadismo ipergonadotropo (primario): indicato da valori di FSH alto, LH alto o nel range alto dei valori di normalità e testosterone basso.
- Ipogonadismo ipogonadotropo (secondario): indicato da valori di FSH basso, LH basso e testosterone basso.
- Ipogonadismo normogonadotropo idiopatico: indicato da valori di FSH normali (ma inferiori o uguali a 8 mUI/ml), LH normale e testosterone normale.
Cause e fattori che influenzano la salute riproduttiva
L'infertilità o la ridotta fertilità maschile possono derivare da disfunzione testicolare, endocrinopatie, fattori legati allo stile di vita, fattori anatomici congeniti, esposizioni gonadotossiche, l'invecchiamento e le anomalie genetiche. Le anomalie cromosomiche, come la Sindrome di Klinefelter (che colpisce circa 1 maschio su 500-1.000), rappresentano una causa comune di insufficienza testicolare. Il fenotipo classico di questa sindrome è quello di un maschio alto con testicoli piccoli, ma spesso rimane non diagnosticata fino alla tarda età adulta.
Un'altra causa diffusa è il varicocele, ovvero vene anormalmente dilatate del plesso pampiniforme, presenti nel 15-20% della popolazione maschile generale e nel 35-40% degli uomini infertili. Si ritiene che il meccanismo d'azione con cui il varicocele influisce sulla fertilità sia correlato alla stasi del sangue nello scroto, che crea un eccesso di calore, riducendo la spermatogenesi.
Stress Ossidativo cos'è e quali sono i suoi effetti sull'organismo
L'impatto dello stile di vita e della salute mentale
L'ansia e la depressione sono disturbi mentali complessi che possono avere molteplici conseguenze sulla salute generale e sulla fertilità. Ricerche recenti hanno suggerito che lo stress, correlato all'ansia e alla depressione, possa influenzare la qualità dello sperma. Livelli elevati di stress possono portare a una diminuzione della concentrazione di spermatozoi, nonché a un aumento delle anomalie morfologiche e della motilità compromessa.
Per quanto riguarda l'obesità, in letteratura si è dimostrata una relazione inversa tra indice di massa corporea (BMI) e testosterone, volume dell'eiaculato, concentrazione e morfologia degli spermatozoi, con tassi più elevati di azoospermia e oligospermia tra gli uomini obesi. Inoltre, anche l'esposizione professionale a inquinanti atmosferici, residui di pesticidi nei cibi e il calore nella zona genitale - seppur dibattuto - sono fattori presi in considerazione dagli esperti.
Diagnosi e percorsi terapeutici avanzati
Il punto di partenza per la diagnosi è lo spermiogramma, un esame fondamentale che analizza il liquido seminale per valutare la morfologia, la motilità e il numero di spermatozoi. Il trattamento dell'infertilità maschile varia a seconda della causa individuata:
- Terapie ormonali: indicate in presenza di malfunzionamenti dell'asse ipotalamo-ipofisi-gonadi, come l'uso delle gonadotropine (FSH e LH) per stimolare la spermatogenesi.
- Chirurgia: interventi come la varicocelectomia possono migliorare i parametri dello sperma e aumentare i tassi di gravidanza.
- Procreazione Medicalmente Assistita (PMA): quando gli altri approcci risultano infruttuosi o quando i parametri seminali sono particolarmente compromessi, si ricorre a tecniche avanzate come la ICSI o la Micro-TESE.

Considerazioni su prevenzione e follow-up medico
La prevenzione in ambito uro-andrologico dovrebbe essere parte integrante della salute maschile fin dall'adolescenza, proprio come avviene per le donne in campo ginecologico. Anche chi non ha mai subito trattamenti antitumorali può sviluppare problemi di fertilità, carenza di testosterone o disfunzione sessuale. Tuttavia, chi ha ricevuto trattamenti antitumorali - come la chemioterapia con agenti alchilanti o radioterapia ai testicoli - è a maggior rischio e richiede protocolli di sorveglianza specifici.
È fondamentale condurre uno stile di vita sano per preservare la salute riproduttiva. Eseguire uno spermiogramma dopo la pubertà per misurare la fertilità è consigliato se si desidera avere un bambino o conoscere le proprie probabilità di concepimento. Affrontare problemi di fertilità, carenza di testosterone e/o disfunzione sessuale può essere difficile per le relazioni personali: per questo, il confronto con medici di base o specialisti in salute sessuale è un passaggio cruciale per garantire non solo il successo di un futuro concepimento, ma anche un benessere psicofisico duraturo.