La decisione di intraprendere un percorso di Procreazione Medicalmente Assistita (PMA) rappresenta, per molte coppie, il compimento di un desiderio profondo che affonda le sue radici nell'immaginario infantile. Si tratta di un cammino lungo, complesso e spesso logorante, in cui la medicina incontra il vissuto psicologico e il quadro normativo. Comprendere le dinamiche di questo percorso, incluse le criticità che possono portare all'interruzione del trattamento, è fondamentale per offrire un supporto adeguato a chi lo affronta.
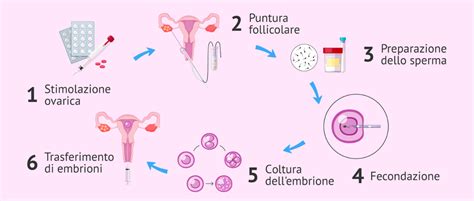
Premessa metodologica e distinzioni normative
I profili problematici relativi alla revoca del consenso al progetto procreativo, da realizzarsi mediante le tecniche di riproduzione assistita, sono di estrema complessità. In primo luogo, occorre operare una distinzione delle tecniche di PMA tra omologhe ed eterologhe. In ordine a queste ultime, è necessario distinguere tra eterologhe con utilizzazione del corredo genetico di uno dei soggetti che vogliono realizzare il progetto di filiazione ed eterologhe che non presentano tale peculiarità. Queste distinzioni sono sommarie e non esaustive. In particolare, non possono essere toccate le questioni di carattere generale relative alla natura delle PMA, alla loro catalogazione come trattamenti sanitari, come scelte legate all’autodeterminazione e all’autoresponsabilità.
Per quanto riguarda le tecniche di riproduzione assistita omologhe, deve preliminarmente porsi in luce che anche prima dell’introduzione della legge n. 40/2004 le corti europee ed extraeuropee ed i giudici di merito italiani si sono trovati ad affrontare casi caratterizzati da un conflitto sul potere di disposizione degli embrioni prima dell’impianto. Con la legge n. 40/2004 (art. 6, 3° comma) ciascuno dei soggetti della coppia che intende accedere alle PMA omologhe può revocare il proprio consenso “fino al momento della fecondazione dell’ovulo”. Una volta formatosi l’embrione la manifestazione della volontà diventa irrevocabile.
In ordine alla fase antecedente la legge n. 40/2004, devono registrarsi in particolare due tipologie di conflitti relativi al potere di disposizione sull’embrione: quello relativo al diritto all’impianto dopo la morte di uno dei soggetti del progetto procreativo e quello, invece, riguardante la revoca del consenso all’impianto in conseguenza della cessazione della relazione dalla quale era sorto il progetto comune.
Le PMA omologhe e la gestione del conflitto procreativo
Uno dei primi casi italiani relativo alle PMA omologhe è stato affrontato dal Tribunale di Palermo. Una coppia si rivolge ad un centro privato di medicina della riproduzione e, dopo essersi sottoposta alle terapie necessarie, ottiene la formazione di tre embrioni che vengono crioconservati. Il primo tentativo d’impianto non dà il risultato sperato. Prima del secondo il marito muore. Il codice deontologico medico vieta l’impianto in tale ipotesi, nonostante la volontà della moglie superstite di procedere. Quest’ultima si rivolge al Tribunale ed ottiene anche in via d’urgenza un ordine rivolto al centro medico di procedere al trasferimento in utero degli embrioni crioconservati, uno alla volta fino al successo della gravidanza.
Di recente, dopo l’entrata in vigore della legge n. 40/2004, il Tribunale di Bologna ha affrontato un caso del tutto simile, con la peculiarità di porsi diacronicamente tra la fase precedente e quella successiva. Le soluzioni adottate dai giudici di merito in sede di provvedimento negativo e di reclamo positivo sono opposte. La ratio sottesa all’intero tessuto normativo della legge n. 40/2004 può cogliersi nell’esigenza di portare a termine il progetto procreativo, in presenza delle condizioni previste dalla legge e degli standard di salute fisiopsichica necessari, una volta formato l’embrione umano. Non appare corretto al riguardo ritenere applicabile la nuova legge per ciò che concerne i limiti soggettivi all’accesso solo perché la richiedente perda tale condizione per causa indipendente dalla sua volontà.
L’embrione "conteso" e il rifiuto del consenso
Prima del 2004 in Italia, il Tribunale di Bologna ha affrontato un caso relativo al conflitto tra coniugi separati relativo alla sorte degli embrioni congelati formati dai loro gameti. La moglie aveva richiesto di poter procedere all’impianto. Il marito aveva rifiutato il consenso. Il Tribunale ha ritenuto di dover dare prevalenza alle ragioni del marito perché non si può imporre coattivamente la paternità e perché alla luce del quadro costituzionale e convenzionale si afferma che il nascituro ha diritto ad avere entrambi i genitori. Viene affermato il diritto a non proseguire nel progetto procreativo mediante manifestazione di volontà, purché espressa prima dell’impianto. Afferma la CEDU, non è in discussione il generico diritto alla genitorialità ma la prosecuzione di quello specifico progetto procreativo sorto come condiviso e soltanto in tale condizione da portare a termine.
Come funziona la Procreazione Medicalmente Assistita?
L'aspetto psicologico: umanizzare il processo
Il percorso della fecondazione assistita è spesso, per una coppia, lungo e molto impegnativo dal punto di vista emotivo e psicologico. Una parte di queste abbandona dietro consiglio medico. Una delle cause del drop out è sicuramente la difficoltà a livello emotivo e psicologico della coppia ad affrontare lo stress di ripetuti risultati negativi. Altra fonte di informazione molto importante è lo psicologo, che ha avuto una formazione professionale specifica nell’ambito della fecondazione assistita.
La consulenza di uno psicologo, in questi casi, si muove principalmente su due livelli: prima di tutto quello di umanizzare il processo della PMA, tenendo conto sia dell’aspetto psicologico sia del percorso che ha portato una coppia ad intraprendere il percorso di Procreazione Medicalmente Assistita. La consulenza di uno psicologo, in secondo luogo, è efficace se dovessero insorgere delle criticità. La presenza dello psicologo è fondamentale, infine, quando si devono comunicare delle notizie negative. La sensibilizzazione alla comunicazione efficace da parte delle figure professionali è sicuramente uno dei capisaldi su cui è necessario lavorare. La sensibilità personale, in molti casi, non è sufficiente per garantire la comunicazione di una notizia, magari negativa, in maniera adeguata.
L'impatto dell'infertilità sulla vita di coppia
Diversi sono i vissuti psicologici che si sviluppano in seguito alla diagnosi d’infertilità o, ancora peggio, di sterilità. Durante l’ovulazione della donna, la coppia vive l’ansia di un rapporto sessuale programmato finalizzato a procreare, all’arrivo della mestruazione arriva lo sconforto determinato dall’ennesimo fallimento. Le coppie si sentono diverse, non riescono in una cosa del tutto naturale, sviluppano sentimenti di vergogna e di colpa. Dunque, l’infertilità può essere causa di depressione e diventare un segreto che li appesantisce e li isola dalle relazioni sociali. Si riscontrano tentativi di evitamento delle coppie con bambini e si osserva la preferenza per coppie simili.
Spesso tali vissuti ricadono anche sull’equilibrio della coppia stessa. L’isolamento non si osserva soltanto in relazione agli “altri”, ma anche nei confronti del partner stesso, che talvolta viene tagliato fuori. La coppia è messa a dura prova di resistenza. Tutto quello che la coppia ha costruito finora, sembra scomparire, non esistere più. Il fatto che l’infertilità possa essere causa di depressione rende fondamentale la necessità di attivare, per le coppie che accedono a un percorso PMA, spazi di consulenza psicologica rivolti alla persona e alla coppia stessa. Nasce quindi la necessità per lo psicologo di affiancare il medico fin dai primi colloqui, identificando precocemente le coppie più a rischio, quelle che necessitano di un maggiore e tempestivo intervento psicologico.
L’abbandono del trattamento: fattori di rischio e variabili
Le tecniche di procreazione medicalmente assistita (PMA) forniscono elevate probabilità cumulative di gravidanza, ma a dispetto di queste buone possibilità di realizzare il proprio progetto genitoriale, molte coppie, per una propria decisione, scelgono di non seguire il trattamento in maniera continuativa. Il dato sulle coppie che abbandonano è estremamente disomogeneo e nella letteratura scientifica può variare dal 7 all’80 per cento. In termini generali, le cause dell’abbandono possono essere raggruppate in fattori legati allo stress emotivo, alle aspettative disattese e alla gestione del fallimento.
Per affrontare un fallimento, è importante ascoltare il proprio corpo e lasciar fluire le emozioni. Spesso ci si sente in shock, con la mente non pronta a ricevere la notizia, vivendo un senso di vuoto come un piccolo lutto. È comune sentirsi tristi, con la sensazione di non poter continuare, o colpevoli, analizzando ogni gesto passato alla ricerca di una causa del negativo. Connettersi con il presente e focalizzarsi su se stessi, senza porsi domande future in termini assoluti, è il primo passo per gestire la frustrazione e valutare, dopo aver digerito la situazione, il percorso futuro.
Aspetti pratici: congedi e supporto lavorativo
Sebbene il ricorso alla Procreazione Medicalmente Assistita non rientri nei termini dell’aspettativa retribuita da lavoro e non costituisca di per sé una malattia nel senso comune del termine, viene dall’INPS assimilata ad una malattia e viene quindi concesso alla coppia che ha intrapreso questo percorso di beneficiare dell’assenza retribuita dal lavoro. Si ha infatti diritto a 3 settimane di malattia retribuita: 1 settimana prima del transfer e 2 settimane dopo il transfer.
La procedura burocratica richiede che la clinica rilasci il certificato di infertilità e di fecondazione assistita per le giornate di ricovero in day hospital. Per i giorni di assenza pre-ricovero e post-dimissione ci si può rivolgere al medico di medicina generale, che rilascerà il certificato di malattia. Come recita la circolare 7412 del 4 marzo 2005, le pratiche di procreazione assistita devono essere assimilate alla malattia in quanto il periodo di riposo è finalizzato ad un adeguato impianto dell’embrione in utero, riducendo il rischio di ipercontrattilità del miometrio e il livello di stress.
Complicazioni mediche e gestione del rischio
La principale complicazione della procreazione medicalmente assistita consiste nell’iperstimolazione ovarica. Questo avviene quando si somministrano gonadotropine allo scopo di stimolare lo sviluppo di più follicoli. Se la quantità è eccessiva, o se il soggetto è particolarmente sensibile, possono comparire sintomi quali nausea, diarrea e dolore addominale, associati ad un aumento del volume dell’ovaio. Nei casi più gravi si può verificare ascite, versamento pleurico, alterazioni ematochimiche o insufficienza renale. Per prevenire la sindrome da iperstimolazione ovarica si effettua un monitoraggio della crescita follicolare tramite ecografie e prelievi ematologici. Un altro problema della procreazione medicalmente assistita è il maggiore rischio di una gravidanza multipla, nettamente superiore a quello delle gravidanze insorte spontaneamente.
Errori medici e interruzione di gravidanza
La sterilizzazione tubarica, ovvero la chiusura delle tube, rappresenta una delle metodiche atte ad impedire in modo definitivo la procreazione. Un intervento di chiusura mal riuscito può comportare il rischio di una nascita indesiderata, sollevando questioni di responsabilità medica e risarcimento del danno, qualora non sia stato fornito un valido consenso informato.
Parallelamente, le norme sull’interruzione volontaria di gravidanza sono sancite nella legge n. 194 del 1978. Fino a novanta giorni di età gestazionale l’interruzione è consentita in ogni caso. Dopo i primi novanta giorni, l’interruzione terapeutica di gravidanza è possibile se la gravidanza e il parto comportino un grave rischio per la donna, o se siano state accertate patologie o malformazioni fetali che possano provocare un pericolo per la sua salute psicofisica. Le due modalità principali, scelte in base all’età gestazionale, sono l’aborto farmacologico e l’aborto chirurgico.
Prospettive sulla prevenzione
Dalla mia esperienza ho potuto constatare che molte delle coppie che si rivolgono ai centri PMA sono già in possesso di molte informazioni. È fondamentale ribadire, infine, un consiglio a tutte le donne in età fertile: la prevenzione è vitale per evitare l’infertilità. Mantenere un indice di massa corporea adeguato, monitorare la propria salute riproduttiva e adottare stili di vita che non danneggino il sistema riproduttivo sono passaggi chiave che, se intrapresi per tempo, possono ridurre la necessità di ricorrere a percorsi di procreazione medicalmente assistita.

In ultima analisi, il percorso di PMA non deve essere vissuto solo come un atto medico, ma come un viaggio che coinvolge la totalità della persona. La sensibilizzazione verso una comunicazione empatica tra medici, psicologi e pazienti rimane l'elemento cardine per trasformare un percorso di cura in un'esperienza sostenibile, indipendentemente dall'esito finale.
tags: #interruzione #percorso #fecondazione #assistita