La sindrome dell'ovaio policistico (PCOS) è una condizione endocrina e metabolica complessa che affligge un numero significativo di donne in età fertile, rappresentando una delle cause più comuni di infertilità legata all'anovulazione cronica. Le sue manifestazioni sono eterogenee e spaziano da disordini mestruali e segni di iperandrogenismo a disturbi metabolici come l'insulino-resistenza e un aumentato rischio cardiovascolare. Sebbene la resistenza insulinica sia stata a lungo considerata il fulcro della patogenesi della PCOS, le ricerche più recenti dipingono un quadro più sfumato, in cui l'insulina stessa gioca un ruolo diretto e significativo nell'attività ovarica, in particolare attraverso la sua interazione con le cellule teca.
L'Insulina: Oltre il Ruolo di "Postino dello Zucchero"
L'insulina, un ormone peptidico prodotto dal pancreas, è primariamente nota per il suo ruolo nella regolazione del metabolismo del glucosio. Agisce come una chiave che apre le porte delle cellule muscolari, adipose e epatiche, permettendo al glucosio di entrare e fornire energia. Quando i livelli di glucosio nel sangue aumentano, come dopo un pasto, il pancreas rilascia insulina per facilitare l'assorbimento del glucosio. Tuttavia, in alcuni individui, prevalentemente a causa di obesità e predisposizione genetica, questo meccanismo si inceppa, portando a insulino-resistenza. In questa condizione, le cellule rispondono meno efficacemente all'insulina, spingendo il pancreas a produrne ancora di più per mantenere l'omeostasi glicemica. Questo circolo vizioso di iperinsulinemia può, a lungo termine, esaurire il pancreas e portare a disfunzioni permanenti.
Ma l'azione dell'insulina non si limita alla gestione del glucosio. Essa possiede un impatto diretto e profondo sull'apparato riproduttivo femminile, in particolare sulle ovaie.
L'Impatto Diretto dell'Insulina sulle Ovaie
L'insulina, quando presente in eccesso nel circolo sanguigno (iperinsulinemia), esercita un'influenza diretta sulle cellule teca ovarica. Le cellule teca sono cellule specializzate all'interno dei follicoli ovarici responsabili della produzione di androgeni, gli ormoni sessuali maschili che, in quantità adeguate, sono essenziali per la funzione riproduttiva femminile.
L'iperinsulinemia stimola direttamente queste cellule teca, potenziando la loro capacità di produrre androgeni. Questo aumento della produzione androgenica, spesso in concomitanza con una ridotta produzione di globulina legante gli ormoni sessuali (SHBG) da parte del fegato - una proteina che "sequestra" gli ormoni sessuali liberi nel sangue, riducendone l'attività - porta a un eccesso di androgeni circolanti.
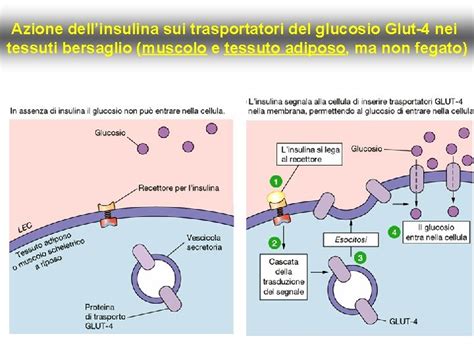
Questo squilibrio ormonale ha conseguenze dirette sulla follicologenesi, il processo di maturazione dei follicoli ovarici.
L'Effetto degli Androgeni in Eccesso sui Follicoli
L'eccesso di androgeni, indotto dall'iperinsulinemia e dalla ridotta SHBG, agisce negativamente sui follicoli ovarici in via di sviluppo. Blocca la normale crescita e maturazione dei follicoli, impedendo la selezione di un follicolo dominante destinato all'ovulazione. Di conseguenza, numerosi follicoli rimangono immaturi, assumendo un aspetto "cistico" che, osservato ecograficamente, caratterizza le "ovaie policistiche".
Inoltre, gli androgeni in eccesso possono anche influenzare la produzione di estrogeni da parte delle cellule della granulosa, un altro tipo di cellula all'interno del follicolo. Questo può ulteriormente compromettere il delicato equilibrio ormonale necessario per un ciclo ovulatorio regolare.
L'Insulino-Resistenza come Fattore Aggravante
Sebbene l'insulina stimoli direttamente le cellule teca, il legame tra insulino-resistenza e PCOS è bidirezionale e complesso. L'obesità, un fattore di rischio comune per la PCOS, peggiora significativamente l'insulino-resistenza. Le donne con PCOS che sono in sovrappeso o obese presentano spesso un'insulino-resistenza più marcata, che a sua volta esacerba l'iperinsulinemia e, di conseguenza, l'iperandrogenismo ovarico.
È importante sottolineare che la relazione tra obesità e PCOS non è una semplice relazione causa-effetto. Molte donne con PCOS non sono in sovrappeso, e l'obesità in sé non causa la sindrome, ma ne aggrava le manifestazioni e le complicanze metaboliche. La distribuzione del grasso corporeo gioca un ruolo cruciale: l'obesità androide addominale, caratterizzata dall'accumulo di grasso viscerale, è associata a un rischio maggiore di insulino-resistenza e disfunzioni metaboliche.
La Complessa Fisiopatologia della PCOS
La sindrome dell'ovaio policistico è il risultato di un'interazione multifattoriale tra predisposizione genetica e fattori ambientali. Al di là dell'insulino-resistenza e dell'iperinsulinemia, altri meccanismi contribuiscono alla sua patogenesi:
- Alterazioni dell'Asse Ipotalamo-Ipofisi-Gonadi (HPG): Nella PCOS, il rilascio di gonadotropine, in particolare dell'ormone luteinizzante (LH), è alterato. Un rapporto LH/FSH elevato è comunemente osservato, favorendo la produzione di androgeni da parte delle cellule teca e inibendo la maturazione follicolare.
- Fattori Genetici: Esistono evidenze che suggeriscono una componente genetica nella suscettibilità alla PCOS, con possibili alterazioni in geni coinvolti nella steroidogenesi, nella trasduzione del segnale insulinico e nel metabolismo degli androgeni.
- Fattori Ambientali: L'iperalimentazione e la sedentarietà, fattori che contribuiscono all'obesità e all'insulino-resistenza, giocano un ruolo nell'esordio e nel peggioramento della PCOS.
Diagnosi e Fenotipi della PCOS
La diagnosi di PCOS si basa sulla presenza di almeno due dei seguenti criteri, secondo il consenso di Rotterdam:
- Oligo-anovulazione: Cicli mestruali irregolari o assenti.
- Iperandrogenismo: Segni clinici (irsutismo, acne, alopecia) e/o biochimici (elevati livelli di androgeni nel sangue).
- Ovaie Policistiche: Aspetto ecografico caratterizzato da numerosi follicoli e/o aumentato volume ovarico.
È fondamentale escludere altre condizioni che possono mimare la PCOS, come l'iperplasia surrenalica congenita, l'iperprolattinemia, le disfunzioni tiroidee e i tumori androgeno-secernenti.
La classificazione in fenotipi distinti (A, B, C, D) aiuta a comprendere la diversa presentazione clinica e le potenziali complicanze metaboliche associate. Ad esempio, il fenotipo A, che include tutte e tre le caratteristiche diagnostiche, è spesso associato a un maggiore rischio di complicanze metaboliche.
Gestione Terapeutica: Un Approccio Multidisciplinare
La gestione della PCOS richiede un approccio personalizzato e multidisciplinare, che mira a migliorare la funzione ovarica, ridurre l'iperandrogenismo, prevenire le complicanze metaboliche e favorire il calo ponderale.
Interventi sullo Stile di Vita
- Dieta: Diete a ridotto contenuto calorico, equilibrate e ricche di fibre, inserite in uno stile di vita sano, facilitano la perdita di peso e migliorano l'insulino-resistenza. L'adozione di un modello alimentare mediterraneo è spesso raccomandata per i suoi benefici metabolici.
- Attività Fisica: L'esercizio fisico regolare è cruciale per migliorare la sensibilità insulinica, favorire la perdita di peso e ridurre il rischio cardiovascolare. Una combinazione di attività aerobica e di forza è generalmente consigliata.
HIIT, nutrizione e PCOS – La nuova frontiera di intervento sulla sindrome dell’ovaio policistico
Terapie Farmacologiche
- Agenti Insulino-Sensibilizzanti: La metformina è spesso il farmaco di prima linea per correggere le anomalie metaboliche sottostanti, specialmente in presenza di diabete mellito di tipo 2 o alterata tolleranza glucidica. Agisce migliorando la sensibilità all'insulina e può avere effetti diretti sulla steroidogenesi ovarica. Anche il pioglitazone è considerato, sebbene il suo uso sia stato limitato da potenziali effetti collaterali.
- Contraccettivi Ormonali (CO): I CO sono una strategia efficace per la gestione delle irregolarità mestruali, dell'irsutismo e dell'acne. Forniscono un "silenzio" ovarico, riducendo la stimolazione androgenica e regolarizzando il ciclo.
- Antiandrogeni: Farmaci come la flutamide possono essere utilizzati per contrastare gli effetti degli androgeni in eccesso, specialmente in casi di irsutismo severo.
- Terapia Ormonale Sostitutiva: In casi selezionati, terapie ormonali specifiche possono essere impiegate per affrontare specifici sintomi.
Nutraceutici e Integratori
Negli ultimi anni, l'interesse per i nutraceutici nella gestione della PCOS è cresciuto notevolmente.
- Inositoli (Mio-inositolo e D-chiro-inositolo): Queste molecole, presenti in varie forme, svolgono un ruolo cruciale nella trasduzione del segnale insulinico e nella steroidogenesi ovarica. Il mio-inositolo sembra migliorare il profilo metabolico, mentre il D-chiro-inositolo agisce sull'iperandrogenismo. Il rapporto fisiologico 40:1 tra mio-inositolo e D-chiro-inositolo è considerato ottimale per ripristinare la funzione ovarica. L'associazione con α-lattalbumina può migliorarne l'assorbimento intestinale.
- Berberina: Questo composto naturale, estratto da piante come il Rhizoma coptidis, ha dimostrato efficacia nel migliorare la sensibilità insulinica, il metabolismo lipidico e la composizione corporea, con un potenziale impatto sulla riduzione degli androgeni.
- Curcumina: La curcumina, il principio attivo della curcuma, possiede proprietà antinfiammatorie e antiossidanti che possono essere benefiche nella PCOS.
- Resveratrolo: Questo polifenolo, presente nell'uva rossa, ha mostrato la capacità di ridurre i livelli di androgeni e migliorare la sensibilità all'insulina.
Prospettive Future e Personalizzazione della Terapia
La crescente comprensione della complessità della PCOS, con la sua eterogeneità fenotipica e i molteplici meccanismi patogenetici, apre la strada a strategie terapeutiche sempre più personalizzate. La ricerca futura continuerà a esplorare il ruolo di specifici nutraceutici, terapie mirate a determinati pathway molecolari e l'integrazione di interventi sullo stile di vita con approcci farmacologici e integrativi. La gestione della PCOS richiede un impegno a lungo termine e una stretta collaborazione tra paziente e team medico per affrontare efficacemente questa sindrome cronica e le sue implicazioni sulla salute riproduttiva e metabolica.
La fertilità umana è un processo intrinsecamente legato all'equilibrio ormonale e metabolico. La PCOS, con la sua complessa interazione tra insulina, androgeni e funzione ovarica, evidenzia quanto sia fondamentale una gestione attenta di questi fattori per preservare la salute riproduttiva e il benessere generale della donna.