La Procreazione Medicalmente Assistita (PMA) è considerata una risorsa fondamentale per le coppie che affrontano difficoltà di concepimento. Grazie ai costanti progressi scientifici e tecnologici, è oggi possibile accedere a trattamenti sempre più efficaci, offrendo nuove e concrete opportunità a chi desidera avere un figlio. La recente inclusione della PMA nei Livelli Essenziali di Assistenza (LEA) marca un passo importante nel garantire un accesso più equo a questi trattamenti, dal momento che prevede una copertura da parte del Servizio Sanitario Nazionale (SSN). Questa evoluzione rappresenta una svolta significativa nel panorama della salute riproduttiva in Italia, con profonde implicazioni per chi intende intraprendere un percorso di fecondazione assistita.
I Livelli Essenziali di Assistenza (LEA) e l'Inclusione della PMA
I Livelli Essenziali di Assistenza (LEA) possono essere definiti come l’insieme delle prestazioni e dei servizi sanitari che il Servizio Sanitario Nazionale (SSN) è tenuto a garantire a tutti i cittadini, gratuitamente o con un contributo, in base alle risorse disponibili e ai criteri di equità e necessità. Fino a poco tempo fa, la Procreazione Medicalmente Assistita (PMA) non rientrava tra le prestazioni garantite dai LEA: una condizione che rendeva l’accesso ai trattamenti fortemente condizionato da fattori economici e territoriali.
La recente revisione normativa ha finalmente incluso la PMA nei LEA, riconoscendola come un trattamento essenziale per la salute riproduttiva. Questo cambiamento ha il potenziale di migliorare significativamente l’accessibilità alle cure, consentendo a un numero maggiore di coppie di intraprendere un percorso di fecondazione assistita senza ostacoli economici o burocratici. Si sottolinea che i trattamenti effettuati prima del 30 dicembre 2024 non saranno conteggiati, prevedendo così un azzeramento dei tentativi precedenti per le nuove procedure coperte.
L'Accesso alla PMA Pubblica: Tra Normativa e Reale Applicazione
Sebbene l’inclusione della PMA nei LEA rappresenti una significativa evoluzione, non tutti i trattamenti risultano coperti dal SSN. Va chiarito che l’inserimento della PMA nei LEA non realizza di fatto un’applicazione uniforme su tutto il territorio nazionale: le Regioni avranno un ruolo chiave nella gestione delle tariffe e nell’erogazione dei rimborsi, poiché la Sanità in Italia è organizzata su base regionale. Per quanto riguarda l’accesso alle prestazioni di PMA in una Regione diversa da quella di residenza, i cittadini hanno il diritto di ricevere le cure previste nei LEA anche fuori dalla propria Regione. L’attuazione della riforma sarà quindi fondamentale per valutare l’effettiva equità del sistema, e se si tratterà effettivamente di una svolta concreta e non teorica per chi ha necessità di accedere alla fecondazione assistita.
Il Percorso della Procreazione Medicalmente Assistita: Livelli e Metodiche
Con il termine PMA (procreazione medicalmente assistita) si definiscono le procedure mediche che supportano o vicariano uno o più aspetti della funzione procreativa al fine di consentire o di aumentare le probabilità di concepimento e d'impianto di una gravidanza. La PMA cerca quindi di offrire una soluzione al problema dell'infertilità di coppia, quando il tempo di ricerca, gli accertamenti e la ricerca di alternative di cura hanno dato esito negativo o non sono percorribili.
Il percorso di procreazione assistita può essere diviso in due livelli principali:
- 1° livello: comprende le metodiche che hanno come obiettivo quello di aumentare la probabilità di concepire cercando di ottenere una fecondazione "in vivo", ossia all'interno del corpo femminile. Esempi includono i rapporti mirati e l'inseminazione intrauterina (IUI). La IUI è indicata nei casi lievi o di sterilità inspiegata e viene praticata solo se la donna è giovane, le tube funzionano bene e la ricerca della gravidanza è appena cominciata.
- 2°- 3° livello: si tratta della fecondazione in vitro. Con questa procedura, l'incontro tra ovocita e spermatozoo, e quindi la fecondazione, avviene al di fuori del corpo umano, in laboratorio. Richiede ricoveri in una struttura di Day Surgery per prelevare gli ovociti e per il successivo trasferimento in utero degli embrioni. Queste tecniche più complesse, come la FIVET (Fecondazione in vitro con embryo transfer) e la ICSI (Iniezione introcitoplasmatica dello spermatozoo), possono essere eseguite solo in strutture di 2° o 3° livello. La distinzione fra 2° e 3° livello dipende dal tipo di anestesia che è necessario adottare.
Compito del Centro di sterilità, sarà quindi quello, una volta diagnosticata la causa che controindica il concepimento, di avviare la coppia al percorso più idoneo per superare tale ostacolo.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
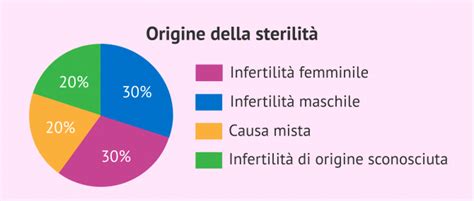
Le Cause dell'Infertilità di Coppia
Si definisce "infertile" o "subfertile" la coppia che non ottiene un concepimento dopo 12 mesi di rapporti liberi e non protetti. Le probabilità di successo delle metodiche di riproduzione assistita dovrebbero essere sempre riferite ad un ciclo di trattamenti e non al singolo tentativo. Le principali cause di infertilità di coppia sono molteplici e possono riguardare entrambi i partner:
- Tubariche/Pelviche: Si verificano a causa dell'ostruzione o chiusura delle tube di Falloppio, o per la presenza di aderenze pelviche.
- Endometriosi: La presenza o la recidiva di una malattia spesso invalidante per la donna, ma talora asintomatica, che riduce in modo severo le probabilità di concepimento.
- Ovulatorie/Ormonali: Riguardano la mancanza o irregolarità dell'ovulazione, cicli irregolari, iperprolattinemia, sindrome dell'ovaio micropolicistico, o una ridotta o assente riserva ovarica.
- Maschili: L'uomo non produce un numero sufficiente di spermatozoi, oppure essi non possiedono le caratteristiche di forma o di movimento adatti alla fecondazione. Gli spermatozoi possono presentare anomalie strutturali, oppure vengono prodotti anticorpi che agiscono contro gli spermatozoi stessi.
- Cervicali: Il muco presente nella cervice uterina è ostile al passaggio degli spermatozoi per una carenza di estrogeni, per la presenza di fattori infettivi o per pregressi interventi chirurgici che hanno danneggiato le ghiandole cervicali o, molto raramente, perché la donna produce degli anticorpi diretti contro gli spermatozoi stessi.
- Uterine: Presenza di malformazioni congenite dell'utero, miomi o aderenze all'interno della cavità uterina, oppure presenza di fattori infiammatori a carico dell'endometrio (la mucosa di rivestimento della cavità uterina).
- Sconosciute (Idiopatiche): Gli accertamenti non sono stati di grado di evidenziare una o più cause specifiche. Tale situazione va sotto il nome d'infertilità idiopatica. È spesso una diagnosi che dovrebbe essere correttamente definita come 'insufficientemente indagata', ma a cui si giunge per il lungo periodo di ricerca o l'età dei partner, che non consentono un completamento delle indagini.
Criteri di Accesso e Limiti nel Servizio Sanitario Regionale
L'accesso ai trattamenti di Procreazione Medicalmente Assistita a carico del Servizio Sanitario Regionale (SSR) è soggetto a specifici criteri, come ribadito dal DPGRN n. 129 del 14/12/2011. Tali criteri includono:
- Età della donna: Fino al compimento del 46° anno. Questo aspetto è cruciale, dato che il tempo è un fattore imprescindibile per chi decide di intraprendere un percorso di PMA, poiché la fertilità femminile subisce un rapido declino a partire dai 35 anni.
- Numero di cicli: Possono essere effettuati un massimo di 6 cicli di FIVET/ICSI e 4 cicli di IUI nelle strutture sanitarie pubbliche.
Le coppie, infatti, vengono inserite nelle liste di prenotazione/attesa solo dopo aver completato gli accertamenti richiesti ed aver ottenuto la certificazione all'accesso indispensabile per legge.
I Servizi Offerti dai Centri di PMA Pubblici e Convenzionati: Un Esempio Dettagliato
Un Centro di alta specializzazione di Medicina della Riproduzione è essenziale per affrontare un percorso di infertilità, esaurito un primo screening di base. I centri pubblici e convenzionati, come delineato da un esempio di struttura, offrono un'ampia gamma di servizi per la diagnosi e il trattamento dell'infertilità.
Le principali aree d'intervento includono:
- Diagnosi e gestione delle coppie affette da infertilità femminile, maschile, di coppia e idiopatica.
- Trattamento medico e chirurgico delle cause di infertilità femminile.
Vengono effettuati monitoraggi ecografici e tecniche di Procreazione Medicalmente Assistita di I, II e III livello. Le procedure che richiedono un ricovero sono generalmente effettuate in regime di Day Surgery, come il prelievo eco guidato degli ovociti per fecondazione in vitro o per la loro crioconservazione in pazienti con grave rischio di riduzione della loro riserva ovarica, e la biopsia testicolare per il recupero degli spermatozoi in pazienti con azoospermia ostruttiva. Il ricovero per queste procedure ha una degenza tipica di 2-4 ore.
Un centro di riferimento si articola in diverse sezioni specializzate:
Sezione Biologia:
- Laboratorio di Seminologia: Esegue esami del liquido seminale e test di capacitazione del liquido seminale per valutare la qualità e la funzionalità degli spermatozoi.
- Laboratorio di Embriologia: Si occupa della preparazione dei gameti, del recupero ovocitario da liquido follicolare, della tipizzazione degli ovociti e della selezione morfologica degli spermatozoi a contrasto interferenziale. Qui avvengono la fertilizzazione in vitro (IVF) e la microiniezione intracitoplasmatica (ICSI), la coltura e tipizzazione degli embrioni, l'Assisted Hatching degli embrioni e il trasferimento in utero degli embrioni. Vengono anche effettuate procedure di vitrificazione di ovociti ed embrioni.
Area Criobiologica: Questa sezione gestisce la criopreservazione per diverse finalità:
- Criopreservazione del seme pre-terapia antiblastica e pre-procedure di Procreazione Medicalmente Assistita.
- Criopreservazione del seme dopo prelievo dall’epididimo o testicolo.
- Criopreservazione degli ovociti come supporto all’attività di Procreazione Medicalmente Assistita e pre-terapia antiblastica.
- Criopreservazione degli embrioni in accordo alla vigente normativa.
I servizi per i pazienti sono specifici per le esigenze individuali:
- Per Lei: Include la valutazione dell’apparato riproduttivo con tecniche strumentali (ecografia, isteroscopia, ecografia 3D) e lo studio endocrino/funzionale dell’ovulazione. Offre inoltre la crioconservazione dei gameti per la preservazione della fertilità nelle pazienti con grave rischio di riduzione della riserva ovarica (pre-chemio/radio terapia, pre-chirurgia ovarica).
- Per Lui: Prevede la valutazione della qualità del liquido seminale e una consulenza andrologica in collaborazione con l’Unità Operativa d’Urologia. Anche per l'uomo è disponibile la crioconservazione dei gameti per la preservazione della fertilità.
- Per la Coppia: Viene offerta una valutazione clinica ambulatoriale per la scelta della tecnica più idonea (inseminazione Intrauterina IUI, Fecondazione in Vitro / Embrio Transfer FIVET) e l'esecuzione della stessa in seguito a monitoraggi ecografici. Su richiesta, è disponibile un servizio di consulenza psicologica per l’accompagnamento della coppia nei percorsi di Procreazione Medicalmente Assistita. In futuro, per le coppie saranno organizzati degli incontri informativi di gruppo, dove un’ostetrica e un Medico in formazione illustreranno le procedure di Procreazione Medicalmente Assistita e risponderanno ai quesiti dei pazienti.
L'organizzazione dello staff include un Direttore Responsabile e un organico medico specializzato (Ginecologi, Responsabile del Centro).
Per quanto riguarda le modalità di accesso e prenotazione, i monitoraggi ecografici sono effettuati tutti i giorni su prenotazione interna. La prima visita di coppia si svolge in giorni e orari specifici e la prenotazione avviene tramite CUP, chiamando il numero dedicato o tramite portale regionale. È fondamentale che le coppie siano già munite di una specifica impegnativa a nome della donna, includente Ecografia ginecologia e Visita Ginecologica con determinati codici diagnosi (es. 6280, 6281, 6282, 6284, 6288). Trattandosi di un servizio rivolto esclusivamente a coppie, l'approccio iniziale non può prescindere dalla contemporanea valutazione di entrambi i partner. Pertanto, almeno 10 giorni prima dell'appuntamento, è necessario preparare una impegnativa a nome dell'uomo per visita generale con specifici codici diagnosi (es. 6068, 6069). La mattina dell'appuntamento, il personale della PMA provvederà alla prenotazione di questa prestazione in modo da permettere alla coppia di regolarizzare entrambe le impegnative contemporaneamente all'Ufficio Ticket. La seconda visita della coppia, da eseguirsi una volta che tutti gli esami richiesti saranno pronti, sarà eseguita con le medesime modalità della precedente. La prescrizione dei piani terapeutici avviene anche in giorni e orari dedicati, sempre tramite prenotazione CUP. Il pagamento si effettua presso l'ufficio ticket.
Scegliere il Centro di PMA: Un Decalogo per l'Orientamento Informato
Scegliere la struttura giusta per la Procreazione Medicalmente Assistita non è facile, e affidarsi al passaparola non è sufficiente. I fattori che possono determinare un buon esito sono molti, come "la giovane età della donna, che ha più probabilità di avviare una gravidanza" o "il minor lasso di tempo dedicato alla ricerca del bambino". Per farsi un'idea della bontà di un centro, "è fondamentale consultare fonti affidabili", come sostenuto dagli esperti Carlo Favaretti, Alessandro Solipaca, Elena Azzolini e Silvio Capizzi, membri del comitato scientifico del portale www.doveecomemicuro.it. Questo sito permette di confrontare le performance delle strutture sanitarie basandosi sui dati diffusi dall'Istituto Superiore di Sanità (ISS).
Doveecomemicuro.it individua 10 domande che è bene porsi prima di prendere una decisione:
- Il centro esegue la tecnica indicata per la problematica alla base della diagnosi di infertilità? È importante saperlo. Per fare un esempio, si consideri che la IUI è indicata nei casi lievi o di sterilità inspiegata e viene praticata solo se la donna è giovane, le tube funzionano bene e la ricerca della gravidanza è appena cominciata.
- La struttura di PMA è di 1°, 2° o 3° livello? Si è detto che i centri di 1° livello possono praticare solo la IUI, mentre gli altri, oltre alla FIVET e alla ICSI, effettuano per esempio anche tecniche di prelievo chirurgico degli spermatozoi o di crioconservazione di ovociti ed embrioni. La distinzione fra 2° e 3° livello dipende dal tipo di anestesia che è necessario adottare.
- Quali sono i tempi di attesa? Se sono lunghi - anche 1 o 2 anni - possono fare la differenza, soprattutto se la donna non è più giovanissima. Il tempo è un fattore cruciale.
- Il centro risponde alle esigenze di una donna con più di 34 anni? Dopo questa età, infatti, diminuiscono le possibilità di procreare, anche ricorrendo alla PMA. In questo caso, meglio orientarsi su una struttura di 2° o 3° livello, in grado di attuare tecniche complesse e dove l'attesa è minore.
- Effettua un alto numero di cicli di PMA all'anno? Non è solo una questione di quantità. Più cicli si effettuano, più alto è il grado di competenza della struttura, e le possibilità di successo aumentano.
- La struttura è pubblica, privata convenzionata o privata? Nei primi due casi il centro è più economico o del tutto gratuito, ma i tempi di attesa si potrebbero allungare.
- Adotta tecniche di congelamento di ovociti ed embrioni (Fer o Fo)? Lo scongelamento di ovociti ed embrioni prelevati dopo la stimolazione ovarica dà maggiori garanzie. Perché, in caso di fallimento delle tecniche "a fresco", offre un 25% di probabilità in più di avviare una gravidanza, a tutte le età.
- È importante che il centro sia vicino a casa? Certo. Può semplificare la vita alla coppia e ridurre i giorni di lavoro persi, un aspetto pratico non trascurabile.
- Esegue anche trattamenti per coppie siero-discordanti? È una condizione fondamentale se uno dei due partner è affetto da malattia infettiva contagiosa, come l'HIV o l'epatite C.
- Effettua la fecondazione eterologa? Questo tipo di PMA è richiesto qualora sia indispensabile avvalersi della donazione di gameti esterni alla coppia. I centri che la praticano, però, sono pochi in Italia. Del resto, questo tipo di fecondazione assistita è stata ammessa nel nostro Paese solo dopo una lunga battaglia e polemiche furiose.

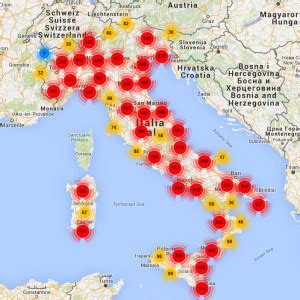
Il Contesto Nazionale della PMA: Dati e Distribuzione dei Centri
Il quadro della Procreazione Medicalmente Assistita in Italia, basandosi sulle cifre fornite dal Registro nazionale di PMA e riferite al 2015 - le più recenti disponibili per un'analisi approfondita - mostra una situazione in evoluzione. Sebbene in Italia la salute della PMA non "scoppi" ancora, qualche segnale di crescita è evidente.
I centri che effettuano queste tecniche sono saliti a 359 (erano 356 nel 2014). Tuttavia, solo 132 (il 37%) operano in regime di convenzione con il sistema sanitario nazionale. Nonostante ciò, proprio le strutture convenzionate si rivelano le più attive, avendo erogato il 66% delle prestazioni.
Esistono significative differenze regionali nell'offerta pubblica di PMA:
- Le Regioni più "stataliste", dove la PMA è solo pubblica, includono Friuli Venezia Giulia, Basilicata, Valle d'Aosta e Sardegna.
- In fondo alla classifica per la presenza di strutture convenzionate troviamo Lazio (19%), Sicilia (5%), Calabria (2%) e, soprattutto, il Molise, dove non esistono strutture di questo tipo.
Se si guarda al dato complessivo, che tiene conto sia dei centri pubblici/convenzionati che di quelli privati, si scopre che la Lombardia è di gran lunga la regione leader in Italia, con oltre 20.500 mila interventi. Seguono, staccatissime, Toscana (5.700) ed Emilia Romagna (3.900).
Per valutare i centri italiani, come sottolineato dagli esperti del portale doveecomemicuro.it, è cruciale tenere conto anche del tipo di prestazioni erogate. Le tecniche più complesse, quali la FIVET e la ICSI, possono essere eseguite solo in strutture di 2° o 3° livello. Limitando l'analisi all'ambito pubblico o privato convenzionato, si contano 92 di queste strutture, e oltre la metà (51) si trova al Nord. Le strutture di 1° livello, invece, possono praticare unicamente la IUI.
Ben più rari sono i centri che eseguono altre tecniche specifiche, come i trattamenti per le coppie siero-discordanti, richiesti quando uno dei partner ha contratto una malattia contagiosa come l'HIV o l'epatite C. Sono soltanto 22 in totale, e solo 10 operano in regime pubblico o in convenzione, quasi tutti concentrati in Toscana (6). La fecondazione eterologa, che prevede la donazione di gameti esterni alla coppia, rimane un tasto ancor più dolente per la sua scarsa diffusione e la sua storia controversa in Italia.
Per quanto riguarda i centri più attivi e all'avanguardia, la palma per le procedure di ICSI e FIVET nel 2015 è andata all'IRCCS Humanitas-Rozzano, che ha effettuato 2.409 cicli. Seguono il Demetra di Firenze (1.955), il Chianciano Salute (1.762), gli Istituti Clinici Zucchi di Monza (1.679) e il Policlinico San Pietro di Ponte San Pietro, Bergamo (1.470). Si nota che queste sono tutte strutture private convenzionate con il SSN.
In una graduatoria separata, che considera solo le procedure di inseminazione intrauterina (IUI), la prima della classe è la Casa di Cura Santa Maria di Bari (586 cicli), davanti all'ospedale Sacco di Milano (547), all'Humanitas-Rozzano (492) e all'ospedale Microcitemico Brotzu di Cagliari (400). Al quinto posto, a pari merito, si trovano il San Filippo del Ponte di Varese e l'Azienda Ospedaliera di Perugia, entrambi con 353 cicli. In questa specifica classifica, prevalgono invece le strutture pubbliche, ad eccezione dell'Humanitas e della Casa di Cura Santa Maria.
Vantaggi delle Strutture Private e le Prospettive Future
Uno dei principali vantaggi delle cliniche private rispetto alle strutture pubbliche è legato ai tempi di attesa. Se, da un lato, l’inserimento della PMA nei LEA permette di accedere ai trattamenti con una copertura pubblica, dall’altro il sistema sanitario nazionale è spesso caratterizzato da liste d’attesa prolungate, che possono ritardare l’inizio del percorso di fecondazione assistita. È opportuno ricordare che il tempo è un fattore imprescindibile per chi decide di intraprendere un percorso di PMA, poiché la fertilità femminile subisce un rapido declino a partire dai 35 anni.
Ogni coppia ha una storia riproduttiva unica, e l’approccio della Medicina della Riproduzione deve necessariamente tenerne conto. Centri di PMA privati specializzati offrono percorsi altamente personalizzati, studiati sulle esigenze specifiche di ogni paziente. Questo include diagnosi approfondite, volte a individuare eventuali problematiche genetiche o immunologiche che potrebbero ostacolare il concepimento. L’evoluzione delle tecniche di PMA ha reso possibile l’applicazione di strumenti sempre più sofisticati per aumentare le possibilità di successo.
Inoltre, l’assistenza nelle cliniche private si caratterizza per un approccio multidisciplinare, che coinvolge non solo ginecologi e biologi della riproduzione, ma anche esperti in genetica, psicologi specializzati in supporto alla fertilità, psicologi e nutrizionisti. In alcuni centri privati, l’esperienza internazionale nella Procreazione Medicalmente Assistita (PMA) si traduce in un accompagnamento attento e altamente specialistico per ogni coppia. Oltre all’assenza di liste d’attesa, queste strutture si distinguono per l’adozione di tecnologie avanzate, fondamentali per migliorare la qualità degli embrioni, massimizzare le possibilità di impianto e garantire la sicurezza del trattamento. Per le coppie che necessitano di un trattamento di PMA eterologa con ovodonazione, alcuni centri privati offrono inoltre l’accesso a programmi di donazione di ovociti su vasta scala, come Eudona®, il più grande programma di donazione di ovociti in Europa.
In definitiva, l’inclusione della PMA nei LEA è di certo una grande opportunità per migliorare l’accesso ai trattamenti, ma il settore privato continuerà a essere un punto di riferimento per chi necessita di tempi rapidi, soluzioni su misura e tecnologie avanzate per il proprio percorso di fertilità.
tags: #inseminazione #artificiale #pubblica