La placenta è un organo straordinario e complesso, essenziale per il corretto sviluppo e la crescita di ogni mammifero, compreso l'essere umano, durante la gravidanza. Definito come un organo deciduo e temporaneo, si forma nell'utero e funge da collegamento perfetto tra la madre e il bambino, sostenendo la produzione di progesterone da parte del corpo luteo. La sua formazione inizia pochissimi giorni dopo la fecondazione e rappresenta un vero e proprio capolavoro dell'embrione, deputato a nutrire, proteggere e sostenere la crescita fetale. La placenta è comune alla gestante e al feto; una sua parte, infatti, ha origini materne, costituita dall'endometrio uterino modificato o decidua, mentre la rimanente ha origini fetali, formata dai villi coriali. In questo articolo, esploreremo in dettaglio cos'è la placenta, come si forma, quale ruolo svolge nel garantire la salute e il benessere del feto, e le sue diverse manifestazioni e alterazioni.
Formazione e Sviluppo Iniziale della Placenta
Il percorso che porta alla formazione della placenta inizia subito dopo il concepimento, che avviene nelle Tube di Falloppio. L'ovulo fecondato, chiamato zigote, inizia la sua marcia di avvicinamento all'utero, durante la quale subisce una serie di divisioni, acquisendo per mezzo di numerosi processi mitotici, definiti "segmentazioni", diversi fenotipi, passando per lo stadio di morula e blastocisti. Lo zigote, fecondato solitamente nell'ampolla della tuba uterina, è destinato a discendere verso il corpo dell'utero per mezzo di due movimenti della tuba uterina: quello peristaltico della tonaca media e quello delle ciglia della mucosa.
Cinque o sei giorni dopo la fecondazione, lo zigote, ora costituito da una sfera cava formata da circa 100 cellule, detta blastocisti, raggiunge la cavità uterina. La blastocisti, attraverso la "seconda grande scelta differenziativa", darà origine a due tessuti extraembrionali: sinciziotrofoblasto e citotrofoblasto. Successivamente, la morula si differenzia in un cumulo cellulare interno, l'inner cell mass, che costituisce il disco embrionale (embrioblasto), e in uno strato cellulare periferico deputato alla nutrizione dell'embrione e perciò denominato trofoblasto. La morula si trasforma poi in blastocisti, caratterizzata da una cavità centrale ripiena di liquido detta blastocele.
Intorno al settimo giorno, o circa al 21° giorno del ciclo, inizia l'impianto (o annidamento) della blastocisti nell'endometrio, grazie al rilascio di particolari enzimi proteolitici da parte della blastocisti stessa. Con la disgregazione della zona pellucida, il sinciziotrofoblasto prende contatto con l'endometrio per apposizione, con l'aiuto delle Matrix Metallo-proteinasi (MMP), dette anche matricine, che agiscono su integrine e matrice extra-cellulare (ECM). Le integrine sono glicoproteine transmembrana che collegano le proteine della matrice extracellulare ai microfilamenti intracitoplasmatici, costituendo un ponte che stabilizza il rapporto cellula-ECM e rende possibile la traduzione dei segnali da ECM al citoscheletro, rendendo così possibile un collegamento funzionale fra le cellule di un organo o tessuto. Nell'endometrio sono presenti 22 tipi di integrine, e le principali sono vitronectina, fattore di Von Willebrand e osteopondina, mentre nell'embrione è presente la fibronectina. Per la stabilizzazione dell'annidamento occorre però ancora un altro processo: la scissione delle matrici extra-cellulari. A tale scopo, i trofoblasti secernono 22 tipi di enzimi specializzati, le Matrix Metallo-Proteinasi (MMP), presenti sia sulle cellule endometriali che nell'embrione. Esse scindono le matrici extra-cellulari (ECM) della decidua, permettendo la penetrazione del sinciziotrofoblasto e quindi l'impianto dell'embrione.
Questa, dopo esservi penetrata, viene completamente avvolta dall'endometrio (dodicesimo giorno) e continua il suo sviluppo. Le cellule embrionali che diventeranno placenta iniziano a formare propaggini digitiformi, dette villi coriali, che penetrano nell'endometrio vascolarizzato materno rilasciando enzimi che corrodono le pareti dei vasi sanguigni. Dal 10° al 14° giorno diventano visibili i villi primari, piccoli, non vascolarizzati, formati dal sinciziotrofoblasto superficiale e dal citotrofoblasto sottostante. Questi invadono il tessuto deciduale e le arteriole spirali, che nel frattempo hanno perso la tunica muscolare; l'invasione trofoblastica determina lo stravaso del sangue materno negli spazi intervillosi, creando così le lacune ematiche.
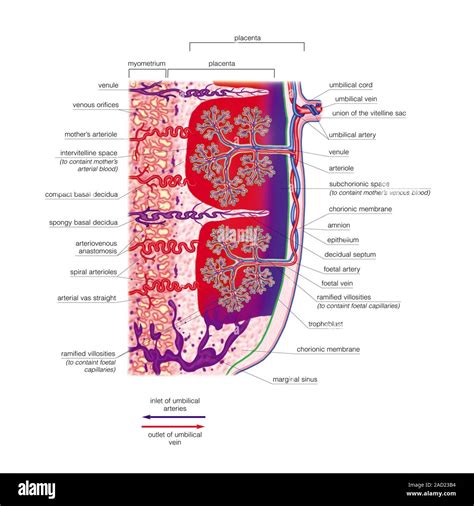
Da questo momento in poi, numerosi villi andranno incontro ad ulteriori ramificazioni e trasformazioni strutturali, affondando ancor più nella mucosa uterina, fino ad originare un intimo sistema di scambi che, sotto il nome di placenta, unisce la madre al feto. Dapprima i villi sono distribuiti sull'intera superficie del corion ma, con il procedere della gravidanza (intorno al terzo mese), si sviluppano soltanto quelli adiacenti alla decidua basale, formando il corion frondoso, mentre quelli rivolti verso la decidua capsulare degenerano (corion liscio). I villi sono vascolarizzati internamente e immersi in lacune sanguigne colmate dal sangue materno. La placenta si forma con la penetrazione dei villi coriali nell'endometrio. La placenta umana si differenzia nel corso del 3° mese di gravidanza e continua a svilupparsi fino al 7° mese. Il gruppo di cellule che daranno origine alla placenta si differenzia in due parti: una esterna da cui si sviluppa la placenta stessa e una interna da cui nascerà l'embrione.
Anatomia Dettagliata della Placenta
Allo stadio di definitiva maturazione, la placenta è costituita da una porzione fetale, derivante dal corion frondoso, e da una porzione materna, derivante dalla decidua basale. La porzione materna della placenta è denominata anche "pars basalis" ed è composta dalla tonaca mucosa (endometrio) dell'utero, quindi da un epitelio cilindrico semplice e da un connettivo sottostante. In questa fase l'endometrio, sotto lo stimolo del progesterone, è in trasformazione deciduale: diventa iperplastico e le ghiandole aumentano di numero e di volume e secernono un liquido ricco di glicogeno e lipidi che forniranno nutrimento all'eventuale impianto della blastocisti. La decidualizzazione dell'endometrio è accelerata dall'impianto e rappresenta un meccanismo di difesa materna per impedire ulteriori processi di impianto.
La placenta umana è una placenta emo-coriale del tipo discoidale. Essa collega il sistema circolatorio del concepito e della donna gravida e funge da "barriera" di separazione tra l'ambiente amniotico del feto e l'ambiente della cavità uterina. In prossimità del parto, la placenta può raggiungere un peso di 500 - 600 grammi e un diametro che va dai 20 ai 30 centimetri. Per quel che concerne lo spessore, decisamente più consistente al centro, si parla di circa 4 centimetri. La placenta definitiva, verso il quarto-quinto mese di gravidanza, presenterà dai 10 ai 30 cotiledoni materni: essi sono delle porzioni di placenta, che vengono divise dalla presenza di setti connettivali che si dipartono dalla decidua basale.
I villi coriali sono formati da una complessa arborizzazione di vasi sanguigni fetali, coperti rispettivamente da stroma, cellule del citotrofoblasto e cellule del sincizio-trofoblasto. I villi situati sulla parte decidua capsulare vengono stirati fino a scomparire, mentre sullo strato basale, i villi diventano più folti, lunghi e ramificati per compensare la scomparsa dei villi dal lato deciduale. Il piatto amnio-coriale presenta le membrane fetali che originano dal margine della placenta, formate da una sottile e lucente membrana amniotica e da un chorion più spesso ed opaco; sono separate dall'utero da una sottile decidua capsulare.
Il Cordone Ombelicale
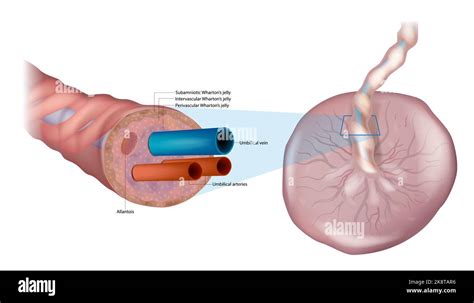
Feto e placenta comunicano tramite il cordone ombelicale o funicolo, mentre la madre comunica direttamente con la placenta attraverso lacune ripiene di sangue (lacune sanguigne), dalle quali "pescano" i villi coriali. Il cordone ombelicale, di solito, ha origine in corrispondenza del centro della placenta. Si forma contemporaneamente all'embrione, mantenendo collegato il feto alla placenta. Si tratta di un cordone costituito da tre vasi sanguigni, due arterie e una vena, i quali sono protetti da una gelatina chiamata di Wharton. Cresce con il feto e può raggiungere fino a 60 centimetri di lunghezza, per permettere al feto di muoversi e girarsi all'interno del sacco amniotico. I vasi sanguigni del cordone ombelicale servono a trasportare il sangue ricco di ossigeno e sostanze nutritive dalla placenta al feto tramite la vena ombelicale, e trasportare il sangue fetale privo di ossigeno e ricco di rifiuti metabolici dal feto al sangue materno tramite le arterie ombelicali.
Il Sacco Amniotico
Il sacco amniotico è una sacca piena di liquido amniotico in cui il feto fluttua durante la gravidanza. Esso svolge una funzione protettiva, permettendo al feto di muoversi liberamente e proteggendolo da eventuali urti esterni. La rottura del sacco amniotico, conosciuta come rottura delle acque, avviene solitamente prima dell'inizio del travaglio.
Le Funzioni Vitali della Placenta
La funzione primaria della placenta è di permettere gli scambi metabolici e gassosi tra il sangue fetale e quello materno. Essa provvede a tutte le necessità del feto, nutrendolo, proteggendolo e costruendo un intimo legame con la madre. La placenta è deputata a nutrire, proteggere e sostenere la crescita fetale, e la sua funzione è quella di ossigenare, nutrire, difendere e disintossicare l'organismo durante lo sviluppo prenatale.
Scambi Materno-Fetali: Un Complesso Meccanismo
La placenta permette il passaggio dal sangue materno a quello fetale di tutte le sostanze necessarie per il normale accrescimento del feto (principi nutritivi, ossigeno, ormoni); consente inoltre al feto di liberarsi dell’anidride carbonica e degli altri prodotti del suo metabolismo. Per la diffusione di ossigeno e anidride carbonica, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma.
Il bordo libero dei villi coriali presenta una serie di microvilli capaci di inglobare con i loro movimenti macromolecole proteiche o lipoproteiche: fenomeno, questo, denominato pinocitosi. Le sostanze di peso molecolare inferiore attraversano la barriera placentare con altre modalità che richiedono in molti casi la partecipazione attiva del villo. Mentre per alcune sostanze (acqua, elettroliti, ossigeno, anidride carbonica, urea) gli scambi attraverso la placenta avvengono in entrambe le direzioni in rapporto a fattori di ordine fisico-chimico (pressione idrostatica, pressione osmotica, pressione oncotica, diversa concentrazione esistente nei due versanti), per altre intervengono meccanismi biochimici di natura enzimatica, che regolano la direzione e la velocità degli scambi stessi. In alcuni casi, tali meccanismi possono impedire il passaggio di determinate sostanze dall'organismo materno a quello fetale o viceversa; così, per esempio, alcuni composti (come l’adrenalina e la serotonina), sebbene capaci per la loro struttura chimica di attraversare rapidamente la placenta, in effetti non riescono a raggiungere l’organismo fetale (sul quale potrebbero esplicare azioni indesiderabili) perché vengono chimicamente inattivati o demoliti da enzimi (monoaminossidasi).
Placenta (animazione 3D)
Durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno. Permeabile da parte di tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, la placenta è in grado di passarli al cucciolo.
La Funzione Endocrina della Placenta
La placenta ha anche un'importantissima funzione endocrina, producendo ormoni che supportano la gravidanza e contribuiscono al suo proseguimento. Uno dei primi ormoni realizzati è la gonadotropina corionica (hCG), la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. L'hCG ha un compito molto importante: stimolare inizialmente il mantenimento del corpo luteo gravidico, che a sua volta libera estrogeni e progesterone, inducendo così il processo di feedback negativo sull'ipotalamo (nessuna liberazione ipotalamica di GnRH). Non a caso, dunque, il dosaggio della Gonadotropina Corionica Umana nel sangue o nelle urine viene utilizzato nei test di gravidanza.
Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone che serve all’embrione. A partire dalla settima settimana, la placenta raggiunge un grado di sviluppo sufficiente per produrre da sola tutto il progesterone necessario; di conseguenza, il corpo luteo degenera e, insieme ad esso, la quantità di hCG prodotta dalla placenta diminuisce. Oltre all'hCG, la placenta secerne altri ormoni, come il lattogeno placentale umano (hPL), gli estrogeni (che inibiscono la maturazione di altri follicoli e promuovono la crescita dell'utero e delle ghiandole mammarie), il progesterone (che impedisce le contrazioni uterine, sostiene l'endometrio e mantiene la decidua) ed altri ancora (tra cui inibina, prolattina e pronenina). È interessante notare come la placenta sia priva di alcuni degli enzimi necessari per completare la sintesi degli ormoni steroidei; tali enzimi sono tuttavia presenti nel feto. Infatti, l'hCG agisce anche sulle ghiandole surrenali (sia del feto che della madre), ove viene aumentata la secrezione di un particolare ormone steroideo, il DHEA. Quest'ultimo viene riportato con il sangue nella placenta e viene modificato in alcuni estrogeni. La placenta produce numerosi ormoni e sostanze che abitualmente riconoscono altre sedi di origine in condizione di non gravidanza, assumendo funzioni molto simili all'ipotalamo, ipofisi, fegato, surrene, ovaio e corpo luteo. Queste sostanze regolano il meccanismo immunitario dell'impianto, il metabolismo e la crescita fetale, lo scambio gassoso feto-materno e la contrattilità uterina. La secrezione di hCG è stimolata da estrogeni e attivina, mentre è inibita da inibine e progesterone.
La Placenta come Barriera Protettiva e Supporto Immunologico
La placenta costituisce anche una valida barriera che protegge il feto da eventuali microrganismi o sostanze tossiche presenti nel sangue della madre. Essa rappresenta un potente filtro per i parassiti del sangue, ma è meno efficace contro virus, batteri e sostanze tossiche trasmissibili al feto dalla madre come il treponema della sifilide e agenti patogeni della setticemia. Attraverso il cordone ombelicale e la placenta, però, passano al feto sia nutrienti e ossigeno, sia le sostanze dannose (nicotina da fumo di sigaretta, alcol, farmaci) eventualmente presenti nel sangue della mamma.
Attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, la placenta consente il passaggio degli anticorpi al cucciolo, supportando così le sue difese immunitarie. Questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni, sebbene esistano diverse eccezioni, tra cui il protozoo che causa la toxoplasmosi.
Tipologie di Placenta nel Regno Animale
La placenta, un annesso fetale proprio dei Mammiferi, unisce il feto alle pareti della cavità uterina, stabilendo dei rapporti tra i vasi sanguigni materni e quelli del nascituro, in modo che questo riceva dal sangue materno tutte le sostanze necessarie per il suo accrescimento (principi nutritivi, ossigeno, ormoni) e vi abbandoni l’anidride carbonica e gli altri prodotti del catabolismo.
Si distinguono, in generale:
- Una placenta vitellina o onfaloide, caratteristica della maggior parte dei Marsupiali, più primitiva, in cui il sacco vitellino entra in contatto con quasi tutta la parete del corion, dando origine a un doppio strato che aderisce alla mucosa uterina, il cui epitelio degenera e si trasforma nello strato sinciziale.
- Una placenta allantoidea, caratteristica dei Mammiferi Euteri (nei quali la placenta raggiunge il massimo sviluppo), derivata dalla fusione dell’allantoide con il corion. Nei Mammiferi superiori, infatti, è sempre l’allantoide (con i suoi vasi sanguigni) a instaurare tale rapporto.
A seconda dei rapporti che la mucosa uterina contrae con la placenta, si distinguono ulteriormente:
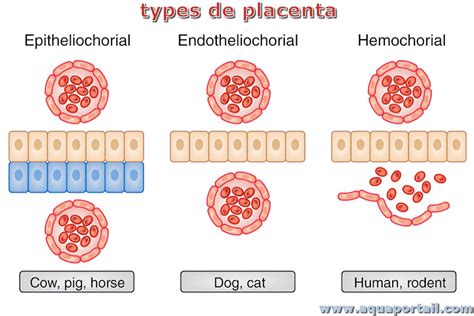
- Placenta epitelio-coriale: in cui l’epitelio del corion è semplicemente a contatto con la mucosa uterina.
- Placenta sindesmo-coriale: in cui l’epitelio uterino degenera e il corion entra in contatto con il connettivo sottostante.
- Placenta endotelio-coriale: nella quale l’epitelio coriale aderisce all’endotelio dei capillari sanguigni della mucosa uterina.
- Placenta emo-coriale: in cui l’epitelio coriale è direttamente irrorato dai vasi sanguigni materni. La placenta umana è di questo tipo.
A seconda della distribuzione dei villi coriali (espansioni del corion in corrispondenza della placenta) si distinguono:
- Placenta diffusa: con i villi uniformemente diffusi su tutta la superficie del corion (propria di Cetacei, proscimmie, Perissodattili, Folidoti e alcuni Artiodattili).
- Placenta cotiledonare: nella quale i villi sono raggruppati in cotiledoni (caratteristica della maggior parte dei Ruminanti).
- Placenta zonaria o zonata: con i villi raggruppati e disposti ad anello intorno al sacco coriale (tipica dei Carnivori, Proboscidati, Iracoidei e Tubulidentati).
- Placenta discoidale o discoplacenta: con i villi riuniti in un’area discoidale del corion (propria di Insettivori, Dermotteri, Chirotteri, Xenartri e la maggior parte dei Primati, compreso l’Uomo).
Nel caso in cui i rapporti tra la placenta e lo strato corion-allantoideo sono lassi (placenta diffusa e cotiledonare), si ha la placenta indecidua, che viene espulsa intatta al momento del parto; nel caso di connessioni più strette (placenta zonaria e discoidale) si ha una placenta decidua.
Meccanismi di Nutrizione Embrionale: Istiotrofo ed Emotrofo
La nutrizione dell’embrione è in stretta relazione con i vari tipi di placenta e si attua o con l’assorbimento, mediante l’epitelio coriale, delle sostanze nutritive provenienti dalla mucosa uterina, che costituiscono l’istiotrofo, oppure con il passaggio attraverso l’epitelio coriale dei materiali dal sangue materno al fetale, che costituiscono l’emotrofo.
Nelle placente epitelio-coriali l’istiotrofo è rappresentato da materiali trasudati e secreti dalla mucosa uterina che, insieme a grassi e sostanze proteiche, costituiscono il cosiddetto "latte uterino". Nella nutrizione per emotrofo, questo è costituito di acqua, cristalloidi, gas, facilmente diffusibili dal sangue materno a quello dell’embrione, ma anche di sostanze (colloidi, grassi) che per essere assorbite debbono subire una trasformazione chimica che è operata dall’epitelio coriale.
La nutrizione per istiotrofo caratterizza le placente epitelio-coriali e si attua per tutta la durata della gravidanza; in quelle emo-coriali, all’istiotrofo, che funziona nelle prime fasi dello sviluppo, si sostituisce in seguito l’emotrofo. Così nell’evoluzione della placenta si distinguono, dal punto di vista morfologico e funzionale, una fase istiotrofica e una fase emotrofica; anche nei casi tipici di emotrofo, come nella specie umana, in un primo tempo ha molta importanza l’istiotrofo. La nutrizione dell’embrione, oltre che attraverso la placenta, avviene, nella maggioranza dei Mammiferi, anche attraverso il corion liscio (chorion laeve primarium) o, come nei casi di entipia (alcuni Roditori), attraverso il sacco vitellino; la nutrizione dell’embrione si dice in questi casi paraplacentare ed è per istiotrofo.
Localizzazioni e Anomalie della Placenta
Le localizzazioni della placenta dipendono da dove avviene l’impianto dell’embrione. Le principali includono:
- Posteriore: la placenta è rivolta verso la schiena della mamma, più vicina alla colonna vertebrale.
- Fundica: la placenta si trova a livello della parete superiore dell’utero.
- Anteriore: la placenta "guarda" verso la pancia, più vicina alla parte addominale.
- Laterale destra o sinistra.
Esistono svariate posizioni intermedie e l'importante è che la placenta si trovi al di sopra del feto.Talvolta la placenta è lobata (placenta bipartita), per lo più è rotondeggiante.
Anomalie di Sede: Placenta Bassa e Placenta Previa
Può capitare che l’embrione si impianti nella parte inferiore dell’utero. In questi frangenti, si parla di placenta bassa e di placenta previa. La placenta bassa si trova vicina all’orifizio inferiore dell’utero. Può succedere che il cucciolo, assumendo la posizione cefalica, sposti la placenta in posizione laterale. La placenta previa, invece, ricopre in maniera parziale o totale il suddetto orifizio. Questa condizione è favorita da fattori di rischio come la medesima diagnosi nelle gravidanze precedenti, il parto cesareo, il tabagismo, l’età superiore ai 35 anni e la gestazione insorta a seguito di una procreazione medicalmente assistita (PMA).
Il rischio principale della placenta previa è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi, compromettendo la fonte di nutrimento per il feto. Accertata la diagnosi, cosa che si può fare in maniera definitiva dopo le 32 settimane, si opta per la nascita con taglio cesareo, spesso prima delle 40 settimane, per evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che parta naturalmente il travaglio. Un'altra anomalia di sede è la placenta tubarica, impiantata nell'angolo tubarico del cavo uterino.
Anomalie di Inserzione e Aderenza
Nei casi di anomalie d’inserzione, la placenta aderisce più tenacemente che di norma alla parete uterina per un eccessivo sviluppo dei villi coriali, che possono approfondirsi fino allo strato muscolare (placenta accreta), affondarsi in questo (placenta increta), o giungere fino alla sierosa (placenta percreta).
Anomalie di Distacco
Il distacco della placenta può compiersi prima dell’espulsione del feto (distacco intempestivo di placenta normalmente inserita), può compiersi con ritardo oppure non compiersi affatto (mancato distacco della placenta). Il distacco intempestivo di placenta normalmente inserita può avvenire per cause meccaniche o traumatiche, malattie degli annessi fetali (polidramnio), cause di origine fetale (gravidanza gemellare, presentazione di podice) o locale (alterazioni della placenta, della decidua, del miometrio, talora secondarie a cardiopatie, intossicazioni, infezioni). Il mancato distacco della placenta, dopo l’espulsione del feto, nel periodo del secondamento, può avvenire o per deficienza delle contrazioni uterine, dipendente da molteplici cause (lungo periodo di travaglio, feto macrosomo, gravidanza gemellare, polidramnio), o per alterazioni del miometrio e della placenta (abnorme aderenza della placenta al miometrio). Un mancato distacco placentare completo può portare a perdite ingenti di sangue e quindi shock.
Altre Alterazioni Morfologiche e Condizioni Cliniche
Tra le altre alterazioni della placenta, si possono includere:
- Placenta bi- tri- multi-partita (lobata): una divisione incompleta della placenta in 2, 3 o più lobi.
- Placenta succenturiata: una completa divisione della placenta in una massa centrale e in uno o più piccoli lobi. L’impianto basso del lobo accessorio può dar luogo a placenta previa (vasa previa).
- Placenta membranacea: una condizione nella quale i villi coriali funzionanti includono il sacco amniotico nella sua interezza.
- Placenta circumvallata: presenta un piatto coriale ristretto dovuto alla reduplicazione delle membrane fetali lungo il margine periferico.
- Placenta circummarginata: il margine della placenta si proietta al di là dell’inserzione delle membrane fetali, così è possibile osservare un tessuto placentare che rimane non ricoperto. Questo tipo di alterazione strutturale si riscontra frequentemente nelle placente di gemelli.
- Placenta marginale: quando la placenta ha una posizione bassa ma non propriamente previa, si può verificare la lacerazione del seno venoso marginale nel momento in cui si verifica la rottura delle membrane fetali durante il travaglio.
In caso di gravidanze gemellari, specialmente quelle monocoriali monoamniotiche, si possono riscontrare maggiori complicazioni perinatali. Ci può essere tensione di uno o entrambi i cordoni ombelicali intorno alle varie parti del feto con ostruzione del flusso sanguigno, o una fistola artero-venosa che mette in comunicazione i cotiledoni fetali, portando a squilibri come policitemia e polidramnios in un gemello e anemia e oligoidramnios nell'altro.
L’eritroblastosi fetale può provocare un ingrandimento della placenta nei casi gravi di sensibilizzazione materna. L’idrope fetale invariabilmente presenta una placenta ingrandita che è di colorito variabile dal grigiastro al rossastro e relativamente compatta. L’esame microscopico rivela alcune divisioni irregolari nell’arborizzazione dei villi con aspetti a clava cui si associa la presenza di fibrosi e di cellule di Hofbauer (istiociti) e persistenza del citotrofoblasto di Langhans.
La chorionite o corionamnionite, una flogosi significativa del chorion e dell’amnios, si può riscontrare, insieme ad iperpiressia materna, nella rottura prolungata delle membrane fetali. La sifilide congenita può causare una placenta di solito ingrandita, pastosa, di colorito giallastro o grigiastro con cotiledoni friabili. Gli infarti placentari hanno forma conica, sono compatti, di colore rosso, grigio o biancastro con contorni netti relativamente definiti, causati dall’ischemia dei villi corionici.
Senescenza Placentare e Monitoraggio
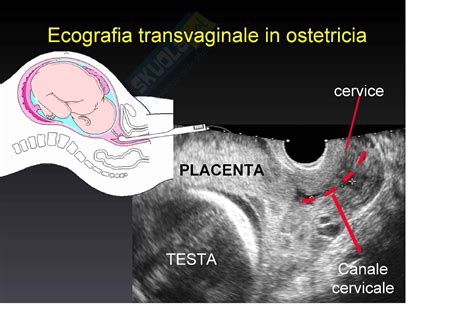
Nella gravidanza oltre il termine si realizza il quadro della cosiddetta senescenza placentare, che sta ad indicare il perduto optimum di funzionalità raggiunto con la maturazione. Ecograficamente, si può stabilire un grading 0-3 corrispondente alle capacità funzionali placentari, dove il Grado 3 indica la presenza di echi francamente iperriflettenti ed irregolari, attribuibili ad aree di calcificazione dei setti interlobari. Il 50% delle placente mostra calcificazioni dalla 33a settimana. Un ridotto volume placentare equivale a scarsa irrorazione ed è predittivo di IUGR (Restrizione della Crescita Intrauterina), specialmente nel secondo trimestre.
La senescenza placentare è associata a un aumento progressivo dello spessore della membrana endoteliale che mostra fenomeni di degenerazione fibrinoide. Questo fenomeno è più accentuato nelle regioni sottostanti la placca coriale, nelle quali per effetto della rarefazione dei villi, la superficie di scambio placentare è già significativamente inferiore alla superficie media di scambio di tutta la placenta. La senescenza porta anche a una diminuzione della steroidogenesi (progesterone, estrogeni, hPL): il progesterone ematico materno e il pregnandiolo urinario materno dimostrano una sensibile diminuzione, come pure il dosaggio dell’estriolo, fornirà dei valori di molto inferiori alla norma in correlazione con la senescenza placentare, dato che la conversione del DHEA (prodotto nel surrene fetale) in estriolo avviene nella placenta.
Placenta (animazione 3D)
Il Secondamento: L'Espulsione Post-Parto
Una volta terminato l’assolvimento delle sue funzioni, la placenta si separa dal corpo. Lo fa nel corso del processo che viene chiamato, in gergo ostetrico e ginecologico, secondamento. Dopo il parto, la placenta viene espulsa nella grande maggioranza dei casi in maniera spontanea a circa mezz’ora dalla nascita del bambino. Ciò avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. Normalmente la placenta si distacca dalla parete uterina attraverso lo strato fibrinoide di Nitabuch situato nello strato spongioso della decidua basale. Approssimativamente si perdono 250 cc di sangue durante questo processo fisiologico. Il distacco e l'espulsione della placenta dal feto avviene subito dopo il parto, in una fase detta secondamento. In quel momento l'utero attua un meccanismo di contrazione tetanica noto con il nome di globo di sicurezza che ferma l'emorragia. In alcuni casi, possono rimanere dei lembi di placenta attaccati all'utero, e in questo caso sarà necessario un intervento medico per rimuoverli.