L'attesa di un figlio è un desiderio profondo per molte coppie, ma talvolta il percorso può presentare sfide inaspettate. Una di queste è l'azoospermia, una condizione maschile che, come suggerisce il termine, è caratterizzata dall'assenza di spermatozoi nel liquido seminale. Questa diagnosi, spesso comunicata dopo il primo spermiogramma, può generare comprensibilmente timori e incertezze riguardo alla possibilità di realizzare il sogno di una gravidanza. Molte coppie si ritrovano a porsi la domanda fondamentale: è possibile concepire naturalmente con l'azoospermia? E quali sono le strade percorribili per superare questa difficoltà?
Questo articolo si propone di esplorare in dettaglio l'azoospermia, distinguendone le tipologie, illustrando il complesso iter diagnostico e presentando le diverse opzioni terapeutiche, dalla ricerca di una soluzione naturale, seppur rara, alle avanzate tecniche di riproduzione assistita, fornendo un quadro chiaro e realistico delle speranze e delle sfide che attendono le coppie che affrontano questa condizione.
Comprendere l'Azoospermia: Una Panoramica Approfondita
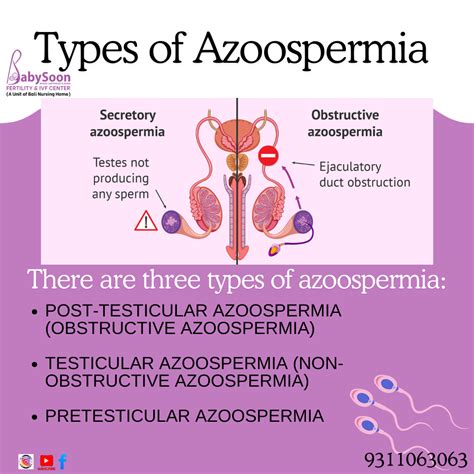
Quando si parla di azoospermia, ci si riferisce a una condizione medica in cui non si trovano spermatozoi nell'eiaculato. Questa diagnosi non è di per sé un punto di arrivo, ma piuttosto l'inizio di un percorso investigativo per determinarne la causa e, di conseguenza, le possibili soluzioni. È fondamentale comprendere che esistono diversi tipi di azoospermia, ognuno con implicazioni specifiche sulla fertilità e sui percorsi di trattamento.
In generale, l'azoospermia può essere classificata in due categorie principali: azoospermia ostruttiva e azoospermia secretoria (o non ostruttiva).
Azoospermia Ostruttiva: Quando il Passaggio è Bloccato
L'azoospermia ostruttiva è caratterizzata da un blocco dei vasi deferenti, ovvero i tubi che collegano il testicolo all'esterno, impedendo la fuoriuscita degli spermatozoi. In questo scenario, i testicoli producono regolarmente spermatozoi, ma questi non riescono a essere espulsi nell'eiaculato a causa di un'ostruzione fisica. Questa ostruzione può derivare da diverse cause, come infiammazioni, infezioni (ad esempio, una brutta prostatite o infiammazioni dei dotti), traumi, interventi chirurgici precedenti (come la vasectomia), o malformazioni congenite, inclusa la possibile assenza congenita dei dotti deferenti.
Gli uomini con diagnosi di azoospermia ostruttiva non espellono lo sperma nell'eiaculato, ma la produzione di sperma avviene regolarmente a livello testicolare. Questa distinzione è cruciale, poiché implica che, pur mancando gli spermatozoi nell'eiaculato, essi sono presenti e spesso vitali all'interno dei testicoli o dell'epididimo, rendendo possibile il loro recupero per le tecniche di riproduzione assistita.
Azoospermia Secretoria (o Non Ostruttiva): La Sfida della Mancanza di Produzione
L'azoospermia secretoria, o non ostruttiva, si verifica quando i testicoli stessi non producono spermatozoi, o ne producono in quantità insufficiente per essere rilevati nell'eiaculato. Si tratta di un danno della spermatogenesi, ovvero del processo di formazione degli spermatozoi a livello testicolare. Questa tipologia rappresenta una sfida maggiore in termini di trattamento, poiché il problema risiede nella fonte della produzione spermatica.
Le cause dell'azoospermia secretoria possono essere molteplici e complesse. Possono includere disturbi genetici (come anomalie cromosomiche o microdelezioni del cromosoma Y), squilibri ormonali (come livelli anomali di FSH, LH, testosterone o prolattina), criptorchidismo (quando uno o entrambi i testicoli non sono discesi nello scroto), esposizione a tossine o farmaci (come anti-androgeni o anabolizzanti), radioterapia o chemioterapia. In alcuni casi, l'azoospermia secretoria può essere di origine sconosciuta, rendendo ancora più difficile l'identificazione di un trattamento mirato.
Una corretta distinzione tra queste due forme di azoospermia è il primo passo fondamentale per orientare la coppia verso le opzioni più adeguate e realistiche.
Concezione Naturale e Azoospermia: Le Possibilità Realistiche
La domanda centrale per molte coppie che si confrontano con questa diagnosi è se sia possibile arrivare a una fecondazione naturale. La risposta, in termini generali, è che le possibilità di concepire naturalmente con l'azoospermia sono in effetti ben poche. Se il compagno è azoospermico, ovvero non ha spermatozoi nell'eiaculato, un concepimento naturale è "semplicemente impossibile", poiché manca la materia prima essenziale per la fertilizzazione.
Tuttavia, come spesso accade in medicina, esistono eccezioni e sfumature che meritano di essere esplorate.
Casi Eccezionali e Condizioni Transitorie
In alcuni rari casi, un concepimento naturale potrebbe essere teoricamente possibile, ma solo sotto condizioni molto specifiche:
Azoospermia Ostruttiva Risolvibile: L'unica reale possibilità che da un'azoospermia si possa arrivare a concepire naturalmente si presenta se si tratta di un'azoospermia ostruttiva e si riescono a liberare i dotti deferenti. Se un intervento chirurgico permette di recuperare il passaggio degli spermatozoi attraverso i vasi deferenti e l'epididimo, allora la situazione potrebbe cambiare. In questi casi, è possibile che gli spermatozoi ricompaiano nell'eiaculato. Tuttavia, anche se l'intervento permette di recuperare gli spermatozoi dall'eiaculato, questi non saranno sempre di qualità sufficiente per ottenere la fecondazione naturale dell'ovulo.
Azoospermia Transitoria o Errata Diagnosi: A volte, l'azoospermia può essere dovuta a motivi transitori, come una forte infiammazione o un'infezione (ad esempio, una prostatite) che blocca temporaneamente i dotti. In queste situazioni, una cura antinfiammatoria o antibiotica mirata potrebbe ripristinare la fuoriuscita dello sperma. Inoltre, è fondamentale non fermarsi a un solo parere o a un solo spermiogramma. È stato documentato che, dopo una prima diagnosi di azoospermia, ripetere lo spermiogramma (magari in laboratori diversi o dopo un periodo di tempo) ha rivelato la presenza, seppur in minima quantità, di spermatozoi. Questa condizione viene definita "criptozoospermia" (rarissimi spermatozoi dopo centrifugazione del liquido seminale) o "oligospermia grave" (pochi spermatozoi). In questi scenari, seppur con probabilità ridotte, un concepimento naturale potrebbe non essere completamente escluso, anche se le tecniche di riproduzione assistita diventano la strada più praticabile.
È essenziale sottolineare che queste situazioni rappresentano delle eccezioni. Nella grande maggioranza dei casi di azoospermia, soprattutto quella secretoria, un concepimento naturale non è possibile, e le coppie devono considerare le opzioni offerte dalla medicina della riproduzione assistita.
Come affrontare l’azoospermia
Il Percorso Diagnostico: Identificare la Causa dell'Azoospermia
Di fronte a una diagnosi di azoospermia su uno spermiogramma, il primo passo cruciale è rivolgersi a un bravo andrologo. Questo specialista guiderà la coppia attraverso un iter diagnostico completo, mirato a identificare la causa esatta dell'azoospermia. Non ci si deve fermare a un solo parere, ma continuare a cercare finché non si avrà un quadro più che chiaro della situazione.
Spermiogramma e la Necessità di Ripetizione
Il punto di partenza è sempre lo spermiogramma. Tuttavia, un singolo spermiogramma non è sufficiente a fare una diagnosi completa. È consigliabile ripetere l'esame, magari in centri specializzati nella fertilità o in laboratori diversi, per confermare la diagnosi e per escludere condizioni come la criptozoospermia, dove la centrifugazione del liquido seminale può rivelare la presenza di rarissimi spermatozoi. È stato osservato che l'azoospermia può anche "tramutarsi" in criptozoospermia, e in quel caso, anche un singolo spermatozoo vivo, seppur immobile, può essere utilizzato per tecniche come l'ICSI.
Esami Strumentali Approfonditi
Per determinare se ci sono ostrizioni o problemi strutturali, l'andrologo richiederà esami strumentali, di solito ecografia prostatica ed ecodoppler scrotale.
- L'ecografia prostatica permette di valutare la prostata e le vescicole seminali, che possono essere coinvolte in ostruzioni o infiammazioni.
- L'ecodoppler scrotale è fondamentale per esaminare i testicoli, gli epididimi e il flusso sanguigno. Permette di vedere subito se ci sono ostrizioni nei dotti che impediscono la fuoriuscita degli spermatozoi o se ci sono altre anomalie testicolari.
Dosaggi Ormonali
I dosaggi ormonali sono essenziali per valutare la funzione endocrina e la regolazione della spermatogenesi. Gli esami di solito includono:
- FSH (Ormone Follicolo-Stimolante): È un indicatore chiave della funzione testicolare. Se l'FSH è fuori parametro (spesso elevato), può indicare un difetto della spermatogenesi, suggerendo un'azoospermia secretoria. Un aumento delle gonadotropine (FSH e LH) di 2-3 volte il loro valore è un fattore prognostico negativo, indicando che l'epitelio germinale non funziona.
- LH (Ormone Luteinizzante): Collabora con l'FSH nella regolazione della produzione ormonale e spermatica.
- Estradiolo e Testosterone: Questi ormoni sessuali maschili sono importanti per la valutazione complessiva della funzione testicolare e del benessere ormonale.
- Prolattina: Un livello elevato di prolattina (iperprolattinemia) può influenzare negativamente la produzione di sperma. In caso di iperprolattinemia, è consigliabile una risonanza magnetica della sella turcica per escludere un possibile iperprolattinoma.
- Inibina-B: È un ormone associato alla riproduzione e allo sviluppo degli spermatozoi negli uomini. I suoi livelli possono fornire informazioni aggiuntive sulla funzione testicolare.
Test Genetici
In molti casi di azoospermia secretoria, la causa può essere genetica. Pertanto, l'andrologo potrebbe raccomandare test genetici, come il cariotipo (per rilevare anomalie cromosomiche) e l'analisi del DNA per le microdelezioni del cromosoma Y o per individuare la condizione di portatore sano di fibrosi cistica, che può essere associata all'assenza congenita dei vasi deferenti.
Biopsia Testicolare: Diagnosi e Potenziale Recupero
In ultima battuta, e soprattutto prima di fasciarsi la testa, c'è la biopsia testicolare. Questa procedura non è solo un'opzione di trattamento per ottenere una gravidanza, ma anche un test diagnostico fondamentale per distinguere tra azoospermia secretoria e ostruttiva, specialmente quando gli altri esami non sono conclusivi. Magari nei testicoli si trovano spermatozoi, e sono pure belli!
La scelta del medico in questi casi è abbastanza importante per accelerare i tempi della diagnosi più precisa e per indirizzare la coppia verso il percorso più efficace.
Azoospermia Ostruttiva: Strategie di Recupero degli Spermatozoi
Quando la diagnosi conferma un'azoospermia ostruttiva, ovvero la produzione di spermatozoi è presente a livello testicolare ma il loro passaggio è bloccato, le prospettive di una gravidanza, anche se non naturale, diventano più concrete. La strategia principale consiste nel recuperare gli spermatozoi direttamente dai testicoli o dall'epididimo, per poi utilizzarli nelle tecniche di riproduzione assistita, in particolare l'ICSI (Iniezione Intracitoplasmatica di Spermatozoi).
L'Intervento Chirurgico per il Ripristino del Passaggio
In alcuni casi specifici di azoospermia ostruttiva, un intervento chirurgico può permettere di recuperare il passaggio degli spermatozoi attraverso i vasi deferenti e l'epididimo. Questo può ripristinare una certa fertilità naturale, anche se, come già detto, non è sempre garantito che gli spermatozoi recuperati siano di qualità sufficiente per una fecondazione spontanea. L'intervento può consistere nella ricanalizzazione dei dotti deferenti o nella risoluzione di specifiche ostruzioni causate da infiammazioni.
Tecniche di Recupero Spermatico per la PMA
Se il ripristino del passaggio non è possibile o sufficiente, l'opzione principale rimane l'estrazione diretta degli spermatozoi. Ci sono diversi modi per eseguire l'estrazione dello sperma, i cui nomi derivano dalle sigle delle tecniche: MESA, PESA, TESA e TESE. Queste tecniche sono volte a ottenere anche pochi, ma importantissimi spermatozoi o addirittura gli spermatidi (le cellule germinali degli spermatozoi), che possono essere utilizzati con successo nell'ambito della fecondazione assistita.
MESA (Microchirurgia Aspirazione di Sperma Epididimale)
L'aspirazione microchirurgica dello sperma epididimale (MESA) è un metodo per ottenere lo sperma direttamente dall'epididimo. Questa tecnica è impiegata in pazienti con ostruzione nel tratto riproduttivo. Consiste nel fare un piccolo taglio nell'epididimo per estrarre gli spermatozoi dall'interno. Richiede anestesia ed è considerata un'operazione costosa. Sebbene il MESA permetta di recuperare più sperma rispetto al PESA, non è sempre la tecnica di prima scelta a causa della sua invasività e costo.
PESA (Aspirazione Percutanea di Sperma Epididimale)
L'aspirazione percutanea degli spermatozoi epididimali (PESA) è una procedura più semplice e meno invasiva rispetto al MESA. Viene eseguita sotto sedazione, quindi il paziente non avverte alcun dolore. Il processo comporta l'inserimento di un ago attraverso lo scroto nell'epididimo e l'aspirazione del fluido. Lo svantaggio principale dell'aspirazione PESA è che l'ago viene inserito alla cieca, e c'è una piccola possibilità che non venga aspirato alcuno sperma, anche se questo non è comune.
TESA (Aspirazione di Sperma Testicolare)
Il termine TESA (Testicular Sperm Aspiration) si riferisce all'aspirazione dello sperma direttamente dal testicolo. Anche questa procedura di aspirazione dello sperma viene eseguita per via percutanea, simile alla PESA. La differenza fondamentale tra questi due metodi è che l'aspirazione nella TESA viene fatta a livello testicolare e non a livello epididimale. La TESA viene solitamente eseguita quando le altre opzioni (MESA e PESA) non sono applicabili, sia per assenza che per ostruzione dell'epididimo.
Biopsia Testicolare o TESE (Estrazione di Sperma Testicolare)
La biopsia testicolare, conosciuta anche come TESE (Testicular Sperm Extraction), è una procedura chirurgica più invasiva rispetto alle aspirazioni, eseguita in anestesia locale. Il processo per eseguire una biopsia testicolare è dettagliato:
- Lo specialista utilizza un bisturi o un laser per aprire i diversi strati testicolari fino a raggiungere il testicolo.
- Da lì, vengono rimossi piccoli pezzi di tessuto (circa 2-3 cm di strati testicolari vengono aperti).
- Il medico chiude l'incisione con dei punti di sutura.
- Una volta estratto il campione, il tessuto viene analizzato al microscopio alla ricerca di spermatozoi, che verranno poi utilizzati nella tecnica ICSI.
La TESE è indicata principalmente per pazienti con azoospermia ostruttiva, ma viene applicata anche in alcune situazioni di azoospermia secretoria. In molti di questi casi, è possibile trovare focolai di spermatogenesi, ovvero, cercando a fondo, si possono trovare alcuni spermatozoi.
L'importanza dell'ICSI
L'ICSI (Intracytoplasmic Sperm Injection) è la procedura di fecondazione in vitro ideale quando si utilizzano spermatozoi recuperati con queste tecniche. Questo perché è necessario un solo spermatozoo per ogni ovulo da fecondare. Inoltre, l'ICSI non richiede una buona motilità dello sperma, poiché l'embriologo inserisce lo sperma direttamente nell'uovo, superando così eventuali problemi di motilità.
Come affrontare l’azoospermia
Azoospermia Secretoria: Affrontare la Mancanza di Produzione
L'azoospermia secretoria, che implica l'assenza di produzione di spermatozoi a livello testicolare, presenta sfide più complesse rispetto all'azoospermia ostruttiva. Le procedure di recupero diretto degli spermatozoi possono essere efficaci nei casi ostruttivi, ma non sono solitamente applicate con lo stesso successo nell'azoospermia secretoria, o comunque le percentuali di successo sono più basse.
Cause e Diagnosi
Gli uomini con diagnosi di azoospermia secretoria non producono sperma, il che può essere dovuto a un disturbo genetico, ormonale o iatrogeno. Quando si riscontra un paziente con azoospermia secretoria, la prima cosa da fare è completare la diagnosi con test genetici (cariotipo, microdelezioni del cromosoma Y), test analitici (dosaggi ormonali completi) e una valutazione ecografica testicolare, il tutto sotto la supervisione di un urologo o andrologo specializzato in infertilità. Le azoospermie secretorie di origine sconosciuta sono le più frequenti e di solito non guariscono e quindi non vengono trattate con terapie dirette alla spermatogenesi.
Trattamento Ormonale: Un Raggio di Speranza in Casi Specifici
Se la causa della mancanza di produzione di sperma è ormonale, in alcune occasioni si può tentare un trattamento ormonale per ripristinare la spermatogenesi.
- Iperprolattinemia: Nel caso di pazienti con iperprolattinemia (prolattina elevata), dovrebbe essere richiesta una risonanza magnetica della sella turcica per escludere un possibile iperprolattinoma. A seconda del risultato, potrebbe essere trattato con un intervento chirurgico se necessario o con farmaci come la bromocriptina, che possono normalizzare i livelli ormonali e potenzialmente riattivare la spermatogenesi.
- Azoospermia Reversibile Indotta da Farmaci: L'azoospermia reversibile è più spesso dovuta all'uso di farmaci specifici, come anti-androgeni o anabolizzanti. In questi casi, è indicato sospendere il farmaco e attendere almeno 3-6 mesi per vedere se la spermatogenesi si ripristina.
Recupero Spermatico con TESE per Azoospermia Secretoria
Anche se più difficile, la biopsia testicolare (TESE) è applicata anche in alcune situazioni di azoospermia secretoria. In molti di questi casi, si possono trovare "focolai di spermatogenesi", ovvero, cercando a fondo, è possibile trovare alcuni spermatozoi. Tuttavia, la possibilità di ottenere una gravidanza con ICSI utilizzando i pochi spermatozoi trovati dopo la biopsia testicolare nei pazienti con azoospermia secretoria è generalmente bassa. Questo è un punto cruciale che le coppie devono comprendere per avere aspettative realistiche.
Considera che gli spermatozoi prelevati direttamente dal testicolo potrebbero essere un po' più immaturi di quelli presenti nel normale eiaculato e sembra che questo influenzi non la fecondazione in sé ma proprio l'impianto. Inoltre, il congelamento può ridurre un po' le possibilità rispetto all'utilizzo di fresco.
Le Tecniche di Riproduzione Assistita (PMA) come Soluzione Principale
Per la maggior parte delle coppie che affrontano l'azoospermia, le tecniche di riproduzione assistita (PMA) rappresentano la strada più concreta per realizzare il desiderio di genitorialità. La gravidanza naturale in una donna il cui partner ha l'azoospermia, sia essa secretoria o ostruttiva, non è possibile nella maggior parte dei casi perché non ci saranno spermatozoi nell'eiaculato. Tuttavia, quando i trattamenti applicati non risolvono il problema, la riproduzione assistita offre una serie di opzioni per ottenere una gravidanza attraverso tecniche di fecondazione in vitro.
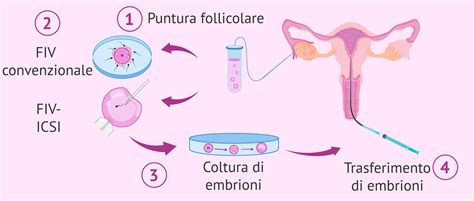
Fecondazione In Vitro (FIVET) e Iniezione Intracitoplasmatica di Spermatozoi (ICSI)
La Fecondazione In Vitro (FIVET) favorisce la fertilizzazione attraverso la selezione e preparazione di ovociti e spermatozoi. Nel contesto dell'azoospermia, la tecnica più utilizzata è l'ICSI. Come già accennato, l'ICSI è particolarmente adatta perché è necessario un solo spermatozoo per ogni ovulo da fecondare, e non richiede una buona motilità dello sperma, in quanto l'embriologo inserisce lo sperma direttamente nell'uovo.
Se in un spermiogramma l'azoospermia può anche tramutarsi in criptozoospermia (rarissimi spermatozoi dopo centrifugazione del liquido seminale), allora questi spermatozoi possono sempre essere utilizzati per una ICSI; ne basta uno solo, anche immobile, purché sia vivo.
Molte coppie si ritrovano a dover affrontare lunghi iter, ma non è vero che nessuno ce l'ha fatta. C'è chi ha risolto l'azoospermia con delle cure, perché aveva livelli di FSH bassissimi ed è rimasta incinta naturalmente. C'è chi ha fatto la TESE e con gli spermatozoi congelati poi al primo tentativo di ICSI è rimasta incinta. Anche con pochi spermatozoi, come 8000, e con una morfologia dell'1% e motilità del 1%, la ICSI è stata tentata. È un percorso che richiede pazienza, ma "qualcuno che ce l'ha fatta con TESE c'è!".
Aspetti Economici e Logistici della PMA
Un'importante preoccupazione per le coppie è il fattore economico. La paura dei costi elevati della fecondazione assistita è comprensibile. Tuttavia, è importante sapere che negli ospedali pubblici, in Italia, la PMA non si paga, o si paga un ticket molto ridotto. Questo può alleviare una parte significativa del carico finanziario.
Tuttavia, l'iter della fecondazione assistita può essere lungo e richiedere frequenti visite, che possono essere difficili da conciliare con gli impegni lavorativi, specialmente se si deve viaggiare per accedere a centri specializzati. Non è facile che i datori di lavoro siano molto propensi a concedere periodi liberi lunghi o frequenti.
Il consiglio è di affidarsi a un buon andrologo o a un buon centro di infertilità, e se non si vuole perdere tempo, valutare anche l'opzione di percorsi privati, se economicamente sostenibili, specialmente se non ci sono ospedali pubblici che eseguano la fecondazione nella propria regione.
La strada della PMA richiede molta pazienza e coraggio per affrontare tutte le prove.
La Donazione di Sperma: Un'Alternativa Cruciale
Quando i percorsi diagnostici e terapeutici precedenti non portano alla possibilità di utilizzare gli spermatozoi del partner, o quando l'azoospermia secretoria è irreversibile e non è possibile recuperare spermatozoi vitali, la donazione di sperma diventa un'alternativa riproduttiva cruciale e spesso con un'alta probabilità di successo.
Quando si Ricorre alla Donazione di Sperma
Le procedure di recupero spermatico, come MESA, PESA, TESA e TESE, possono essere efficaci nei casi di azoospermia ostruttiva e in alcuni casi selezionati di azoospermia secretoria. Tuttavia, non sono solitamente applicate o non hanno successo nell'azoospermia secretoria più grave, dove gli uomini non producono sperma a causa di disturbi genetici, ormonali non trattabili o di origine sconosciuta.
Se la causa della mancanza di produzione di sperma è ormonale e il trattamento ormonale non ha successo, o se l'azoospermia secretoria è dovuta a un problema genetico irreparabile, la soluzione per ottenere una gravidanza sarebbe quella di ricorrere a un donatore di sperma. Se per azoospermia assoluta si intende azoospermia secretoria irreparabile, allora la donazione di sperma è spesso l'opzione migliore per ottenere una gravidanza.
Il Processo di Donazione e le Considerazioni
Il trattamento con donatore di sperma consiste nell'inseminazione artificiale (AI) o nella fecondazione in vitro (IVF) con sperma donato da un uomo giovane e sano. Il donatore si sottopone a una serie di test fisici e psicologici per verificare la sua salute e confermare la sicurezza dell'uso del suo sperma. La scelta della tecnica riproduttiva (IA o FIVET) dipenderà da alcune qualità della donna, come l'età e la pervietà delle tube di Falloppio.
Rinuncia all'Eredità Genetica: Una Scelta Personale
La donazione di sperma è un'alternativa riproduttiva con un'alta probabilità di successo per gli uomini con azoospermia. Tuttavia, c'è un grande aspetto da considerare in questa opzione: la rinuncia all'eredità genetica. Questo significa che i bambini che nasceranno non saranno figli biologici del padre, poiché erediteranno i tratti del donatore che ha fornito lo sperma. Questa è una decisione profonda e personale che le coppie devono affrontare, spesso con supporto psicologico. È un discorso diverso, più profondo, che va oltre la semplice questione economica.
Recupero Spermatico dopo Vasectomia
Nel contesto della donazione, è interessante notare che anche dopo molti anni di vasectomia (ad esempio, 11 anni), la biopsia testicolare può permettere di ottenere lo sperma direttamente dal testicolo. Sebbene il corpo possa aver diminuito la produzione dopo un lungo periodo di ostruzione volontaria, c'è comunque una possibilità di trovare spermatozoi vitali per un trattamento ICSI, dato che ne basta uno per ovulo. È anche possibile recuperare lo sperma tramite aspirazione dell'epididimo o del testicolo dopo la vasectomia, anche se potrebbe non essere sempre possibile ottenere sperma. Per questo motivo, spesso si raccomanda di congelare un campione di sperma prima di sottoporsi a vasectomia, per un eventuale utilizzo futuro.
Il percorso per affrontare l'azoospermia è complesso e variegato, ma le speranze esistono e le opzioni mediche sono sempre più avanzate. Ciò che è fondamentale è un'accurata diagnosi, una chiara comprensione delle diverse possibilità e un approccio resiliente e informato.
tags: #azoospermia #concepimento #naturale