La fecondazione è un processo biologico di straordinaria complessità e di importanza capitale, che segna l'inizio di una nuova vita attraverso l'unione di due gameti di sesso diverso. Consiste specificamente nell'unione dell'ovulo femminile con uno dei tanti spermatozoi maschili, per formare una cellula - lo zigote - da cui si svilupperà un nuovo individuo. Questo momento fondamentale della riproduzione sessuale, così come avviene nell'uomo e in molti altri organismi superiori, non solo assicura la sopravvivenza della specie, creando nuovi individui prima della scomparsa dei loro genitori, ma introduce anche una combinazione unica di cromosomi paterni e materni, gettando le basi per la diversità genetica e l'evoluzione.
Il Percorso Dello Spermatozoo Verso l'Ovocita: Una Sfida Naturale
Nella specie umana, così come in tutti i Mammiferi, la fecondazione è tipicamente interna, avviene cioè all'interno dell'apparato riproduttivo femminile. Questo processo implica una serie di eventi coordinati e trasformazioni che i gameti di entrambi i sessi subiscono per permettere la loro fusione. Il viaggio dello spermatozoo maschile verso l'ovocita femminile è un percorso lungo e impervio, costellato di ostacoli che mettono alla prova la vitalità e la resistenza di milioni di cellule.
Al culmine dell'atto sessuale, l'eiaculato maschile fuoriesce dal pene e si riversa nella parte superiore della vagina. Questo liquido lattescente, chiamato sperma, contiene all'incirca 300 milioni di spermatozoi. Tuttavia, il 99% del suo volume, che varia da 1 a 5 ml, è costituito dai liquidi prodotti dalle ghiandole accessorie, come la prostata e le ghiandole seminali. Tali secrezioni hanno la funzione principale di favorire la motilità degli spermatozoi, assicurarne il nutrimento e la sopravvivenza all'interno dell'ambiente acido della vagina, che il liquido seminale aveva momentaneamente neutralizzato. Le vescichette seminali e la prostata, infatti, forniscono sostanze che assicurano le condizioni ottimali per la sopravvivenza degli spermatozoi e veicolano i gameti fino al fondo della vagina al momento dell'eiaculazione.
Dopo l'eiaculazione, gli svariati milioni di spermatozoi disponibili per la fecondazione iniziano un lungo viaggio alla ricerca della cellula uovo, annidata in una delle due tube di Falloppio, il condotto che unisce l'ovaio all'utero. Questo percorso è una vera e propria selezione naturale anticipata. I 200 milioni di spermatozoi così introdotti nella vagina si trovano di fronte a una secrezione viscosa del collo uterino: il muco cervicale. Fin da questo primo momento si compie una selezione dei gameti più motili. Il muco cervicale, una secrezione uterina, intrappola tra le sue maglie gli spermatozoi meno vitali, non completamente maturi o con caratteristiche morfologiche sfavorevoli. Gli spermatozoi che non penetrano nell'utero sono rapidamente distrutti dal pH acido della vagina. Questo muco, tuttavia, diventa meno ostile nei giorni a cavallo dell'ovulazione, cioè nel periodo più favorevole alla fecondazione, sotto stimolo ormonale.
Gli spermatozoi che riescono a sfuggire al muco proseguono la risalita verso la parte superiore dell'utero. L'attraversamento dell'utero è rapido e dipende più dalle contrazioni uterine che dalla motilità propria dei gameti. A questa fase seguirà l'ingresso nella tuba di Falloppio. È stato calcolato che, con le debite proporzioni, la velocità di uno spermatozoo sarebbe pari a quella di una persona che corre a 55 km/h, una performance notevole considerando le dimensioni microscopiche del gamete. Nonostante questa velocità, soltanto qualche migliaio di spermatozoi sarà disponibile nella tuba per un eventuale incontro con il gamete femminile, malgrado il gran numero depositato nella vagina.
Di norma, la fecondazione avviene nello stesso giorno in cui si ha il rilascio della cellula uovo da parte del follicolo ovarico, intorno al 14° giorno del canonico ciclo ovarico di 4 settimane. L'ovocita maturo, infatti, sopravvive al massimo per 24 ore dopo la liberazione. Per contro, gli spermatozoi depositati dal maschio possono resistere fino a 4 giorni nelle cripte della mucosa cervicale e da qui risalire a poco a poco verso le tube. Normalmente la fecondazione avviene nella loro parte distale, vale a dire nel terzo più vicino all'ovaio.
L'Attivazione dello Spermatozoo e l'Incontro con l'Ovocita
Prima che uno spermatozoo possa effettivamente fecondare l'ovulo, deve subire una serie di modificazioni cruciali che lo rendono capace di questo compito specifico. Queste modificazioni avvengono dapprima nell'organismo maschile e poi, in modo ancora più significativo, nelle vie genitali femminili.
Dopo la loro formazione nel testicolo, gli spermatozoi subiscono modificazioni modeste ma indispensabili perché diventino capaci di fecondare. Queste includono la maturazione nell'epididimo, un organo situato sul margine posterosuperiore del testicolo e costituito da un canale raggomitolato, che lo spermatozoo percorre in alcuni giorni. In questo periodo, il gamete maschile diviene mobile, con l'attivazione del suo sistema flagellare. Inoltre, la parete del canale dell'epididimo secerne numerose molecole proteiche, alcune delle quali rimangono sulla superficie del gamete fino alla fecondazione, permettendo allo spermatozoo di riconoscere il rivestimento esterno dell'ovocita, la zona pellucida, o la sua membrana cellulare, e di aderire a essi. Al momento della formazione dello sperma, le vescichette seminali producono anche altre sostanze, come lattoferrine e fattori di decapacitazione, che mascherano queste proteine di superficie degli spermatozoi, così che la fecondazione è possibile solo dopo l'eliminazione del liquido seminale.
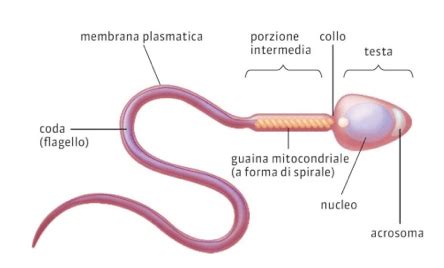
Una volta nelle vie genitali femminili, i gameti maschili subiscono il cosiddetto processo di capacitazione, che ha inizio nel muco cervicale con la rimozione del liquido seminale e delle proteine che si erano associate alla membrana degli spermatozoi nelle vie genitali maschili. Questa fase è cruciale, poiché comporta cambiamenti fisiologici, che si verificano naturalmente, affinché uno spermatozoo acquisisca la capacità di fecondare l'ovulo. Successivamente, enzimi secreti dall'utero e dalle tube agiscono su altre proteine integrate nella membrana dei gameti, modificandone la densità, la struttura e la localizzazione. In questo modo, la membrana degli spermatozoi diviene più permeabile agli ioni calcio, e ciò ne determina l'iperattivazione, cioè l'acquisizione di una particolare motilità. Inoltre, la zona della membrana dove si trova l'acrosoma, una vescicola situata nella porzione apicale della testa del gamete, viene privata delle proteine, fatto, questo, che permetterà la realizzazione della successiva reazione acrosomiale, quando lo spermatozoo avrà incontrato l'ovulo.
Quella che viene comunemente chiamata cellula uovo è in realtà l'ovocita secondario maturo, pronto a partecipare alla fecondazione. Questa cellula presenta uno stato cromosomico non definitivo, poiché la seconda divisione meiotica è rimasta bloccata in metafase e si completerà solamente dopo l'eliminazione del secondo globulo polare, che trasporta la metà dei cromatidi fuori dalla cellula. L'ovocita è circondato da un involucro protettivo glicoproteico detto zona pellucida, prodotto dall'ovocita stesso, sulla cui superficie si trovano i recettori che interagiscono con gli spermatozoi. L'ovocita è anche protetto, seppur labilmente, da uno strato di cellule chiamato corona radiata.
In seguito alla maturazione dell'ovocita, ovvero 37 ore dopo il rilascio dell'ormone luteinizzante (LH) da parte dell'ipofisi, avviene l'ovulazione, ovvero l'espulsione della cellula uovo dal follicolo, a causa della contrazione delle cellule mioidi della teca esterna di quest'ultimo. Ritmi cronobiologici preferenziali fanno sì che la rottura del follicolo avvenga più spesso nel pomeriggio, verso le 16. La rottura follicolare è la conseguenza di azioni enzimatiche complesse riguardanti una regione della parete del follicolo, che appare distesa a causa della pressione del liquido interno. La cellula uovo così liberata viene circondata da una massa cellulare, detta cumulo ooforo, che l'accompagna fino alla tuba; questo insieme costituisce una massa viscosa di diversi millimetri, che presenta una larga superficie alla quale possono aderire numerosi spermatozoi.
È interessante notare che per gli spermatozoi sia necessario un meccanismo di attrazione verso l'ovocita. Questo ruolo è svolto dalla famiglia di peptidi che attivano lo spermatozoo, i SAP (Sperm Activating Peptides), presenti nell'involucro gelatinoso dell'ovocita. Queste proteine sono specie-specifiche, in modo da essere riconosciute solo da spermatozoi della stessa specie dell'uovo. I SAP, dissolvendosi nell'acqua, creano un gradiente di densità attorno all'ovocita. Ad esempio, in Arbacia punctulata, il SAP è stato identificato in Resact. Gli spermatozoi di A. punctulata, ma non quelli di altre specie anche se filogeneticamente vicine, presentano dei recettori per Resact. Quando i recettori rilevano Resact, viene innescata la loro attività guanilil ciclasica.
Nonostante la fecondazione metta in gioco milioni di spermatozoi, solamente uno di questi riesce a fecondare l'ovulo. Tuttavia, questo non significa che tutti gli altri siano inutili. Sebbene durante l'eiaculazione siano moltissimi gli spermatozoi rilasciati in vagina, soltanto qualche decina raggiungerà effettivamente il cumulo ooforo. Molti di essi, infatti, liberano dall'acrosoma l'enzima ialuronidasi, che assicura il dissolvimento della matrice del cumulo, costituita da acido ialuronico, e permette così l'avanzamento di alcuni gameti verso la cellula uovo. Diversi spermatozoi, tutti capacitati, giungono dunque fino alla zona pellucida che circonda la cellula uovo e aderiscono alla sua superficie. Questa adesione è il risultato di un'interazione tra le proteine di membrana dello spermatozoo e le glicoproteine costitutive della zona pellucida.
Dal momento della sua adesione, lo spermatozoo viene attivato e ha inizio la reazione acrosomiale, un processo che consente agli spermatozoi di scavarsi un piccolo canale per la fecondazione dell'ovulo. La reazione acrosomiale consiste nella fusione della sua membrana plasmatica con la membrana esterna dell'acrosoma: così, gli enzimi acrosomiali vengono liberati e permettono l'avanzamento del gamete nella zona pellucida. Questa reazione è indotta dalla presenza di ioni calcio e da diverse molecole che si trovano nelle tube, come il progesterone. Dopo aver superato la corona radiata e la zona pellucida, lo spermatozoo si trova davanti ad un'altra, ben più ardua, barriera di natura glicoproteica, rappresentata appunto dalla zona pellucida. Quest'ultima è un rivestimento che, una volta attraversato da uno spermatozoo, induce cambiamenti nella struttura dell'ovulo, rendendolo più rigido. Questo privilegio spetterà solamente al primo spermatozoo che completa l'assalto all'ovocita. Una volta raggiunto l'ovulo, l'involucro gelatinoso innesca nello spermatozoo la reazione acrosomale. In seguito a questa reazione, vengono esposte le bindine sulla testa dello spermatozoo. Le bindine sono proteine specie-specifiche riconosciute da recettori presenti sulla membrana vitellina. Una volta avvenuto il legame bindine-recettori può avvenire la fusione dei gameti.
L'Unione dei Gameti e la Nascita dello Zigote
La fusione è un processo attivo al quale partecipano sia l'uovo che lo spermatozoo: la credenza secondo la quale lo spermatozoo è attivo e l'uovo passivo è falsa. Appena uno spermatozoo ha attraversato la zona pellucida, la sua membrana postacrosomiale si fonde con la membrana plasmatica della cellula uovo. Questa fase è anche il risultato dell'interazione di molecole specifiche, portate rispettivamente dalle membrane della cellula uovo e dello spermatozoo.
Per garantire che un solo spermatozoo fecondi l'ovocita, l'ovulo mette in atto meccanismi per prevenire la polispermia, cioè la fecondazione da parte di più spermatozoi. Il blocco rapido della polispermia consiste in una variazione del potenziale di membrana dell'ovulo da -70 mV a +20 mV. Tale variazione avviene dopo 1-3 secondi dal legame del primo spermatozoo, ed è dovuta ad un'apertura dei canali del sodio, permettendo l'ingresso di ioni Na+. Il potenziale di membrana rimane positivo per circa un minuto: il blocco rapido della polispermia assicura definitivamente la monospermia.
In seguito alla fusione delle membrane si verifica il rilascio del calcio intracellulare dal reticolo endoplasmatico. L'aumento della concentrazione del calcio innesca la reazione dei granuli corticali, che avviene circa 20 secondi dopo l'ingresso del gamete maschile. Questo processo consiste nella fusione dei granuli corticali con la membrana cellulare, col conseguente rilascio del loro contenuto. Il rilascio del calcio intracellulare è dovuto all'attivazione della fosfolipasi C, che produce inositolo trifosfato (IP3) e diacilgricerolo (DAG). Il primo provoca il rilascio dello ione calcio, il secondo attiva la protein chinasi C, che apre uno scambiatore Na+/H+.
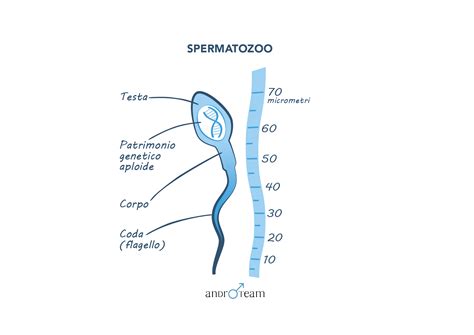
L'eliminazione del piccolissimo globulo polare consente all'uovo di terminare la divisione meiotica, conservando solo la metà del suo materiale genetico (aploidia), senza perdere le sue riserve citoplasmatiche. Al momento dell'ingresso, il pronucleo spermatico ruota di 180°, così che il centriolo spermatico si interpone fra i due pronuclei, e forma un aster di microtubuli, consentendo l'avvicinarsi dei cromosomi materni e paterni. Il pronucleo maschile, che era fortemente condensato e modificato, subisce un notevole decondensamento, e perde i propri istoni modificati, sostituendoli con gli istoni materni.
Qualche ora dopo la formazione dei pronuclei maschile e femminile, in ognuno di essi separatamente avviene una replicazione di DNA e comincia la profase della prima mitosi. Successivamente, i due pronuclei migrano verso il centro dell'uovo, grazie alle contrazioni dei microfilamenti citoplasmatici. A questo punto non c'è una reale fusione dei nuclei, ma si osserva la scomparsa delle loro membrane e il mescolamento dei cromosomi per la metafase della prima divisione. L'unione dei nuclei origina una nuova cellula, chiamata zigote, di 46 cromosomi, 23 dei quali ereditati dallo spermatozoo paterno e 23 dei quali dalla cellula uovo materna. La "messa in comune" del genoma paterno e di quello materno in un unico genoma viene considerata generalmente come l'inizio di un nuovo essere vivente.
I Primi Passi Dello Sviluppo Embrionale
Lo zigote, appena formato, non rimane inattivo. Circa 30 ore dopo l'inizio della fecondazione, i cromosomi duplicati si dividono infatti in due gruppi equivalenti, ognuno dei quali va a costituire il nucleo delle prime due cellule dell'embrione, o blastomeri. Lo zigote andrà quindi incontro ad una lunga serie di divisioni mitotiche, iniziate già nel suo percorso di avvicinamento verso l'utero, nel quale si annida dopo circa una settimana. Le divisioni si susseguono e il numero delle cellule va incontro a progressivi raddoppi, finché l'embrione migra verso l'utero, raggiungendolo al 3° giorno.
Verso il 5° giorno, nella massa cellulare si forma una cavità centrale, il blastocele, delimitata da uno strato monocellulare continuo, il trofoblasto, con un polo pluricellulare, il bottone embrionale. La blastocisti è formata da tantissime piccole cellule e presenta una prima forma di differenziazione: le cellule della massa cellulare esterna, il trofoblasto, formeranno gli annessi embrionari, come la placenta, e la massa cellulare interna formerà il feto. Quando la blastocisti si impianta è già in grado di produrre la gonadotropina corionica umana (ßhCG), che si diffonde nel sangue materno e rappresenta il primo segno biochimico della gravidanza. Il prosieguo dello sviluppo embrionale è un argomento vasto e affascinante, che segue questa fase iniziale di fondazione.
L'impianto dell'embrione - Animazione
Il Significato Biologico ed Evolutivo della Fecondazione Sessuata
Quel che ci preme sottolineare in questa sede è che la fecondazione sessuata, così come avviene nell'uomo e in molti altri organismi superiori, consente al nuovo individuo di ereditare una combinazione di cromosomi paterni e materni tra le milioni possibili. Tutto ciò, oltre a spiegare il perché ognuno di noi sia unico, consente il rafforzamento della specie, poiché si pone alla base della selezione naturale. Quest'ultima è quel processo che favorisce gli organismi dotati dei caratteri più adatti in un determinato ambiente, promuovendo l'adattabilità e la sopravvivenza a lungo termine della popolazione. La ricombinazione genetica derivante dalla fecondazione assicura una variabilità intraspecifica fondamentale per rispondere ai cambiamenti ambientali e per l'evoluzione.
Una Prospettiva Storica sulla Comprensione della Fecondazione
Il fenomeno biologico della fecondazione è stato osservato scientificamente solo nel 19° secolo, ma la sua funzione vitale era stata ipotizzata in tempi molto più remoti. Già Ippocrate riteneva che l'unione di semi, quelli che oggi si dicono gameti, derivati sia dall'uomo sia dalla donna, fosse necessaria per la procreazione. Secondo Aristotele, al contrario, la donna sarebbe stata solo il ricettacolo all'interno del quale si esprimeva il seme maschile, una visione che rifletteva le limitate conoscenze anatomiche e biologiche dell'epoca.
Nel 17° secolo le teorie preformiste rappresentarono un regresso rispetto alla concezione epigenetica, che postulava uno sviluppo progressivo e non predeterminato. La teoria ovista, successiva alla descrizione delle ovaie da parte di Regnier de Graaf nel 1672, affermò una predominanza femminile nel concepimento, sostenendo che tutti i nascituri erano contenuti gli uni dentro gli altri all'interno della cellula uovo. La teoria animalculista o spermista, affermatasi in seguito alla scoperta degli spermatozoi da parte di Ludovico Ham nel 1677, allievo di Anton van Leeuwenhoek, restituì, poi, il ruolo preponderante al maschio, proponendo l'esistenza all'interno della testa degli spermatozoi di un "animalculo" da cui si sarebbe sviluppato il nuovo individuo, un'idea che oggi ci appare estremamente ingenua ma che all'epoca era supportata dall'osservazione microscopica primitiva.
Nel 18° secolo, in seguito all'individuazione della partenogenesi, cioè dello sviluppo di uova non fecondate, negli afidi, le teorie oviste ebbero di nuovo il sopravvento. Tuttavia, fu solo nel 1875, quando la fecondazione fu compiutamente descritta dal biologo tedesco Oskar Hertwig, che si giunse a una comprensione scientificamente accurata del processo di unione dei gameti. Alla luce delle attuali conoscenze, si deve tuttavia continuare ad ammettere una sorta di supremazia femminile nella procreazione, non solamente perché l'organismo femminile ne è la sede esclusiva, ma anche perché la cellula uovo partecipa più dello spermatozoo al concepimento, fornendo non solo il proprio materiale genetico, ma anche il citoplasma e gli organelli essenziali per lo sviluppo iniziale dello zigote.
L'Efficienza della Riproduzione Umana e le Sfide alla Fertilità
La specie umana si distingue per la scarsa efficienza della sua procreazione rispetto a molte altre specie animali. La frequenza dei concepimenti che non si concretizzano in una gravidanza diagnosticata non è nota, poiché vi sono aborti precoci per i quali è impossibile individuare il concepimento. È tuttavia accertato che soltanto una volta su quattro il ciclo ovarico, posto nella condizione di procreare, dà origine a una nascita.
Questo fenomeno ha diverse spiegazioni. Contrariamente agli animali, nei quali l'accoppiamento è limitato ai periodi fecondi della femmina, i rapporti sessuali tra uomini e donne rispondono più agli impulsi della psiche che agli automatismi della fisiologia. Questo è uno dei motivi dell'insuccesso, ai fini del concepimento, della maggior parte di questi rapporti, considerando anche che gli spermatozoi sopravvivono solo 2 o 3 giorni dopo l'eiaculazione e l'uovo, come già detto, è fecondabile solo nelle 24 ore successive all'ovulazione.
Inoltre, numerosi gameti umani sono portatori di anomalie genetiche, alcune delle quali impediscono lo sviluppo dell'uovo fecondato. Circa il 10% degli spermatozoi e il 25% delle cellule uovo presentano un'anomalia nel numero dei loro cromosomi, oltre a svariate mutazioni geniche, la cui frequenza e letalità sono largamente sconosciute. Per questi motivi, anche quando la fecondazione ha luogo, il concepimento può rivelarsi patologico. Questi concepimenti geneticamente anormali, pur esitando molto spesso in aborti precoci, costituiscono ancora il 2% dei bambini nati vivi, evidenziando una vulnerabilità intrinseca al processo riproduttivo umano.
Nella specie umana si notano, inoltre, numerosi casi di sterilità o di ipofertilità, la maggior parte dei quali concerne le tappe del concepimento e affligge quasi altrettanto frequentemente l'uomo e la donna, anche se solitamente è per prima la donna a richiedere l'intervento medico. Tra le anomalie femminili, si segnalano più spesso disordini dell'ovulazione (32%) o danni alle tube (26%), che impediscono all'ovocita di essere rilasciato o di raggiungere il sito di fecondazione. I problemi maschili riguardano soprattutto le alterazioni dello sperma (48%), come una ridotta motilità o una morfologia anomala degli spermatozoi, o l'assenza di spermatozoi, nota come azoospermia (9%). Per l'8% delle coppie non fertili, gli esami disponibili non permettono di avanzare alcuna spiegazione, rendendo la diagnosi e il trattamento ancora più complessi.
Le Tecniche di Fecondazione Assistita: Nuove Possibilità per la Procreazione
Di fronte alle sfide della fertilità umana, la medicina moderna propone numerosi metodi per regolare quantitativamente i concepimenti, sia impedendoli, come la contraccezione, sia favorendoli, quando la coppia è infertile. Il concepimento "naturale", che prevede il ricorso al rapporto sessuale, può essere aiutato dal medico con interventi chirurgici od ormonali, secondo i problemi individuati nella coppia, ad esempio attraverso la stimolazione ovarica per indurre l'ovulazione o la riparazione di eventuali ostruzioni tubariche.
Ma sono soprattutto le tecniche di fecondazione al di fuori del rapporto sessuale che hanno conosciuto un grande sviluppo nell'ultimo periodo, principalmente attraverso due metodi: l'inseminazione artificiale e la fecondazione in vitro con trasferimento d'embrione (FIVET, In vitro fertilization and embryo transfer), entrambe rientranti nel più ampio campo della procreazione medicalmente assistita (PMA).
L'inseminazione artificiale venne descritta già due secoli fa dall'inglese John Hunter, ma ha avuto un utilizzo relativamente modesto fino al secondo dopoguerra, anche a causa della sua condanna formale da parte della Chiesa cattolica nel 1897. Successivamente, si è affermata prima negli Stati Uniti e quindi in Europa, principalmente grazie sia allo sviluppo della tecnica del congelamento dello sperma nel 1953, sia al ricorso a sperma di donatori. Questa tecnica prevede l'introduzione diretta di spermatozoi opportunamente trattati nell'utero della donna, aggirando così alcuni ostacoli del percorso naturale.
L'uso della FIVET è iniziato nel 1978 e ha conosciuto da allora una rapida espansione, associando alla donazione dei gameti (spermatozoi o cellule uovo) la crioconservazione degli embrioni. La FIVET rappresenta una delle tecniche di procreazione medicalmente assistita più antiche ed efficaci ed è il più efficace dei metodi di concepimento non naturale, con un tasso del 13% di parti, contro l'8% per l'inseminazione artificiale. Può applicarsi a tutti i tipi di infertilità, sia femminile che maschile, aprendo nuove prospettive, indipendentemente da patologie e fattori fisiologici ostativi, come il concepimento dopo la menopausa tramite ovodonazione. Le sue applicazioni vanno oltre le difficoltà di concepimento, in quanto il metodo consente anche la scelta genetica degli embrioni prima del loro trasferimento nell'utero, una pratica nota come diagnosi genetica preimpianto (PGD).
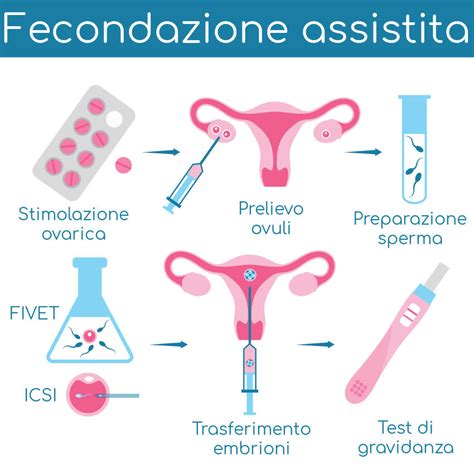
La fecondazione in vitro è una tecnica di riproduzione assistita che prevede l'unione dell'ovocita e dello spermatozoo al di fuori del corpo femminile, in laboratorio, per poi trasferire l'embrione così formato nell'utero. Il processo si articola in diverse fasi ben definite:
- Stimolazione Ovarica Controllata: La prima fase consiste nella stimolazione farmacologica delle ovaie, con l'obiettivo di indurre la maturazione di più follicoli e quindi più ovociti nello stesso ciclo mestruale. I farmaci utilizzati contengono ormoni simili a quelli naturalmente prodotti dall'organismo femminile, come FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante), e vengono somministrati quotidianamente sotto controllo medico.
- Prelievo Ovocitario (Pick-up): Quando i follicoli raggiungono la maturità adeguata, si procede con il prelievo degli ovociti, noto come pick-up ovocitario. L'intervento viene eseguito in anestesia leggera o sedazione, è rapido e indolore, e avviene tramite iniezione transvaginale di un sottile ago ecoguidato che aspira il liquido follicolare contenente gli ovociti.
- Preparazione del Campione Seminale: Parallelamente al prelievo ovocitario, il partner maschile fornisce un campione di liquido seminale, che viene sottoposto a un processo di preparazione e selezione degli spermatozoi migliori, ovvero quelli con maggiore motilità e morfologia ottimale. Questi assicurano la normospermia, e quindi un normale assetto cromosomico.
- Fecondazione in Laboratorio: Successivamente, ovociti e spermatozoi vengono uniti in laboratorio. Questo può avvenire tramite inseminazione convenzionale, dove gli spermatozoi vengono posti attorno agli ovociti in una piastra di coltura, o tramite iniezione intracitoplasmatica di spermatozoi (ICSI), dove un singolo spermatozoo viene iniettato direttamente nell'ovocita, tecnica utilizzata in casi di grave infertilità maschile.
- Coltura e Monitoraggio Embrionale: Gli embrioni vengono osservati e monitorati costantemente per valutarne lo sviluppo. Dopo circa 3 o 5 giorni (a seconda del protocollo adottato), vengono selezionati quelli con le migliori caratteristiche morfologiche e di crescita.
- Trasferimento Embrionale: Il trasferimento embrionale consiste nel posizionamento dell'embrione all'interno della cavità uterina tramite un sottile catetere. È una procedura indolore, non invasiva e non richiede anestesia. Generalmente, è trasferito un solo embrione per ridurre il rischio di gravidanze gemellari e favorire un impianto naturale, sebbene in alcuni casi possano essere trasferiti più embrioni.
- Test di Gravidanza: Dopo circa 10-14 giorni dal trasferimento, viene eseguito un test di gravidanza su sangue (dosaggio della beta-hCG) per verificare l'avvenuto impianto embrionale.
I risultati della fecondazione in vitro variano in base a numerosi fattori, tra cui l'età della donna, la riserva ovarica, la qualità degli embrioni e lo stato generale di salute. In media, i tassi di gravidanza si attestano intorno al 35-40% per ciclo nelle donne sotto i 35 anni. Presso centri specializzati, come SISMER - Gruppo Nefrocenter, l'adozione di protocolli personalizzati, incubatori di ultima generazione e sistemi di selezione embrionale avanzata ha permesso di ottenere percentuali di successo tra le più alte a livello nazionale.
Affrontare un percorso di fecondazione assistita comporta anche un impatto emotivo significativo. Per questo, molti centri offrono un servizio di supporto psicologico dedicato, che accompagna la coppia o la donna lungo tutte le fasi del trattamento per ridurre lo stress e migliorare la serenità mentale. Scegliere di intraprendere un percorso di fecondazione in vitro significa affidarsi a un'équipe di professionisti in grado di unire competenza clinica, tecnologia e umanità. Gli specialisti del SISMER - Gruppo Nefrocenter, ad esempio, seguono ogni paziente con attenzione personalizzata, sicurezza e trasparenza, fornendo ovviamente informazioni chiare e aggiornate sulle diverse fasi del trattamento e sulle possibilità reali di successo. L'obiettivo è quello di accompagnare ogni donna e ogni coppia in un cammino di consapevolezza e speranza verso la genitorialità.
Così la FIVET, malgrado il suo costo economico, fisico e psichico, è sempre più ampiamente proposta, richiesta e utilizzata, testimoniando l'evoluzione delle possibilità mediche nell'ambito della riproduzione umana.
tags: #heres #nella #fecondazione