Nel campo della riproduzione assistita, i termini FIVET (Fecondazione In Vitro ed Embryo Transfer) e ICSI (Iniezione Intracitoplasmatica di Spermatozoi) sono frequentemente menzionati, ma spesso generano confusione. Entrambe rappresentano tecniche avanzate di Procreazione Medicalmente Assistita (PMA) di II livello, in cui l'unione tra ovulo e spermatozoo avviene in laboratorio. Tuttavia, il modo in cui questa fecondazione viene realizzata differisce sostanzialmente, influenzando le indicazioni cliniche e la scelta del percorso terapeutico più adeguato per ogni coppia. Comprendere queste distinzioni è fondamentale per le coppie che si avvicinano a tali trattamenti, al fine di affrontare il proprio percorso con maggiore consapevolezza.
Cos'è la Fecondazione In Vitro (FIVET)? Definizione e Processo
La fecondazione in vitro (FIVET) è una tecnica di riproduzione assistita in cui ovuli e spermatozoi vengono combinati in laboratorio per facilitare la fecondazione. È sicuramente la più nota tra le tecniche di PMA di II livello, poiché ha permesso la nascita della prima bambina concepita in provetta nel 1978 (Louise Brown). Il suo nome completo, Fecondazione In Vitro con Embryo Transfer, descrive chiaramente il processo: la fecondazione avviene "in vitro" (letteralmente "nel vetro", ovvero in una piastra di coltura o provetta) e gli embrioni risultanti vengono successivamente trasferiti nell'utero.
Il processo della FIVET inizia con una fase di stimolazione ovarica, studiata appositamente per la paziente dal medico specialista. Questa fase prevede l'utilizzo di farmaci ormonali per indurre le ovaie a produrre più ovuli rispetto al singolo ovulo fisiologico mensile. L'obiettivo è ottenere un numero maggiore di ovociti da sottoporre a fecondazione in vitro, aumentando così le probabilità di successo. Attraverso un attento monitoraggio ecografico e dei dosaggi ormonali, si ha la conferma della maturazione degli ovuli.
Quando gli ovuli sono maturi, si procede al prelievo e alla raccolta degli stessi, tramite un recupero transvaginale degli ovociti sotto guida ecografica. Il medesimo giorno all'uomo viene richiesto di produrre un campione di liquido seminale. La FIVET convenzionale consiste nel mettere insieme ovuli e spermatozoi in una piastra di coltura affinché la fecondazione avvenga naturalmente. I gameti a questo punto vengono collocati insieme in una provetta, dove, spontaneamente, gli ovuli e gli spermatozoi si incontreranno. Questo incontro avviene in modo naturale, ovvero senza manipolazioni o interventi meccanici. Il giorno dopo, il biologo verificherà l'avvenuta fecondazione degli ovociti.
Perché ciò avvenga, lo spermatozoo deve avere una certa vitalità e movimento, in quanto deve avvicinarsi all'ovocita, avere la capacità di attraversare la barriera ovocitaria (la zona pellucida), raggiungere il nucleo dell'ovocita e fondersi con esso. Questo processo si basa su un meccanismo di selezione naturale dei gameti. Una volta che gli embrioni si sono sviluppati, si seleziona quello più vitale per trasferirlo nell'utero della donna. La FIVET è un'opzione comune per le coppie con infertilità inspiegata, problemi ovulatori e tube di Falloppio bloccate.
L'Iniezione Intracitoplasmatica di Spermatozoi (ICSI): Una Variante di Alta Precisione
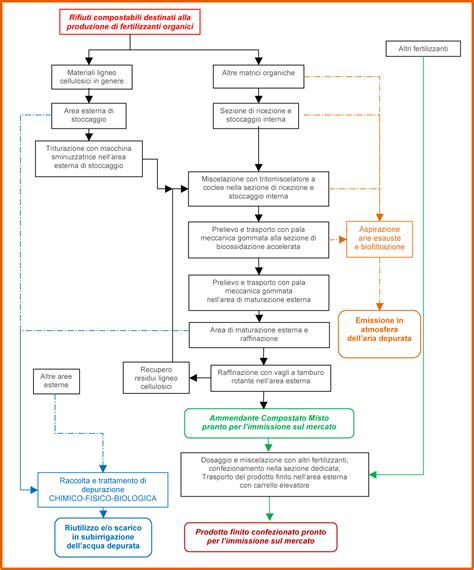
L'iniezione intracitoplasmatica di spermatozoi (ICSI) è una tecnica avanzata di riproduzione assistita che rappresenta una variante evoluta della FIVET. Mentre la procedura di prelievo dei gameti (stimolazione ovarica e recupero degli ovociti) è la stessa della FIVET, la differenza sostanziale risiede nella modalità di fecondazione. A differenza della FIV convenzionale, nella ICSI un singolo spermatozoo viene iniettato direttamente nell'ovulo per facilitare la fecondazione.
La ICSI, come indica il nome stesso - Iniezione Intra-Citoplasmatica degli Spermatozoi - si caratterizza per il fatto che la selezione del gamete maschile è a carico dell'embriologo. Questa procedura viene eseguita al microscopio con un ago molto sottile. Il biologo sceglie, tra quelli morfologicamente migliori, lo spermatozoo e lo inietta con un microago all'interno dell’ovocita, forzandone l'entrata. Dopo un periodo di circa 20 ore, si valuterà l’avvenuta fertilizzazione evidenziando i due pronuclei, l’uno originato dallo spermatozoo, l’altro dall’ovocita. Come nel caso della FIVET, gli embrioni ottenuti vengono coltivati e poi trasferiti nell’utero della donna per avviare la gravidanza.
Questa tecnica è stata sviluppata grazie anche alle innovazioni tecnologiche a partire dagli anni '90 e si è rivelata particolarmente utile nei casi di infertilità maschile grave. L’ICSI è specificamente indicata per gli uomini con un basso numero di spermatozoi (oligospermia), una ridotta motilità degli spermatozoi (astenospermia) o problemi di morfologia degli spermatozoi (teratospermia). Inoltre, è l'unica tecnica che può dare una gravidanza quando gli spermatozoi devono essere recuperati direttamente dal testicolo e non dall'eiaculato. L’ICSI è anche l'unica tecnica che feconda gli ovociti se si utilizzano ovociti decongelati.
IL LABORATORIO DELLA FECONDAZIONE ASSISTITA(ICSI) : COSA SAPERE SU OVOCITI, SPERMATOZOI, EMBRIONI.
Le Distinzioni Cruciali tra FIVET e ICSI: Metodi di Fecondazione a Confronto
Le differenze tra FIVET (fecondazione in vitro) e ICSI (iniezione intracitoplasmatica di spermatozoi) sono fondamentali nel mondo della riproduzione assistita e riguardano principalmente la fase di fertilizzazione degli ovociti. La FIVET convenzionale consiste nel mettere insieme ovuli e spermatozoi in una piastra di coltura affinché la fecondazione avvenga naturalmente, attraverso un processo di autoselezione dello spermatozoo più forte e sano. In questo metodo, lo specialista pone l'ovulo e una goccia di sperma con migliaia di spermatozoi sulla stessa piastra di laboratorio e lascia che almeno uno di essi penetri nell'ovulo da solo, senza un aiuto esplicito.
La ICSI, invece, prevede la selezione e la microiniezione di un singolo spermatozoo direttamente nell’ovulo, aumentando le possibilità di fecondazione nei casi di problemi di fertilità maschile o quando lo spermatozoo non riesce a superare la parete dell'ovocita. In questo caso, l'incontro tra i gameti avviene meccanicamente, con un’iniezione intracitoplasmatica.
La prima differenza sostanziale è dunque quella del modo in cui i due gameti si incontrano: nella FIVET in modo naturale, nell’ICSI con un’iniezione intracitoplasmatica. Questa differenza nel modo di fondere l'ovulo e lo sperma fa variare entrambe le tecniche anche per quanto riguarda la somiglianza con la fecondazione naturale. La FIVET è molto più vicina al processo fisiologico che si verifica in una gravidanza naturale, in quanto c'è meno intervento artificiale. Nel caso dell'ICSI, la manipolazione è molto maggiore, il che è un vantaggio nei casi di scarsa qualità seminale, ma potrebbe essere controproducente in altre situazioni.
Un’altra piccola differenza tra FIVET e ICSI riguarda la cosiddetta denudazione o decumulo degli ovuli. Si tratta di un processo che viene eseguito sugli ovuli prima della microiniezione dello sperma in caso di ICSI. Consiste nel rimuovere le cellule del cumulo che circondano l'ovocita per facilitare l'introduzione dello sperma. Nella FIV convenzionale, il decumulo non viene effettuato prima della fecondazione, ma dopo di essa, il primo giorno, quando si valuta se la fecondazione è avvenuta o meno.
Indicazioni Cliniche: Quando Scegliere FIVET o ICSI?
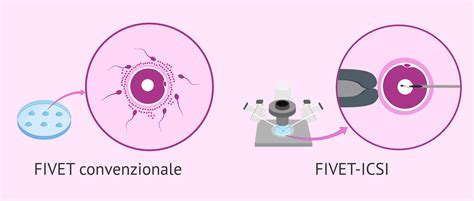
La scelta tra FIVET e ICSI dipende da diversi fattori, principalmente legati all’infertilità maschile e alla qualità e quantità degli spermatozoi, ma anche ad altri elementi clinici. L’approccio ad una tecnica di fecondazione assistita crea molti dubbi e ansie, soprattutto perché all’inizio tra termini medici e acronimi, comprendere fino in fondo il proprio percorso può essere complicato. È importante sottoporsi a tali tecniche solo dopo un completo approfondimento diagnostico, al fine di individuare per ogni coppia un trattamento personalizzato e dunque potenzialmente più efficace.
La FIVET è consigliata nei casi in cui non vi siano problemi significativi di fertilità maschile o quando i parametri seminali risultano nella norma. È indicata per l'infertilità femminile dovuta a fattore tubarico, come l'ostruzione delle tube di Falloppio o l'endometriosi lieve, per l'infertilità inspiegata, o per i casi in cui l'inseminazione artificiale non è riuscita. Affinché il metodo classico possa essere applicato, bisogna effettuare un'attenta valutazione delle condizioni della coppia, inclusa la presenza di normali parametri dello spermiogramma e l'assenza di anomalie a livello dei gameti. La qualità dei gameti, soprattutto quella degli spermatozoi, è ciò che ci farà decidere se utilizzare una tecnica o un’altra.
L’ICSI è invece indicata in tutti quei casi in cui motilità e numero di spermatozoi risultano gravemente ridotti. È preferibile quando c'è bassa motilità degli spermatozoi (astenospermia), basso numero di spermatozoi (oligospermia) o problemi di morfologia (teratospermia). È anche la soluzione in caso di fallimento dell'impianto con la fecondazione assistita convenzionale (FIVET) o precedente fallimento della fecondazione con la FIV convenzionale. L'ICSI è particolarmente utile in situazioni in cui il campione di sperma è stato ottenuto mediante biopsia testicolare o aspirazione dell'epididimo, cosa non possibile con la FIVET. Se l'ovulo ha una zona pellucida ispessita, difficile da attraversare per gli spermatozoi, l'aiuto offerto dall'ICSI può essere necessario. Inoltre, in presenza di problemi di riconoscimento tra l'ovulo e lo spermatozoo, l'ICSI può superare questa difficoltà. Se si prevede una diagnosi genetica preimpianto (DGP), è meglio ricorrere all'ICSI per evitare che gli spermatozoi che rimangono attaccati all'ovulo nella FIV convenzionale alterino il risultato dell'analisi genetica. La scelta dell'ICSI diventa obbligata anche quando si hanno pochi ovuli a disposizione o un campione seminale di valore, come quelli ottenuti da pazienti affetti da cancro.
In molti centri l'ICSI è ora ampiamente utilizzata, non solo per problemi di fertilità maschile ma anche per altri problemi riproduttivi. La tendenza attuale è quella di utilizzare l'ICSI nella maggior parte dei casi, applicata in circa l'80% dei casi di infertilità che richiedono la fecondazione in vitro. Tuttavia, non va trascurata l'indicazione: nonostante l'iter di prelievo, coltura e transfer coincidano, le due metodiche non sono speculari ma sono indicate per tipologie di pazienti diverse a seconda del problema di fertilità che c'è alla base.
Il Percorso Terapeutico Comune: Dalla Stimolazione al Trasferimento Embrionario
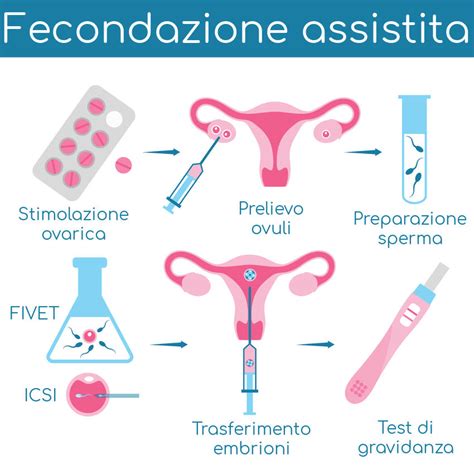
Indipendentemente dalla scelta tra FIVET classica o ICSI, il percorso terapeutico della Procreazione Medicalmente Assistita di II livello condivide diverse fasi fondamentali, sebbene con alcune differenze specifiche nella fase di fecondazione. In generale, i passi principali di entrambe le tecniche sono:
- Stimolazione ovarica: Questa fase, come precedentemente accennato, prevede l'uso di farmaci ormonali per produrre più ovuli. Il medico specialista studia il protocollo più adatto per la paziente per favorire lo sviluppo di più follicoli.
- Prelievo e raccolta di ovuli (Puntura follicolare): Quando, attraverso un attento monitoraggio ecografico e dei dosaggi ormonali, si ha la conferma della maturazione degli ovuli, si procede al loro recupero transvaginale sotto guida ecografica. Questo avviene lo stesso giorno in cui all'uomo viene richiesto di produrre un campione di liquido seminale.
- Preparazione dello sperma: Il campione di liquido seminale viene processato in laboratorio per isolare gli spermatozoi migliori e più mobili, eliminando il liquido seminale in eccesso e le cellule non utili.
- Fecondazione degli ovociti: Questa è la fase in cui le due tecniche divergono.
- Nella FIVET classica, gli ovuli vengono collocati su una piastra insieme agli spermatozoi all'interno dell'incubatrice di laboratorio, in modo che possa avvenire l'unione tra i due gameti in modo spontaneo.
- Nella FIVET-ICSI, l'embriologo microinietta un singolo spermatozoo selezionato direttamente all'interno di ogni ovocita maturo.
- Valutazione della fecondazione: Il giorno dopo la messa in coltura o l'iniezione, il biologo verificherà l'avvenuta fecondazione degli ovociti, evidenziando la presenza dei due pronuclei.
- Coltura di embrioni: Gli ovociti fecondati (zigoti) vengono poi mantenuti in coltura in laboratorio per alcuni giorni (generalmente da 3 a 5-6 giorni) in condizioni controllate, permettendo loro di svilupparsi in embrioni. Durante questo periodo, spesso si ricorre all'osservazione in time-lapse degli embrioni per monitorarne lo sviluppo.
- Preparazione dell'endometrio: L'utero della donna viene preparato ad accogliere l'embrione attraverso una terapia ormonale che rende l'endometrio (il rivestimento interno dell'utero) più ricettivo.
- Trasferimento di embrioni: Si seleziona l'embrione o gli embrioni più vitali e di migliore qualità, che vengono poi trasferiti delicatamente nell'utero della donna.
- Vitrificazione di embrioni non trasferiti: Gli embrioni in soprannumero e di buona qualità possono essere crioconservati (vitrificati) per tentativi futuri, offrendo flessibilità nel programma terapeutico.
Un'opzione applicata in alcune cliniche di riproduzione assistita è quella nota come ciclo misto o fecondazione combinata. Consiste nell'eseguire sia la FIVET che l'ICSI nello stesso ciclo, il che permette di sfruttare entrambi i processi. Per fare questo, la coorte di ovuli ottenuta è divisa in due gruppi: la metà sarà fecondata con la FIV convenzionale e l'altra metà con l'iniezione intracitoplasmatica di spermatozoi (ICSI). Questo metodo viene solitamente applicato quando c'è un gran numero di ovuli disponibili e le condizioni non consentono di prendere una decisione chiara su una tecnica o sull'altra, o quando la donna o la coppia preferisce un processo più naturale ma le caratteristiche della loro situazione non lo permettono.
Vantaggi e Limiti delle Due Tecniche: Pro e Contro a Confronto
La scelta tra FIVET e ICSI non è sempre semplice e implica la valutazione di specifici vantaggi e limiti di ciascuna metodica. Non esiste una tecnica intrinsecamente "migliore" dell'altra, ma la più adeguata dipenderà dalla situazione clinica individuale di ogni coppia.
Vantaggi della tecnica FIVET:
- Meno invasiva per lo sperma: Il processo di fecondazione avviene senza manipolazione diretta dello spermatozoo, lasciando che questo penetri l'ovocita in modo più "naturale".
- Riproduce più fedelmente il processo fisiologico: La FIVET si avvicina di più a ciò che avviene in natura, nella tuba di Falloppio, con una minore manipolazione artificiale.
- Selezione naturale dello spermatozoo: Permette che lo spermatozoo che feconda l'ovocita sia "selezionato dalla natura", presumibilmente il più idoneo, anche se non si sa ancora con sicurezza se questo processo sia migliore di quello operato dall'uomo con l'ICSI.
- Potenziale per ovociti lievemente immaturi: Poiché spermatozoi e ovociti rimangono in contatto a lungo, gli ovociti lievemente immaturi potrebbero svilupparsi ed essere fecondati anche molte ore dopo il prelievo.
- Costo potenzialmente inferiore: A volte la FIVET può avere un costo leggermente inferiore, data la minore complessità della fase di fecondazione.
Vantaggi della tecnica ICSI:
- Maggiore tasso di fecondazione nei casi di infertilità maschile grave: È l'unica tecnica che può dare una gravidanza quando il danno seminale è grave (es. oligospermia, astenospermia, teratospermia) o quando gli spermatozoi devono essere recuperati direttamente dal testicolo o dall'epididimo.
- Richiede un solo spermatozoo vitale per ovulo: Questa è una differenza cruciale rispetto alla FIVET, che richiede un numero adeguato di spermatozoi mobili.
- Tecnica di maggiore precisione: Assicura che se esiste un problema per cui lo spermatozoo non riesce a "superare" la parete dell'ovocita, questo ostacolo venga superato micro-iniettando lo spermatozoo al di là della parete stessa.
- Essenziale per ovociti decongelati: È l'unica tecnica che feconda gli ovociti se si utilizzano ovociti decongelati, i quali possono avere una zona pellucida più indurita.
- Utile in presenza di pochi ovuli: Quando si ottengono pochi ovuli, la tendenza è quella di utilizzare la tecnica della microiniezione (ICSI), poiché si ottiene un'ottimizzazione scegliendo un buon spermatozoo, che si muove bene e ha una buona morfologia.
La possibilità di una gravidanza in cui lo spermatozoo fa poco sforzo grazie all'ICSI, non significa necessariamente che la fecondazione (fusione dei nuclei) avrà luogo, ma aumenta considerevolmente le probabilità in situazioni complesse. D'altra parte, nel caso di ovuli di scarsa qualità, è possibile che la manipolazione richiesta dall'ICSI causi danni (all'ovulo) e questo impedisca la fecondazione.
Tassi di Successo e Rischi Associati ai Trattamenti di PMA
L’efficacia di FIVET e ICSI non può essere valutata solo in termini generali, poiché entrano in gioco molte variabili individuali. Anche se è vero che l'ICSI permette di ottenere buoni risultati riproduttivi nei casi in cui la FIVET non lo fa, le percentuali di successo di entrambe le tecniche variano molto a seconda di fattori quali la capacità dell'embriologo o dello specialista, la causa di infertilità per ogni donna o coppia, e le caratteristiche dei gameti, sia gli ovuli che lo sperma. In generale, i tassi di fecondazione con ICSI possono essere superiori al 70-80 percento, mentre la FIVET presenta tassi compresi tra il 50 e il 70 percento degli ovociti trattati. Tuttavia, un’elevata percentuale di fecondazione non corrisponde necessariamente a una maggiore probabilità di gravidanza clinica.
Il tasso di successo complessivo di una procedura varia significativamente in base all’età della donna: nelle pazienti sotto i 35 anni, le probabilità di gravidanza per ciclo possono superare il 40-50 percento; tra i 35 e i 39 anni, si attestano intorno al 30-40 percento; oltre i 40 anni, il tasso scende al 10-25 percento. Nei centri in cui vengono applicati entrambi i processi, questi e altri aspetti vengono analizzati per valutare quale tecnica permetterà di ottenere un risultato migliore in ogni caso. Se la qualità dei gameti è buona, la FIVET, un metodo molto più semplice, può essere un aiuto sufficiente per ottenere la gestazione. Fortunatamente, un gran numero di studi ha dimostrato che i tassi di fecondazione e di gravidanza con ICSI sono uguali a quelli della FIV convenzionale quando le indicazioni sono ben definite.
Nei trattamenti di fecondazione in vitro che prevedono la stimolazione ovarica, esiste il rischio di sindrome da iperstimolazione ovarica (OHSS). Tuttavia, l'incidenza è molto bassa, meno di 10 su 10.000 trattamenti. Altri rischi associati ai trattamenti di fertilità sono oggi controllabili, grazie ai progressi tecnologici, ai farmaci utilizzati e ai protocolli di sicurezza impiegati nelle cliniche, e quindi si verificano molto raramente (come infezioni genitali, emorragie o complicazioni derivanti dall’anestesia). La possibilità di una gravidanza multipla è risolta dal trasferimento di un singolo embrione, grazie ai progressi della coltura prolungata per la selezione dell'embrione migliore. Il rischio di gravidanza ectopica è di circa il 3%, simile a quello delle gravidanze ottenute naturalmente.
Il Dibattito sull'Uso Routine dell'ICSI e la Personalizzazione del Trattamento
A prima vista, sembrerebbe che la ICSI sia la tecnica più sicura, perché comunque assicura l'“entrata” dello spermatozoo nell'ovocita. Ma in realtà la questione non è così semplice. In questi anni si è sviluppata la tendenza ad un uso estensivo della ICSI anche nei casi nei quali non vi sia una indicazione precisa (quindi anche, per esempio, in casi di liquido seminale "normale" o solo lievemente alterato). Questo per "essere sicuri che almeno lo spermatozoo entri nell'ovocita".
Tuttavia, c'è una polemica tra i professionisti. C'è chi difende l'applicazione dell'ICSI nella maggior parte dei casi di infertilità e chi scommette sull'esecuzione della FIVET ogni volta che è possibile, riservando l'ICSI solo per alcune situazioni in cui la FIVET non offre una soluzione. I dati scientifici ci mostrano che la ICSI routinaria, cioè senza una indicazione maschile specifica, non aumenta le gravidanze. Infatti, l'ESHRE (European Society of Human Reproduction and Embryology), così come la HFEA (Human Fertilization & Embryology Authority), invitano a NON usare routinariamente la ICSI, ma riservarla ai casi di fattore maschile grave e di precedenti fallimenti di fertilizzazione in FIVET.
La tecnica più opportuna andrà quindi scelta a seconda della situazione clinica della coppia. Questa decisione viene presa "in laboratorio" dopo il prelievo degli ovociti, basandosi su diversi criteri: la qualità dei gameti (soprattutto quella degli spermatozoi), la quantità e qualità degli ovociti ottenuti, l'età del paziente, il processo di decumulazione precedente (per valutare la maturità dell'ovocita estratto), le cause di sterilità e l'eventuale storia di precedenti cicli di PMA e i loro esiti. La scelta tra FIVET o ICSI deve essere sempre basata su una diagnosi accurata e su un'analisi completa del quadro clinico della coppia.
Esami Diagnostici Preliminari: Un Passo Fondamentale
Affrontare un percorso di PMA, sia esso con FIVET o ICSI, richiede una preparazione meticolosa e una serie di esami diagnostici preliminari. È cruciale sottoporsi a tali tecniche solo dopo un completo approfondimento diagnostico, al fine di individuare per ogni coppia un trattamento personalizzato e potenzialmente più efficace. Gli esami necessari prima di una FIVET o ICSI sono tutti quegli accertamenti che vanno a verificare le condizioni cliniche che possono essere di ostacolo all'impianto dell'embrione o alla prosecuzione della gravidanza.
Per la donna, questi esami possono includere:
- Esami della funzionalità tiroidea: Per valutare la salute della tiroide, un fattore importante per la fertilità e la gravidanza.
- Studio endoscopico della cavità uterina: Spesso attraverso isteroscopia, per verificare l'assenza di anomalie strutturali che potrebbero ostacolare l'impianto.
- Analisi dell'autoimmunità: Per rilevare eventuali condizioni autoimmuni che possono influenzare la fertilità.
- Screening della trombofilia: Per identificare predisposizioni a disturbi della coagulazione che possono aumentare il rischio di fallimento dell'impianto o aborto.
- Mappa cromosomica (cariotipo): Per escludere anomalie cromosomiche che potrebbero essere trasmesse all'embrione o causare problemi di fertilità.
Per l'uomo, oltre alla valutazione del liquido seminale (spermiogramma) che è fondamentale per decidere tra FIVET e ICSI, potrebbero essere richiesti ulteriori test a seconda delle indicazioni cliniche. Questi test diagnostici, da quelli basilari a quelli più specifici, garantiscono che ogni aspetto della salute riproduttiva sia attentamente considerato prima di intraprendere il trattamento.
Costi e Considerazioni Finali sulla Scelta della Tecnica
Il costo di un trattamento di fecondazione in vitro di solito non varia significativamente a seconda della tecnica esatta applicata. Pertanto, in questo senso, non c'è una differenza di prezzo sostanziale tra FIVET e ICSI nella maggior parte delle cliniche. Il prezzo medio di entrambi i trattamenti può variare ampiamente a seconda del paese, della clinica e delle specifiche esigenze individuali. Dal punto di vista tecnico, la ICSI è leggermente più onerosa e richiede personale altamente specializzato e attrezzature sofisticate, ma questi costi aggiuntivi sono spesso integrati nel prezzo complessivo del ciclo di fecondazione in vitro.
In definitiva, la domanda "qual è la tecnica più efficace?" non ha una risposta universale. In alcuni casi la FIVET rappresenta l'approccio più semplice ed efficace, in altri la ICSI è la sola opzione possibile. È chiaro che in alcuni casi la scelta della ICSI è una scelta opportuna, e obbligata, che ha rivoluzionato il mondo della procreazione assistita, permettendo fecondazioni con liquidi seminali molto molto danneggiati. È anche vero che nei casi in cui è applicabile, la FIVET rimane una tecnica efficace e ad altissimo risultato. La consulenza con uno specialista in medicina della riproduzione è il punto di partenza imprescindibile per ogni coppia che intraprende questo percorso. I professionisti di cliniche specializzate, come Vida Fertility o Goinè Swiss Fertility Center, si impegnano a fornire trattamenti di fertilità personalizzati in base alle esigenze individuali di ogni paziente, guidando la scelta della tecnica più adatta.
Entrambe le tecniche possono essere associate a strumenti diagnostici e terapeutici innovativi che contribuiscono a migliorarne l'efficacia. Anche la vitrificazione embrionale permette di conservare embrioni in ottime condizioni per tentativi futuri, offrendo flessibilità nel programma terapeutico. La FIVET e la ICSI rappresentano due tra le principali tecniche di fecondazione assistita disponibili oggi. La scelta tra l’una o l’altra dipende da diversi fattori, tra cui la causa dell’infertilità, le caratteristiche dei gameti, la storia clinica della coppia e l’età della donna, rendendo il percorso verso la genitorialità un cammino altamente personalizzato.