La medicina riproduttiva ha vissuto, negli ultimi decenni, una trasformazione radicale grazie all'introduzione di procedure di fecondazione in vitro (FIVET) sempre più sofisticate. Tra queste, la microiniezione intracitoplasmatica di spermatozoi, nota come ICSI (IntraCytoplasmic Sperm Injection), rappresenta una pietra miliare. Sviluppata alla fine degli anni '80 per offrire una soluzione concreta alle coppie che lottavano per concepire a causa di severi fattori maschili, la tecnica è oggi una pratica diffusa che va oltre il suo scopo originario.
Che cos’è l’ICSI e come si differenzia dalla FIVET convenzionale
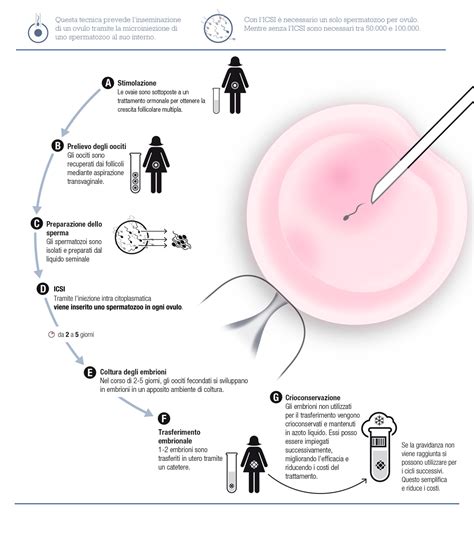
L'ICSI è una tecnica avanzata di fecondazione in vitro in cui uno spermatozoo viene microiniettato direttamente all’interno di un ovulo. Per comprendere la portata di questa innovazione, è necessario distinguerla dalla FIVET convenzionale. Nella FIVET tradizionale, gli ovociti recuperati vengono semplicemente messi a contatto con una soluzione contenente spermatozoi trattati e selezionati, lasciando che la fertilizzazione avvenga in modo "naturale".
Al contrario, la realizzazione della ICSI prevede la selezione di un singolo spermatozoo che verrà introdotto direttamente all’interno dell’ovocita mediante un microscopio specifico dotato di braccia meccaniche chiamato "micromanipolatore". La scelta dello spermatozoo viene eseguita, logicamente, sulla base delle caratteristiche di morfologia e motilità delle cellule nemaspermiche. Questa procedura è stata originariamente progettata per aiutare gli uomini con spermatozoi pochi e scarsamente mobili, rendendola un'opzione ideale quando la qualità del liquido seminale è un fattore determinante.
Indicazioni cliniche: quando si ricorre alla microiniezione
Il ricorso alla ICSI è aumentato costantemente nel tempo, anche a prescindere dalla causa specifica dell'infertilità. Le indicazioni principali rimangono legate a condizioni maschili complesse:
- Azoospermia: assenza di spermatozoi nel liquido seminale, che richiede il recupero chirurgico tramite biopsia testicolare.
- Oligozoospermia: bassa concentrazione di spermatozoi.
- Astenozoospermia: disturbo della motilità degli spermatozoi, dove l'ICSI facilita la fecondazione superando le barriere naturali dell'ovulo.
- Teratozoospermia: presenza di spermatozoi con morfologie anomale, dove l'ICSI consente di selezionare solo quelli di migliore qualità.
- Condizioni particolari: uomini che hanno subito una vasectomia, pazienti con malattie infettive come HIV o epatite, o coloro che hanno conservato il seme prima di trattamenti oncologici.
È importante notare che, in molti centri, l'ICSI viene eseguita di routine indipendentemente dalla causa specifica per aumentare il controllo sulla procedura di fecondazione e adattarsi alle caratteristiche di ogni campione.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Le fasi operative della procedura
Il percorso per una coppia che intraprende un ciclo di ICSI segue protocolli standardizzati che ricalcano, nella fase iniziale, quelli della FIVET tradizionale:
- Stimolazione ovarica controllata: somministrazione di ormoni per indurre la produzione di ovuli maturi.
- Pick-up ovarico: estrazione degli ovuli mediante intervento chirurgico in anestesia locale.
- Raccolta e preparazione del seme: selezione dei gameti maschili più sani in laboratorio.
- Microiniezione spermatica: il momento cruciale in cui avviene la fecondazione assistita.
- Coltura e trasferimento embrionale: dopo lo sviluppo in condizioni controllate, vengono selezionati gli embrioni di migliore qualità per il trasferimento in utero, con eventuale congelamento degli embrioni soprannumerari.
Analisi degli esiti: ICSI vs FIVET nella popolazione generale
Un aspetto dibattuto riguarda l'efficacia comparativa delle due tecniche. Uno studio retrospettivo condotto su 14.693 donne tra il 2009 e il 2014 ha evidenziato dati interessanti. Nonostante il tasso di fecondazione per ogni prelievo di ovociti sia risultato più alto nel gruppo FIV rispetto al gruppo ICSI (59,8% contro 56,2%), il tasso cumulativo complessivo di nati vivi è risultato sovrapponibile (37,0% per la FIV e 36,0% per l'ICSI).
Per le coppie con una causa nota di infertilità, l'infertilità non dovuta al fattore maschile è stata riportata nel 64,0% del gruppo FIV e nel 36,8% del gruppo ICSI. Questi dati suggeriscono che, per molte pazienti, la scelta della tecnica non altera significativamente la probabilità finale di successo, confermando che l'ICSI è una procedura sicura e paritetica in termini di risultati cumulativi.
Considerazioni su salute, eredità e prospettive a lungo termine
Uno degli interrogativi più complessi riguarda la salute dei nati tramite ICSI. I ricercatori hanno condotto studi su una coorte di 54 uomini di età compresa tra 18 e 22 anni, nati nei primi anni di utilizzo di questa tecnica. Il professor Richard Sharpe, dell’Università di Edimburgo, ha sottolineato come i risultati suggeriscano che i problemi di fertilità maschile abbastanza gravi da richiedere l’ICSI possano essere ereditabili. È infatti noto che fattori genetici, come delezioni sul cromosoma Y non sempre evidenziabili con un semplice cariotipo, giochino un ruolo cruciale.
Tuttavia, è essenziale bilanciare queste preoccupazioni con i dati attuali: dai riscontri presenti in letteratura, i nati con tecnica ICSI presentano le stesse probabilità di insorgenza di complicazioni rispetto alla popolazione generale. Per quanto riguarda il peso alla nascita, eventuali discrepanze sono spesso correlate alla maggiore incidenza di gravidanze gemellari, tipiche dei trattamenti di PMA, piuttosto che alla tecnica di fecondazione in sé.

Il rapporto tra tecniche di PMA e sesso del nascituro
L'opinione comune secondo cui la fecondazione in vitro favorirebbe la nascita di figli maschi è stata oggetto di analisi scientifiche approfondite. Gli studi indicano che il rapporto tra PMA e sesso del nascituro può essere influenzato da diversi fattori biologici. Una spiegazione accreditata suggerisce che gli embrioni maschi tendano a crescere più rapidamente rispetto alle controparti femminili, il che potrebbe riflettersi nei tassi di sopravvivenza e di impianto dopo procedure di trasferimento. La letteratura recente, come gli studi pubblicati su Frontiers in Endocrinology e F&S Reports, esplora come la scelta tra stadio di cleavage e stadio di blastocisti, o l'utilizzo di embrioni congelati, possa variare leggermente queste percentuali.
Aspetti economici e logistici del trattamento
Il costo di un trattamento con ICSI varia generalmente tra 3.500 € e 5.500 €, una cifra che dipende dalla clinica di riferimento, dal protocollo scelto e dai servizi accessori inclusi. A tale importo vanno aggiunti i costi dei farmaci, che si attestano mediamente tra 1.000 € e 1.200 €. Queste cifre riflettono l'alta specializzazione richiesta dalla procedura, che utilizza tecnologie all'avanguardia per massimizzare le probabilità di successo per le coppie che si affidano alla medicina riproduttiva. La disponibilità di embriologi esperti e di attrezzature moderne costituisce, in ultima analisi, il vero differenziale qualitativo nel successo clinico di ogni percorso di fecondazione.
tags: #nascite #inseminazione #icsi