Il parto pretermine, definito come travaglio che avviene prima delle 37 settimane di gestazione, rappresenta una delle principali cause di complicazioni neonatali e mortalità. La sua gestione e prevenzione costituiscono una sfida significativa in ostetricia. In questo contesto, il test della fibronectina fetale (fFN) emerge come uno strumento diagnostico fondamentale, capace di offrire preziose informazioni per la valutazione del rischio e per guidare le decisioni cliniche. Questo test non invasivo è diventato un ausilio valido e fornisce importanti dati relativamente al rischio reale di parto pretermine, indirizzando il clinico in merito al ricovero ospedaliero e alla somministrazione di terapia con tocolitici.
Che Cos'è la Fibronectina Fetale (fFN) e il Suo Ruolo Fisiologico
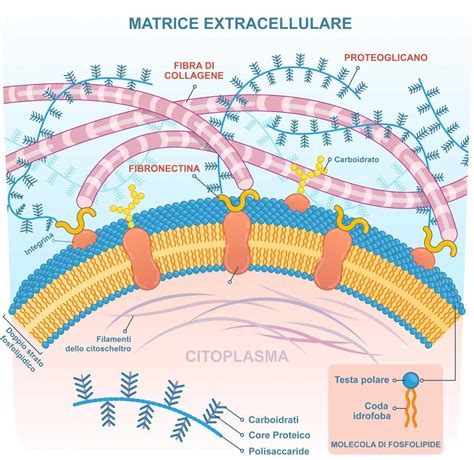
La fibronectina fetale (fFN) è una glicoproteina, ovvero una proteina che presenta catene glucidiche legate covalentemente, che agisce come una "colla" biologica. La sua funzione primaria è quella di fissare saldamente il sacco amniotico al rivestimento uterino, mantenendo l'integrità dell'interfaccia materno-fetale. Questa proteina è presente all'interfaccia tra il sacco amniotico e il rivestimento uterino, svolgendo un ruolo cruciale nella stabilizzazione della gravidanza. Il test della fibronectina fetale è un test diagnostico eseguito durante la gravidanza per prevedere la probabilità di un travaglio pretermine.
Normalmente, la fFN è presente nelle secrezioni cervicovaginali fino alla 22esima settimana di gravidanza. Tuttavia, non dovrebbe essere rilevabile nelle stesse secrezioni tra la 22esima e la 35esima settimana di gestazione. La sua assenza in questo periodo riflette una stabilità dell'adesione tra le membrane fetali e l'utero materno. La sua ricomparsa in questo intervallo temporale indica uno scollamento delle membrane amniotiche dalla parete dell'utero. Per questo motivo, la presenza della fibronectina fetale nelle secrezioni cervicovaginali dopo la 22esima settimana rappresenta un marker sensibile di rischio di parto pretermine. La misurazione della fFN può essere utilizzata per valutare il rischio a breve termine di parto prematuro.
Il Significato Clinico della Fibronectina Fetale Positiva
Un risultato positivo del test della fibronectina fetale indica livelli rilevabili di questa glicoproteina nelle secrezioni cervicovaginali tra la 22esima e la 35esima settimana di gravidanza. Un risultato positivo significa la presenza di fibronectina fetale, suggerendo un rischio aumentato di travaglio pretermine. Questo rilievo giustifica un monitoraggio più attento e un'ulteriore valutazione della paziente, poiché segnala un'interruzione dell'integrità del "sigillo" materno-fetale. La presenza di fFN in questo periodo cruciale della gravidanza è un indicatore che il corpo della donna potrebbe prepararsi per il travaglio, anche se non sempre si traduce in un parto imminente.
La letteratura scientifica, incluse le Raccomandazioni per la diagnosi e la terapia del travaglio di parto pretermine della Società Lombarda Ostetricia Ginecologia (SLOG), sottolinea l'importanza di una corretta identificazione e di un trasferimento tempestivo della paziente a rischio in una struttura adeguata quando si rileva un rischio aumentato. Il test della fibronectina fetale, come sottolineato da organizzazioni come il March of Dimes e il The American College of Obstetricians and Gynecologists (ACOG), è uno strumento riconosciuto per la previsione del travaglio pretermine.
Il Test della Fibronectina Fetale: Procedura e Sicurezza
Il test fFN è rapido, semplice e indolore, ed è considerato completamente sicuro, non presentando rischi o effetti collaterali significativi. Si tratta di un test non invasivo che non comporta disagi particolari per la gestante.
La procedura del test è relativamente semplice:
- Raccolta dei campioni: L'operatore sanitario utilizza un tampone sterile per raccogliere un campione di secrezioni vaginali o cervicali. Questo prelievo è simile a quello di un Pap test.
- Analisi: Il campione viene quindi inviato a un laboratorio per l'analisi, oppure, in alcuni casi, può essere utilizzato un test rapido sul posto.
Il test della fibronectina fetale valuta il rischio di travaglio pretermine rilevando una proteina specifica nelle secrezioni vaginali. Grazie alla sua natura non invasiva e alla mancanza di effetti collaterali, può essere ripetuto se necessario, offrendo la possibilità di un monitoraggio continuo in situazioni di incertezza clinica. Nella maggior parte dei casi, il test fFN è coperto dall'assicurazione se ritenuto necessario dal punto di vista medico, rendendolo accessibile a molte future mamme.
Test del DNA fetale - Tutto quello che c'è da sapere
Interpretazione dei Risultati del Test fFN
I risultati del test fFN sono tipicamente binari: positivi o negativi. L'interpretazione corretta di questi risultati è cruciale per la gestione clinica.
- Risultato Positivo: Indica la presenza di fibronectina fetale nelle secrezioni cervicovaginali nel periodo in cui non dovrebbe essere rilevabile (tra la 22esima e la 35esima settimana). Un risultato positivo indica livelli rilevabili di fibronectina fetale, che giustificano un monitoraggio più attento e un'ulteriore valutazione. Questo suggerisce un rischio aumentato di travaglio pretermine. Tuttavia, è importante notare che fattori come rapporti sessuali recenti, esami vaginali, infezioni o sanguinamento possono causare risultati falsi positivi, complicando talvolta l'interpretazione.
- Risultato Negativo: Un risultato negativo predice fortemente che il travaglio pretermine è improbabile entro le prossime due settimane. Il valore predittivo del test è più alto per i risultati negativi che per quelli positivi. Infatti, un risultato negativo ha un'accuratezza superiore al 99% nel predire l'assenza di travaglio pretermine. Questa elevata accuratezza nella previsione dell'assenza di parto pretermine è uno dei maggiori punti di forza del test, consentendo ai medici di rassicurare le pazienti e di evitare interventi non necessari.
Il test fFN è molto accurato nel predire un parto prematuro imminente nel giro di 48 ore dal ricovero. In questo modo i medici possono decidere le donne da prendere in carico che di lì a poco partoriranno e dimettere le altre con le opportune indicazioni mediche, come evidenziato da fonti quali l'Institute for Clinical Systems Improvement (ICSI) e AAFP.
Gestione del Rischio in Caso di Fibronectina Fetale Positiva
Quando il test della fibronectina fetale risulta positivo, il medico probabilmente consiglierà un monitoraggio aggiuntivo, modifiche dello stile di vita o farmaci per ritardare il travaglio. Questa gestione proattiva è fondamentale per migliorare gli esiti neonatali. Le raccomandazioni per la gestione della minaccia di parto prematuro, come quelle pubblicate dalla Società Lombarda Ostetricia Ginecologia (SLOG), iniziano dalla corretta identificazione e dal trasferimento tempestivo della paziente a rischio in una struttura adeguata, dotata delle risorse necessarie per affrontare un parto pretermine e l'assistenza neonatale intensiva.
Gli interventi clinici per migliorare gli outcomes includono diverse strategie. Per esempio, alla madre può essere raccomandata la somministrazione di steroidi prima del parto per accelerare la maturazione polmonare fetale, un intervento raccomandato dall'Organizzazione Mondiale della Sanità (WHO). In caso di rottura prematura delle membrane (PROM), gli antibiotici sono indicati per prevenire infezioni. Il solfato di magnesio può essere somministrato per prevenire danni neurologici all'infante, soprattutto in parti pretermine molto precoci.
Queste misure mirano a ritardare il parto, aumentare le probabilità di sopravvivenza del neonato e ridurre la morbilità neonatale associata alla prematurità. La decisione clinica, guidata dal test fFN e da altri fattori di rischio, permette di personalizzare l'assistenza, ottimizzando le risorse e concentrando gli interventi sulle pazienti che ne hanno più bisogno.
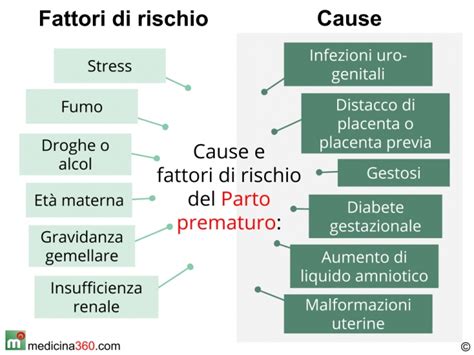
Fattori di Rischio e Cause del Parto Pretermine
Un bambino può nascere prima del tempo per diversi motivi, legati alla mamma, alla precedente storia ostetrica o alla gravidanza stessa. Comprendere questi fattori è essenziale per una valutazione completa del rischio, integrando le informazioni fornite dal test fFN.
Tra i fattori legati alla situazione materna ci possono essere:
- La presenza di infezioni sistemiche, genitali o legate a problemi dentali. Le infezioni possono innescare una risposta infiammatoria che può portare a contrazioni uterine.
- Problemi della cervice uterina, come l'incontinenza cervicale o una cervice accorciata.
- Anomalie congenite dell'utero.
- L'abuso di fumo e di stupefacenti, che possono compromettere la salute materno-fetale e aumentare il rischio di parto pretermine.
Molto importanti sono alcune condizioni legate a una precedente gravidanza, come per esempio il fatto di aver già avuto un bimbo nato pretermine, che alza il rischio fino a due volte in più per le gravidanze successive. La storia ostetrica è quindi un predittore significativo.
Le ragioni più importanti sono però legate a situazioni inerenti alla gravidanza in corso:
- Nascono solitamente prima del tempo i gemelli, e a maggior ragione se sono gravidanze trigemellari o multiple. La distensione eccessiva dell'utero può innescare il travaglio.
- Anche i bambini nati da fecondazione assistita vengono mediamente prima al mondo, sebbene le ragioni precise siano complesse e possano includere la maggiore incidenza di gravidanze multiple in questa popolazione.
Sintomi e Riconoscimento del Travaglio Pretermine
Spesso, i parti prematuri colgono di sorpresa la donna e i medici. Tuttavia, esistono segnali e sintomi che possono indicare l'inizio del travaglio pretermine e che la donna dovrebbe essere in grado di riconoscere, permettendo un intervento tempestivo.
I sintomi includono:
- Contrazioni uterine: inizialmente compaiono prima una volta ogni mezz'ora, poi l'intervallo si riduce a poco a poco e ne compare una ogni otto-dieci minuti. All'inizio durano circa 30 secondi, poi il tempo si allunga progressivamente. Le contrazioni pretermine possono essere meno dolorose o regolari rispetto a quelle del travaglio a termine, rendendone difficile l'identificazione.
- Indurimento dell'addome: L'addome si indurisce in conseguenza alle contrazioni, e lo si può avvertire al tatto.
- Dolore: Compare il dolore simile al dolore delle mestruazioni ma più intenso, o un dolore sordo alla schiena o una pressione pelvica.
- Perdite vaginali: Possono esserci cambiamenti nelle perdite vaginali, come un aumento del volume o la presenza di muco o sangue.
Fino a oggi, un parto prematuro si poteva solo sospettare da alcune condizioni fisiche della donna in attesa e quindi da riscontri obiettivi del ginecologo durante la visita. La combinazione dell'osservazione dei sintomi con test diagnostici come la fFN e la misurazione della lunghezza cervicale è cruciale per una diagnosi accurata.
La Rottura Prematura delle Membrane (RPM) e il Ruolo della fFN
La rottura prematura delle membrane (RPM) o PROM, dall’inglese “premature rupture of membranes”, è relativamente frequente e riguarda dal 5 al 10% delle gravidanze. Questa condizione può provocare parti prematuri e infezioni fetali, rappresentando una seria complicanza. La perdita di liquido amniotico non è sempre rilevabile con gli esami clinici convenzionali e, a questo scopo, sono talvolta utili dei test di conferma biologica.
In tali situazioni, il test della fibronectina fetale può offrire un contributo diagnostico importante. Sebbene il suo ruolo principale sia predire il rischio di travaglio pretermine in assenza di rottura delle membrane, in alcuni contesti può aiutare a differenziare perdite vaginali da liquido amniotico quando la diagnosi è incerta, anche se altri test specifici per la rottura delle membrane sono spesso prioritari. La gestione della PROM implica una valutazione attenta per bilanciare il rischio di infezione materna e fetale con i benefici del prolungamento della gravidanza.
Prospettive Future: Nuovi Approcci Diagnostici per il Parto Pretermine
Nonostante l'efficacia del test della fibronectina fetale, il cui risultato talvolta può essere influenzato da fattori esterni e fornire 'falsi' positivi (cioè l'indicazione di un parto imminente), la ricerca continua per sviluppare metodi diagnostici ancora più accurati e meno soggetti a variabili. Un esempio promettente è un nuovo test basato su un semplice prelievo del sangue, ideato da un gruppo di ricercatori del Lunenfeld-Tanenbaum Research Institute del Mount Sinai Hospital di Toronto (Canada), già in uso in Canada e negli Stati Uniti.
Questo nuovo test promette di predire se segnali premonitori di parto pretermine evolveranno in una nascita imminente. Il test si basa sull'analisi di nove geni la cui presenza nel sangue sembrerebbe, infatti, in grado di accertare nel 70% dei casi se il travaglio, dopo i primi segnali, sta avendo inizio o se, invece, occorrerà attendere ancora qualche tempo. I ricercatori, con un focus particolare su tre geni (DHHC19, HPGD e GPR84), mirano a discriminare i veri e i falsi casi di parto imminente.
L'obiettivo è duplice:
- Prestare a coloro che sono prossime al parto le cure appropriate, ottimizzando l'allocazione delle risorse sanitarie.
- Attuare negli altri casi terapie di supporto, dimettendo le future mamme in attesa del lieto evento, riducendo i ricoveri ospedalieri non necessari. Molte donne vengono oggi ricoverate senza un reale motivo.
Tuttavia, come sottolineato da esperti come Tullia Todros, direttore della divisione di ginecologia e ostetricia 2 dell’Ospedale Sant’Anna - Città della Salute di Torino, lo studio ha alcuni limiti che impediscono il trasferimento dei risultati alla pratica clinica su larga scala. Il numero di donne su cui è stato testato è ancora troppo ristretto e limitato alle future mamme australiane, il che comporta che i risultati ottenuti potrebbero non essere validi applicati ad altre popolazioni.
Inoltre, il test da solo sembra avere sensibilità (capacità di riconoscere le donne che partoriranno entro 48 ore) e specificità (capacità di riconoscere le donne che non partoriranno entro 48 ore) limitate (70% e 75% rispettivamente), quindi scarsa accuratezza diagnostica. Questa accuratezza migliora quando si applica un modello in cui vengono presi in considerazione altri marcatori (indici di infiammazione/infezione sul sangue materno, fibronectina fetale). Attualmente, esistono modelli di predizione del parto pretermine come la lunghezza del collo dell'utero (cervicometria), da sola o in associazione ad altri test biochimici sulle secrezioni vaginali, correntemente utilizzata negli ospedali, compresi quelli italiani, che superano questo limite e garantiscono accuratezza diagnostica sovrapponibile a quella del test proposto.
Il test della fibronectina fetale, insieme alla cervicometria transvaginale (misurazione della lunghezza cervicale), rimane un cardine della diagnostica attuale per la previsione del parto pretermine in donne con minaccia di travaglio pretermine, come indicato da meta-analisi e linee guida internazionali. I ricercatori hanno stabilito che può essere utile ricercare la fibronectina fetale anche nel sangue della gestante a rischio. Un valore negativo del test permette di stabilire che una donna non è a rischio.
Strategie di Gestione e Prevenzione del Parto Pretermine
La prevenzione e la gestione del parto pretermine sono aree di continua ricerca e sviluppo. Il 17 Novembre si celebra il World Prematurity Day, che richiama l'attenzione sulla morte e sulla disabilità legati al parto pretermine. Per ridurre la causa di morte, i paesi dovrebbero migliorare l'assistenza alla madre durante la gravidanza e il parto e ai neonati con basso peso alla nascita (LBW).
Le linee guida NICE e le raccomandazioni dell'Organizzazione Mondiale della Sanità (WHO) offrono indicazioni chiare sugli interventi raccomandati per migliorare gli outcomes in caso di parto pretermine. Oltre alla somministrazione di steroidi, antibiotici e solfato di magnesio alla madre, per il neonato sono fondamentali:
- Cure termiche (thermal care): Mantenere il neonato a una temperatura corporea ottimale.
- Ossigeno: Supporto respiratorio adeguato.
- Supporto nutritivo: Alimentazione appropriata per favorire la crescita e lo sviluppo.
Un metodo di assistenza di particolare rilievo per i bambini pretermine, in particolar modo per chi ha un peso inferiore ai 2 kg, è la Kangaroo Mother Care (KMC). Essa include esclusivo e frequente allattamento al seno, contatto "skin to skin" (pelle a pelle), e supporto della diade madre-neonato, contribuendo a stabilizzare la temperatura corporea del neonato, a migliorare l'allattamento e a rafforzare il legame madre-figlio.
In alcuni casi specifici, per le donne per le quali si è deciso il salvataggio della cervice con cerchiaggio, è essenziale spiegare che lo scopo è quello di ritardare il parto, aumentare le probabilità di sopravvivenza e di ridurre la morbilità neonatale. La sorveglianza della gravidanza con monitoraggio continuo della frequenza cardiaca fetale (CTG continua) in donna in travaglio è un'altra pratica standard. È fondamentale anche aggiungere che i rischi associati a un parto pretermine sono specifici per l'età gestazionale, con esiti significativamente peggiori per i nati estremamente pretermine (es. alla 28esima settimana) rispetto a quelli nati in prossimità del termine (es. alla 34esima settimana).
La durata ideale della gravidanza è 40 settimane, anche se alcuni bambini nascono alla 38ma, altri alla 37-36ma, e sono solo bambini un po’ più leggeri, ma già pronti ad affrontare la vita. La questione è ben diversa, invece, se un bimbo viene al mondo prima del tempo, alla 34ma o addirittura alla 28ma settimana. In questi casi i bimbi sono piccoli, indifesi e il loro organismo non è ancora capace di vivere autonomamente al di fuori del ventre materno, necessitando di cure intensive e specialistiche.
tags: #fibronectina #fetale #positiva