La fertilità maschile è spesso considerata erroneamente come una condizione "illimitata", una risorsa che si rigenera costantemente senza mai esaurirsi. Tuttavia, la scienza medica contemporanea ci offre una visione molto più complessa e sfumata, rivelando che, proprio come accade per il genere femminile, anche per gli uomini esiste un’età più favorevole per la procreazione. Sebbene sia vero che l'uomo non affronta una scadenza biologica rigida paragonabile alla menopausa - che segna la fine del periodo riproduttivo femminile tra i 45 e i 55 anni - la capacità riproduttiva maschile non rimane immutata nel tempo. Esplorare cosa accade alla qualità dello sperma superati i 40 o 50 anni, fino ad arrivare ai 55 anni e oltre, è fondamentale per comprendere le dinamiche della paternità moderna.
Il Picco della Fertilità Maschile e il declino fisiologico
Diversi studi scientifici indicano che il picco della fertilità maschile si colloca tra i 25 e i 35 anni. In questo arco temporale, i parametri seminali - concentrazione, morfologia, motilità e integrità del DNA - sono ai massimi livelli di efficienza. Tuttavia, a partire dai 35-40 anni, la qualità seminale inizia a subire un declino progressivo. Il testosterone, l’ormone sessuale maschile per eccellenza, gioca un ruolo cruciale: con l’età, i livelli di testosterone tendono a diminuire, in una condizione nota come “andropausa” o ipogonadismo maschile.
È importante distinguere tra la capacità di avere rapporti sessuali, che può persistere per tutta la vita, e la capacità biologica di fecondare. Sebbene molti uomini diventino padri anche dopo i 40 o 50 anni, la fertilità non è garantita. La ricerca, inclusi i lavori di Harris, Fronczak, Roth e Meacham (2011), evidenzia come diventi sempre più difficile avere figli man mano che gli uomini invecchiano, anche se la loro partner è in età fertile.
Il declino dopo i 50 anni: evidenze cliniche
Le ricerche condotte dal “Centro per la Salute Riproduttiva e Genetica” di Londra hanno fornito dati significativi sul calo della fertilità in età avanzata. L’analisi di quasi 5.000 cicli di FIV e ICSI ha mostrato che solo il 42% degli uomini di età superiore ai 51 anni aveva uno sperma la cui qualità soddisfaceva gli standard dell’Organizzazione Mondiale della Sanità (OMS), contro il 61% degli uomini di età inferiore ai 50 anni.
Inoltre, il tasso di gravidanze riuscite diminuisce costantemente: se negli uomini sotto i 35 anni la fecondazione avviene nel 50% dei casi, il tasso scende al 42% nel gruppo 36-40, al 35% tra i 41-45 anni, al 32% tra i 46-50, fino a raggiungere il 30% negli uomini sopra i 51 anni. Il Dr. Guy Morris, commentando questi dati, ha sottolineato come le storie di celebrità maschili che diventano padri a sessant'anni diano una visione errata dei rischi potenziali e delle reali difficoltà biologiche di una paternità tardiva.
Meccanismi biologici dell'invecchiamento testicolare
Per comprendere perché la qualità dello sperma peggiora, dobbiamo guardare ai cambiamenti fisiologici a livello degli organi riproduttivi. L’invecchiamento influisce su testicoli, vescicole seminali, prostata ed epididimo. A livello testicolare, si osserva una riduzione della funzionalità delle cellule di Leydig (produttrici di ormoni androgeni) e una degenerazione delle cellule precursori degli spermatozoi, con una conseguente riduzione della spermatogenesi.
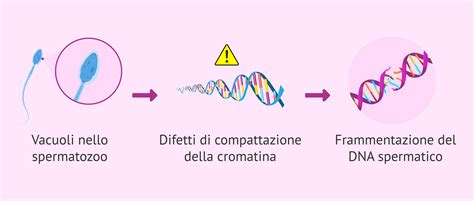
- Stress Ossidativo: Con l’aumentare dell’età, nelle cellule si verifica un incremento dello stress ossidativo con conseguente accumulo di specie reattive dell’ossigeno (ROS), responsabili del danneggiamento del DNA spermatico.
- Frammentazione del DNA: La frammentazione del DNA, favorita dall'instabilità cromosomica, correla con un rischio maggiore di alterazioni genetiche nel prodotto del concepimento, predisponendo ad aborto spontaneo.
- Motilità e Morfologia: Studi indicano che la motilità degli spermatozoi diminuisce mediamente dello 0,8% per ogni anno di età. Gli spermatozoi mostrano meno energia a causa di danni mitocondriali accumulati nel tempo.
L’impatto dello stile di vita e fattori esterni
Non è solo l'età anagrafica a contare; lo stile di vita gioca un ruolo determinante. Cory Burke, direttore di Cryos International, sottolinea che gli uomini sono esposti a rischi simili a quelli femminili: fumo, consumo di alcol, droghe e stress. Esistono inoltre abitudini spesso sottovalutate che compromettono la fertilità: l’esercizio fisico intenso che provoca surriscaldamento testicolare, l’uso di bagni caldi o lo stare seduti per lunghi periodi (inclusi i lavori d'ufficio o il gaming prolungato) possono avere effetti negativi differiti.
Anche il sovrappeso incide pesantemente: si stima che il rischio di infertilità maschile aumenti del 10% ogni 9 kg di peso in eccesso. La massa grassa in eccesso favorisce l'insulino-resistenza e disfunzioni ormonali che compromettono l'asse ipotalamo-ipofisi-testicolo. Inoltre, una ricerca condotta dalla University Hospital-Rigshospitalet di Copenaghen su circa 80mila uomini ha confermato una correlazione diretta tra la qualità dello sperma e la salute generale, suggerendo che un’infertilità maschile non sia solo un problema riproduttivo, ma un indicatore di una minore longevità e di una maggiore incidenza di malattie croniche.
Rischi per la prole e paternità consapevole
Il Dr. Michael Eisenberg evidenzia come i figli di uomini più anziani presentino un rischio maggiore di nascita prematura o di punteggi bassi sulla scala APGAR. La presenza di alterazioni nel DNA spermatico è collegata a un aumento del rischio di patologie neuropsichiatriche, come autismo o disturbi bipolari, e tumori infantili.
È fondamentale che, se una coppia cerca un figlio da oltre 12 mesi senza successo (o 6 mesi dopo i 35 anni dell'uomo), si effettui una valutazione andrologica completa. La fecondazione in vitro (FIVET) e l’ICSI rimangono opzioni terapeutiche valide, ma la loro efficacia è mediata dall'età dei partner. La scienza sta inoltre guardando al futuro: studi su geni come Myc che regolano l'auto-rinnovamento delle cellule staminali addette alla produzione di sperma (Ssc) potrebbero, in futuro, permettere interventi mirati per stimolare la produzione di gameti in uomini con bassi conteggi spermatici.
testicoli e spermatozoi
Considerazioni finali sull'invecchiamento maschile
In conclusione, mentre la capacità di procreare dell'uomo non si arresta bruscamente, l'invecchiamento agisce come un velo che progressivamente offusca la qualità dei gameti. È un processo irreversibile, influenzato dalla genetica e dalle abitudini quotidiane, che richiede una maggiore consapevolezza da parte degli uomini. La pianificazione familiare non dovrebbe essere delegata esclusivamente alla fertilità femminile; l'uomo ha la responsabilità di comprendere che il proprio "orologio biologico", pur ticchettando in modo diverso e più silenzioso, esiste ed è influenzato da ogni anno che passa dopo la soglia dei 35-40 anni. La prevenzione, attraverso uno stile di vita sano e controlli periodici dall'andrologo, rimane lo strumento più efficace per mitigare questi rischi e preservare la salute riproduttiva.