La procreazione medicalmente assistita (PMA) rappresenta oggi una frontiera tecnologica e medica di fondamentale importanza per superare le sfide poste dall'infertilità. Si tratta di un ambito in cui la scienza incontra le necessità umane più profonde, richiedendo non solo precisione clinica, ma anche una consapevolezza profonda del proprio stile di vita. Comprendere le dinamiche di questo percorso, dalle metodiche di base fino alle procedure più complesse, è il primo passo per affrontare il cammino verso la genitorialità con serenità e cognizione di causa.
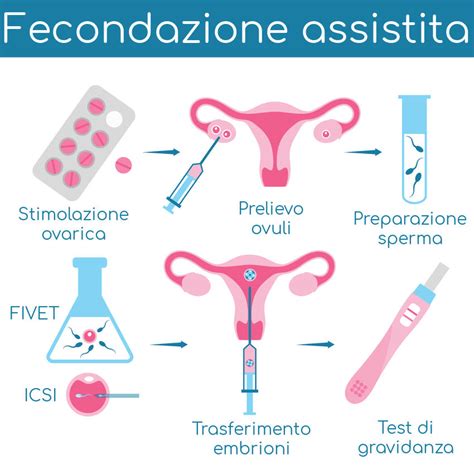
Le Metodiche di PMA: Dal Primo al Terzo Livello
Tra le metodiche di fecondazione assistita vi è, anche, l’inseminazione artificiale (più tecnicamente definita IUI) ossia un’inseminazione che avviene direttamente in utero. Ovvio che vi è una fondamentale distinzione fra metodiche di I livello e metodiche di II e III livello. Le prime, fra le quali la più importante è rappresentata dall’inseminazione artificiale, si caratterizzano per la semplicità di realizzazione e una ridotta invasività. Sono accomunate dal presupposto che la fecondazione si realizzi all’interno dell’apparato genitale femminile.
L’inseminazione artificiale rappresenta una delle tecniche di procreazione medicalmente assistita (PMA) maggiormente impiegate per superare problemi di infertilità. L’inseminazione artificiale coniugale (IAC) o inseminazione artificiale omologa (HAI), diversamente dall’inseminazione artificiale con donatore, è un tipo di inseminazione artificiale in cui viene utilizzato lo sperma del partner o del marito. In generale, è raccomandata per le giovani coppie che, dopo un anno o più di sesso non protetto, non hanno ancora raggiunto la gravidanza.
Affinché il trattamento abbia successo, è necessario che la donna non abbia più di 36 anni e che i marker che definiscono la sua riserva ovarica siano buoni. Si stima che la probabilità di concepimento post-metodica, per singolo ciclo, sia compresa tra il 10% e il 20%. È consigliata per coppie che soffrono di infertilità inspiegata, condizione in cui, nonostante approfondite indagini mediche, non si riescono a identificare cause specifiche dell’infertilità. Si rivela un’opzione valida quando il quadro clinico mostra la presenza di lievi anomalie dello sperma (ad esempio, lieve diminuzione della motilità o della concentrazione spermatica). L’inseminazione artificiale è, anche, indicata nei casi di endometriosi lieve o moderata. E ancora, per le donne con anomalie cervicali o con muco cervicale ostile. Quando queste condizioni impediscono il passaggio normale degli spermatozoi verso l’utero, l’inseminazione artificiale può rappresentare una soluzione efficace.
Le tecniche PMA di terzo livello sono procedure chirurgiche invasive e sono utilizzate molto raramente, quando le procedure di I e II livello risultano inefficaci. Queste tecniche sono utilizzate per ottenere spermatozoi da uomini azoospermici, ossia uomini che hanno un liquido seminale privo di spermatozoi. La tecnica del prelievo ovocitario per via laparoscopica viene utilizzata in particolari circostanze in cui non è possibile eseguire il prelievo tradizionale o in cui è necessaria una maggiore precisione.
Dinamiche della Stimolazione Ovarica e Monitoraggio
Per massimizzare le possibilità di successo, molto spesso si ricorre alla stimolazione ovarica controllata. Cioè, attraverso farmaci specifici, si induce lo sviluppo di più follicoli, incrementando così il numero potenziale di ovociti disponibili per la fecondazione. Durante questo periodo, i medici monitorano attentamente lo sviluppo follicolare mediante ecografie transvaginali e dosaggi ormonali. Per questo motivo, prima di procedere con qualsiasi protocollo di stimolazione, è essenziale una valutazione medica approfondita.
La stimolazione ormonale dell’ovaio viene effettuata con farmaci ormonali, per circa 10-12 giorni, secondo un protocollo personalizzato ed ha lo scopo di far maturare un elevato numero di follicoli. Durante la stimolazione si monitorizza la crescita follicolare mediante ecografie e dosaggi ormonali ripetuti. È importante che tu segua gli orari concordati per assumere i farmaci, perché è fondamentale che il tuo corpo sia sottoposto a un dosaggio ormonale costante e regolare. Potrai applicare i cerotti a base di estrogeni sulle zone del corpo in cui si accumula il grasso: sulle natiche, sull’esterno delle cosce o delle braccia, insieme o in punti diversi.
Ovaleap® 900 UI: preparazione e somministrazione del farmaco. Instituto Bernabeu
Considerazioni su Salute e Stili di Vita durante il Percorso
Quando si ricorre a una PMA viene attuata una stimolazione ormonale che porta ad un aumento dei livelli degli ormoni sessuali e, in particolare, degli estrogeni. Questi, innocui e del tutto naturali, stimolano, però, la produzione di melanina e fanno sì che si abbia un eccesso di tale pigmento quando ci si espone al sole. Proprio a causa dello sbalzo ormonale, esponendosi al sole, possono comparire delle macchie, soprattutto sul viso e sul decolleté, e, nonostante sia un fenomeno il più delle volte reversibile, certamente è meglio evitarle.
Un indice di massa corporea (Body Mass Index o BMI) superiore a 30 influenza sicuramente l’esito di un ciclo di fecondazione assistita, e lo influenza in modo negativo. È buona norma elencare al ginecologo tutti i farmaci, le vitamine o le erbe che state assumendo, per consentirgli di valutare le possibili interazioni tra farmaci. Accade infatti che farmaci o estratti che si stanno assumendo risultino causare delle reazioni con i farmaci prescritti. Non fumare. Il fumo, oltre che voi, danneggia gravemente il feto. Stesso discorso vale per gli alcolici. Evitare l’alcool o limitarne il consumo ½ bicchiere di vino rosso al giorno, al massimo. In caso di OHSS (sindrome da iperstimolazione ovarica), bere molti liquidi.
Bere molta acqua per prevenire la stitichezza. Il “REGOLAMENTO (CE) N. 852/2004 DEL PARLAMENTO EUROPEO E DEL CONSIGLIO del 29 aprile 2004 sull'igiene dei prodotti alimentari” fornisce indicazioni fondamentali sui requisiti in materia di igiene e sull’approvvigionamento idrico. Il rifornimento di acqua potabile deve essere sufficiente. Qualora acqua non potabile sia utilizzata ad esempio per la lotta antincendio, la produzione di vapore, la refrigerazione e altri scopi analoghi, essa deve passare in condotte separate debitamente segnalate.
Supporto Nutrizionale e Gestione dello Stress
Per la donna, durante il trattamento di procreazione medicalmente assistita raccomandiamo l’assunzione di acido folico o vitamina B9. Permette di evitare il rischio di difetti del tubo neurale, come la spina bifida del futuro feto. La dose consigliata è di 0,4 mg al giorno. In pazienti diabetiche con precedenti familiari di spina bifida o con qualche deficit concreto o altri casi specifici, si consigliano preparati con dosi di 5 mg al giorno. Anche per l’uomo ci sono integratori vitaminici che permettono di migliorare la qualità spermatica, a base di L-carnitina, zinco, acido folico e vitamine C, B12, E.
Siamo consapevoli del fatto che la preparazione ormonale potrebbe alterarti dal punto di vista emotivo e provocarti stress in attesa della visita alla clinica per sottoporsi alla tecnica. Ti consigliamo di condurre una vita sana e di fare sport leggeri per canalizzare l’energia: yoga, camminate, cyclette, nuoto. Se sei molto stressata, ti consigliamo di consultare il tuo medico di famiglia affinché ti prescriva un trattamento poco aggressivo e naturale, se possibile, come la valeriana o i fiori di Bach.

Rischi e Considerazioni Cliniche
Uno dei rischi principali è la sindrome da iperstimolazione ovarica (OHSS), una reazione esagerata alla somministrazione ormonale spesso necessaria per stimolare la produzione di ovociti. Un altro rischio riguarda le gravidanze multiple. Inoltre, da non sottovalutare è anche l’aspetto psicologico: l’inseminazione artificiale può essere emotivamente impegnativa. Dato che il tasso cumulativo di successo può aumentare fino a circa il 50% dopo quattro tentativi, le coppie possono sperimentare stress e ansia legati sia per durata del processo sia per l’esito incerto delle singole procedure. Infine, nonostante sia abbastanza raro, esiste il rischio di gravidanza ectopica, ovvero quando l’ovulo fecondato si impianta fuori dall’utero.
Le stimolazioni ovariche possono provocare alcuni effetti collaterali dovuti all’uso di ormoni. Dopo il primo controllo follicolare sconsigliamo invece lo svolgimento di attività fisica intensa, perché le ovaie stanno crescendo a causa della stimolazione e l’aumento delle dimensioni potrebbe causarti dei disturbi. Per questa ragione, è meglio ridurre o interrompere le attività sportive in modo da evitare malesseri e dolori più intensi. Inoltre, risparmiare energie ti aiuterà a sentirti più in forma, poiché la stimolazione ovarica tende a stancare.
Aspetti Legali e Organizzativi del Sistema Italiano
I centri attivi che hanno effettuato tecniche di PMA in Italia nel 2021, in base alla relazione del Ministro della Salute al Parlamento, sono 340 di cui 101 pubblici, 20 privati convenzionati, 220 privati (138 di I livello e 202 di II e III livello). Gran parte delle strutture (59,9%) nel 2021 risultano concentrate in 5 regioni: Lombardia (55 centri pari al 16,6%), Campania (42 centri pari al 12,7%), Sicilia, Lazio e Veneto (tutti con 34 centri pari al 10,2%).
Oltre all’eliminazione del divieto di fecondazione eterologa, le previsioni della legge 40 hanno subito ulteriori modifiche per effetto di successivi interventi della Corte costituzionale. In particolare, è stato eliminato il limite massimo della produzione di tre embrioni e l’obbligo di impianto contemporaneo degli embrioni, considerato incompatibile con i principi di tutela della salute della donna. Non è consentito, ad esempio, l’accesso alla fecondazione eterologa da parte delle coppie omosessuali o delle donne single. La maternità surrogata o gestazione per altri (GPA) è una forma di procreazione medicalmente assistita vietata dalla legge 40/2004. Sono previste sanzioni severe per chi organizza o pubblicizza questa pratica. Recentemente (16 ottobre 2024) il Senato italiano ha definitivamente approvato una legge che considera la surrogazione di maternità reato universale, con la conseguenza che i cittadini italiani sono perseguibili penalmente anche se ricorrono alla surrogazione di maternità in un paese dove tale pratica è legale.
Tecniche Avanzate: Dalla Coltura alla Diagnostica
Coltura dei gameti e dell’embrione. Contemporaneamente al prelievo degli ovociti si prepara il liquido seminale, che può essere prodotto dal partner o da donatori. Gli ovuli e gli spermatozoi prelevati vengono posti in un terreno di coltura per 12 ore. Subito dopo la fecondazione lo zigote (l’embrione) inizia a dividersi e a svilupparsi, all’interno di incubatori sotto condizioni controllate. Nel secondo-terzo giorno si sviluppa una morula (un gruppo di circa 16 cellule) e nel quarto giorno l’embrione diventa una blastocisti, che è una forma più avanzata dell’embrione, con una cavità centrale piena di fluido.
Il transfer dell’embrione può essere effettuato tra il terzo e il quinto giorno dopo la fecondazione, a seconda della qualità dell’embrione e della strategia del medico. Se l’embrione è di buona qualità e la donna è pronta, può essere trasferito più precoce. Normalmente si trasferisce un solo embrione, quello che presenta le migliori caratteristiche di sviluppo, talvolta possono essere trasferiti anche 2 embrioni, ma questo dipende dalle caratteristiche degli embrioni e dalle condizioni cliniche della donna. Gli embrioni vengono prelevati dal terreno di coltura, caricati in un sottile catetere e depositati all’interno dell’utero.
La crioconservazione permette agli embrioni non impiegati per il transfer di essere sottoposti a congelamento in azoto liquido per poi poter essere utilizzati in cicli successivi qualora la gravidanza non andasse a buon fine, questo al fine di evitare alla donna un altro ciclo di stimolazione ovarica. Oggi per il congelamento si utilizza la tecnica di vitrificazione. In pratica gli embrioni vengono immersi direttamente nell’azoto liquido e il congelamento è quasi istantaneo, questo riduce il rischio di deterioramento dell’embrione legato al formarsi di cristalli di ghiaccio.
La diagnostica genetica preimpianto (DGP) o test genetico preimpiato (Preimplantation Genetic Test PGT) è un esame diagnostico effettuato su un embrione generato in vitro che consente di identificare la presenza di anomalie numeriche (aneuploidie) o strutturali del corredo cromosomico o di identificare una specifica anomalia monogenica. Si esegue quando c’è il rischio di trasmettere una malattia genetica o un’anomalia cromosomica o quando c’è un elevato rischio di aneuploidie.
L’Endometrial Receptivity Array (ERA) viene utilizzata per migliorare le probabilità di impianto degli embrioni. Consiste in una biopsia endometriale che viene eseguita prima del ciclo di fecondazione in vitro per analizzare la “finestra di impianto”, cioè il momento migliore in cui l’endometrio è ricettivo all’embrione, così da poter stabilire quando effettuare il transfer. Non c’è nessun obbligo di eseguire il controllo dell’endometrio mediante ecografia se il medico non te lo ha prescritto. Il medico potrà suggerire un approccio diverso nel caso in cui sia stata riscontrata una risposta inadeguata dell’endometrio nel corso di precedenti trattamenti, dopo ripetuti interventi chirurgici all’utero, nei casi di radioterapia pelvica o in condizioni di endometrio sottile. Alcune pazienti, di loro iniziativa, eseguono un’ecografia per tranquillizzarsi.
Scelta del Centro e Percorso di Orientamento
Per orientarsi, conviene partire dal medico di famiglia o dal proprio ginecologo, che possono dare indicazioni preziose alla coppia. Ma potrebbe essere utile anche fare un’indagine per conto proprio e consultare i dati riguardanti i centri di fecondazione assistita presenti sul territorio. La possibilità di congelamento di ovociti ed embrioni rappresenta un’opzione essenziale per avviare una gravidanza anche in caso di insuccesso delle “tecniche a fresco” ed evitare un doppio iter di stimolazione ovarica.
Le probabilità di riuscita ipotizzate dall’ipotetico centro scelto, confrontandole con quelle prodotte interrogando dall’algoritmo dell’IVF Predict, possono fornire un utile benchmark. Ovvio che la scelta tra IUI e altre metodiche di fecondazione dipende da diversi fattori. È importante affrontare questo percorso con consapevolezza delle possibili sfide emotive e psicologiche che possono emergere. A maggior ragione perché, oggi, l’evoluzione delle tecniche e delle tecnologie applicate garantisce miglioramenti costanti nei tassi di successo, rendendo questa modalità di trattamento sempre più efficace e accessibile.
La donazione dei gameti - PMA Eterologa - si ricorre alla donazione dei gameti (ovulo o spermatozoo) da donatore quando uno dei due genitori o entrambi sono sterili. Tale procedura in Italia è lecita solo per le coppie di sesso diverso, sposate o conviventi con infertilità diagnosticata. La GIFT (Gametes Intra Fallopian Transfer) è la più utilizzata tra le tecniche di trasferimento intratubarico. Si differenzia dalle altre in quanto è una tecnica di fecondazione in vivo, l’ovocita e lo spermatozoo, infatti, vengono trasferiti direttamente all’interno della tuba dove avviene la fertilizzazione. La tecnica viene eseguite al momento dell’ovulazione ed indicata anche per le donne oltre i 35 anni.
In sintesi, il percorso di procreazione medicalmente assistita è un complesso ecosistema di azioni mediche, scelte personali e precauzioni quotidiane. Dalla corretta gestione dell'idratazione e dell'igiene, alla scrupolosa osservanza dei protocolli ormonali, ogni elemento concorre a definire il quadro clinico e le probabilità di successo. L'attenzione verso il proprio corpo, unita al supporto di specialisti qualificati e alla conoscenza delle normative vigenti, costituisce la base solida su cui le coppie possono costruire il proprio progetto di vita. La scienza, in costante evoluzione, continua a offrire nuove prospettive, rendendo la PMA non solo una necessità tecnica, ma un'opportunità sempre più concreta e supportata da rigorosi standard di sicurezza.
tags: #fecondazione #assistita #e #acqua