La procreazione medicalmente assistita (PMA) rappresenta un insieme di tecniche mirate a favorire il concepimento in coppie per le quali la possibilità di una gravidanza è nulla o estremamente bassa e per le quali non sono attuabili altre strategie. Nel panorama della medicina riproduttiva, i progressi degli ultimi anni sono stati evidenti, trasformando radicalmente le sfide storiche della scienza medica in opportunità concrete per molte coppie. Tra i principali progressi in medicina riproduttiva si evidenziano la comodità e la sicurezza delle procedure, aspetti fondamentali che hanno migliorato notevolmente l'esperienza delle pazienti. Questo articolo illustra le tappe del percorso di PMA con tecniche di II livello, ponendo un'enfasi particolare sui protocolli anestesiologici che garantiscono il comfort e la sicurezza della paziente durante le fasi più delicate del trattamento.
Il Contesto della Procreazione Medicalmente Assistita e le Tecniche di Secondo Livello
La Procreazione Medicalmente Assistita (PMA), nota anche con la sigla PMA, comprende diverse tecniche classificate in livelli a seconda della complessità e dell'invasività. Le tecniche di secondo livello rappresentano un approccio avanzato e altamente specializzato, specificamente designed per affrontare forme di infertilità più complesse che non rispondono ai trattamenti di primo livello.
Le tecniche di primo livello, come l'induzione dell’ovulazione con rapporti mirati o l'inseminazione intrauterina (IUI), sono generalmente meno invasive. L'induzione dell’ovulazione con rapporti mirati prevede un trattamento farmacologico mirato a stimolare la corretta maturazione dell’ovocita, in modo da pianificare il momento più propizio per un rapporto sessuale altamente efficace in termini di concepimento. La IUI, invece, è una tecnica di procreazione assistita che consiste nell'inserimento in utero di un campione di liquido seminale dopo opportuna preparazione, attraverso un apposito catetere. Viene proposta in caso di infertilità inspiegata, problemi di eiaculazione, lievi problemi di fertilità maschile, disordini ovulatori ed endometriosi lieve in presenza di almeno una tuba pervia.
Le tecniche di secondo livello, invece, includono la Fecondazione In Vitro ed Embrio-Transfer (FIVET) e l'Iniezione Intra-Citoplasmatica dello Spermatozoo (ICSI), le quali implicano che l'incontro tra i gameti maschile e femminile avvenga all'esterno del corpo della donna, in laboratorio. Una volta formato l’embrione, esso viene successivamente trasferito nell’utero della donna. Esistono anche tecniche di terzo livello, come la GIFT (trasferimento intratubarico dei gameti) o la ZIFT (trasferimento intratubarico dello zigote), che prevedono procedure più complesse, spesso con accesso laparoscopico. La GIFT, ad esempio, è simile alla FIVET fino alla raccolta dei follicoli ovarici, ma prevede, grazie a una piccola incisione addominale (GIFT per via laparoscopica), il raggiungimento della tuba e l’introduzione dei gameti. La ZIFT corrisponde al trasferimento intratubarico dei gameti (GIFT), tranne per il fatto che prevede l’inserimento dello zigote (cellula che si ottiene dopo l’incontro tra gameti; detto banalmente, è l’inizio dell’embrione). La scelta della modalità con cui effettuare la GIFT spetta ovviamente al medico che si occupa della fecondazione assistita, il quale decide anche in base alle caratteristiche della paziente e alla qualità dei gameti.
Un aspetto importante della PMA è la possibilità di ricorrere alla fecondazione eterologa. Questa tipologia di fecondazione assistita utilizza gameti, ovociti o spermatozoi, che non appartengono alla coppia (per uno dei due componenti o per entrambi) ma provengono da donatori. Prima di intraprendere qualsiasi percorso di PMA, è fondamentale una diagnosi accurata dell'infertilità. Tra gli esami diagnostici, la Sonoisterosalpingografia con mezzo di contrasto è una metodica ecografica per la valutazione della pervietà tubarica. La modalità di esecuzione è quella di un’ecografia ginecologica trans vaginale.
La Stimolazione Ovarica Controllata (COS) e il Monitoraggio Follicolare
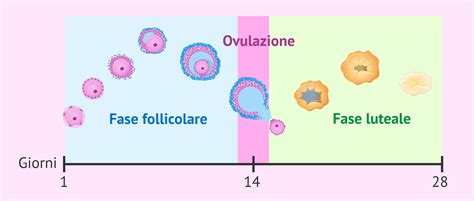
Il primo passo fondamentale nelle tecniche di II livello è la stimolazione ovarica controllata (COS), nota anche come stimolazione ormonale ovarica. Mediante l’utilizzo di gonadotropine esogene, si induce una “superovulazione”, ovvero si favorisce una crescita follicolare multipla volta a ottenere un numero di ovociti adeguato alla fecondazione e alla formazione di embrioni. Questa fase iniziale può durare dai 14 ai 28 giorni, a seconda del protocollo farmacologico specifico adottato e della risposta individuale della paziente.
Il monitoraggio costante dello sviluppo follicolare è indispensabile, qualunque sia il protocollo adottato durante la stimolazione. Questo processo è cruciale per ottimizzare i tempi del trattamento e massimizzare le probabilità di successo. Il monitoraggio si esegue tramite ecografie e dosaggi dell’estradiolo, un ormone il cui aumento va di pari passo con lo sviluppo dei follicoli. Le ecografie, effettuate a giorni definiti di volta in volta, consentono di misurare il numero e il diametro dei follicoli, fornendo un'immagine chiara della loro progressione. Vengono sempre abbinate a prelievi di sangue che controllano i valori ormonali, non solo l'estradiolo ma anche il progesterone, per avere un quadro completo della risposta ovarica. Il valore dell’estradiolo, in particolare, indica come procede il loro sviluppo.
Il percorso ecografico termina quando il medico ginecologo valuta i follicoli ovocitali pronti per essere aspirati. È un momento decisionale critico, poiché il tempismo è essenziale per il successo della procedura. Solo i follicoli che raggiungono un diametro adeguato, tipicamente intorno ai 18-20 mm, contengono ovociti maturi e pronti per la fecondazione.
L'Induzione della Maturazione Ovocitaria (Triggering)
Quando il diametro dei follicoli è adeguato, ovvero circa 18-20 mm, si procede con l'induzione della maturazione finale degli ovociti, un processo noto come "triggering". Questa fase è cruciale e consiste nella somministrazione di un farmaco specifico che innesca la fase finale della maturazione ovocitaria, rendendo gli ovociti idonei per il prelievo e la successiva fecondazione. Il tempismo di questa somministrazione è estremamente preciso, poiché il prelievo ovocitario deve avvenire in un intervallo di tempo ben definito dopo il triggering per recuperare ovociti maturi.
Il Prelievo Ovocitario (Pick-Up): Un Momento Cruciale e la Gestione Anestesiologica
Il prelievo ovocitario, comunemente chiamato “pick-up”, è uno dei passi fondamentali della fecondazione in vitro (FIV) e rappresenta uno dei momenti più delicati nel percorso di fecondazione assistita. Questo esame viene eseguito dopo la stimolazione ormonale ovarica e l'induzione della maturazione ovocitaria, con l’obiettivo di recuperare gli ovociti maturi da fecondare in vitro, sia tramite FIVET che ICSI. Molte pazienti si chiedono se la procedura sia dolorosa e che tipo di anestesia venga utilizzata, quesiti ai quali la medicina moderna offre risposte rassicuranti.
Circa 34-36 ore dopo il "triggering", si esegue l’aspirazione eco-guidata dei follicoli. Questa procedura avviene in sala operatoria, in un ambiente sterile, e dura circa 15-25 minuti. Il medico inserisce una sonda ecografica trans-vaginale sulla quale viene montata una guida. Attraverso questa guida, un ago sottilissimo attraversa la parete vaginale per raggiungere i follicoli ovarici e aspirarne il contenuto. In ciascun follicolo si trova, potenzialmente, un ovocita. La guida ecografica è essenziale per garantire la massima precisione e sicurezza durante l'aspirazione.
Storicamente, quando ebbe inizio la tecnica di FIV, per ottenere gli ovociti veniva effettuata una puntura ovarica con anestesia totale per inalazione, una pratica più invasiva e con tempi di recupero più lunghi per la paziente. Oggi, i progressi nel campo dell'anestesiologia hanno reso il prelievo ovocitario una procedura molto più confortevole e sicura.
Nel 95% dei casi, il prelievo avviene in sedazione profonda o anestesia locoregionale. La sedazione profonda è una tecnica anestesiologica che permette alla paziente di dormire per tutta la durata dell’intervento, senza percepire dolore o disagio. Al contempo, l'anestesia locoregionale consente di desensibilizzare specificamente l'area interessata dalla procedura. Indipendentemente dalla tecnica scelta, la paziente si risveglia poco dopo in una condizione di pieno comfort. L’anestesista è una figura chiave in questa fase, monitorando costantemente i parametri vitali della paziente e utilizzando farmaci che permettono un risveglio dolce e rapido, senza necessità di intubazione e senza effetti collaterali pesanti.
Una volta terminato il pick-up, la paziente viene tenuta in osservazione per circa un’ora, un periodo durante il quale il personale medico si assicura che non ci siano complicazioni e che il recupero sia ottimale. Dopo questo breve periodo, la paziente può tornare a casa. Alcune donne riferiscono lievi fastidi simili a un crampo mestruale o una sensazione di gonfiore addominale, facilmente controllabili con comuni analgesici. Il pick-up ovocitario è, quindi, una procedura sicura e ben tollerata. Tuttavia, come ogni intervento medico, richiede attenzione, esperienza e un team qualificato per garantire i migliori esiti. Chi si affida alla riproduzione assistita ha già affrontato un percorso complesso: per questo, ogni momento deve essere gestito con delicatezza e attenzione, e la gestione del dolore e del comfort della paziente è una priorità assoluta.
Cosa è la Sedazione nel Pick-up | Clinica per fertilità
La Preparazione dei Gameti Maschili
Parallelamente al prelievo ovocitario, o in alcuni casi precedentemente, avviene la preparazione del liquido seminale del partner maschile. Il giorno del prelievo ovocitario, o se il campione è stato crioconservato in precedenza, il liquido seminale viene prelevato e trattato in laboratorio. Il processo di "swim-up" è una tecnica comune utilizzata per migliorare le caratteristiche dello sperma, selezionando gli spermatozoi più mobili e vitali e preparandoli per la fecondazione. Questo processo è fondamentale per isolare gli spermatozoi di migliore qualità, aumentando le probabilità di successo della fecondazione.
Nel caso in cui il campione seminale non risultasse idoneo per la procedura di fecondazione per mancanza di spermatozoi nell'eiaculato, questi ultimi potranno essere prelevati chirurgicamente direttamente dal testicolo e/o epididimo. Questa situazione, nota come azoospermia, richiede tecniche di recupero degli spermatozoi specializzate. Due delle metodologie più comuni sono la TESA (Testicular Sperm Aspiration) e la MicroTese (Microscopic Testicular Sperm Extraction). La TESA, o agoaspirato testicolare, è uno dei metodi per il recupero di spermatozoi in procedure di PMA che utilizzano la tecnica ICSI, riservata ai casi in cui non sia possibile ottenere spermatozoi nell'eiaculato. La MicroTese, acronimo di MICROscopic Testicular Sperm Extraction, è un altro metodo per il recupero di spermatozoi utilizzabili in procedure di procreazione medicalmente assistita. È particolarmente utile nel caso di pazienti idonei per ICSI con una diagnosi di azoospermia e precedente TESA risultata negativa, offrendo una maggiore precisione nella ricerca degli spermatozoi all'interno del tessuto testicolare.
Tale prelievo, sia TESA che MicroTese, può essere effettuato in anestesia locale o in sedazione, garantendo anche in questo caso il comfort del paziente maschile. L'obiettivo è sempre ottenere spermatozoi vitali e funzionali per la successiva fase di fecondazione.
La Fecondazione "In Vitro": Metodologie Avanzate
Una volta ottenuti e preparati sia gli ovociti che gli spermatozoi, si procede con la fecondazione "in vitro", dove si favorisce l'incontro tra ovociti e spermatozoi in laboratorio. Esistono diverse metodiche per realizzare questo, le più diffuse sono la FIVET e l'ICSI, con un'ulteriore evoluzione rappresentata dall'IMSI.
FIVET (Fecondazione In Vitro ed Embrio-Transfer)
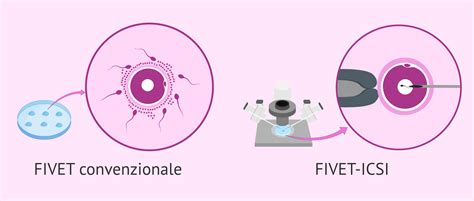
La metodica FIVET, acronimo di Fecondazione In Vitro ed Embrio-Transfer, prevede che ciascun ovocita sia incubato con una quantità opportuna di spermatozoi capacitati. Questa quantità varia generalmente tra 25.000 e 100.000 spermatozoi per ovocita. L'incontro avviene in provette con un terreno di coltura specifico, per un periodo di circa 16-20 ore. L'obiettivo è simulare le condizioni naturali dell'incontro tra gameti, permettendo agli spermatozoi di fecondare autonomamente gli ovociti. La FIVET è una tecnica in cui la fertilizzazione dei gameti femminili (ovociti) con quelli maschili (spermatozoi) avviene in vitro, in laboratorio. Una volta formato l’embrione, viene successivamente trasferito nell’utero della donna.
ICSI (Iniezione Intra-Citoplasmatica dello Spermatozoo)
L'ICSI, acronimo di Intra-Cytoplasmatic Sperm Injection o iniezione intra-citoplasmatica dello spermatozoo, è una tecnica di procreazione assistita simile alla FIVET, ma si distingue per un intervento più diretto e mirato. È indicata soprattutto nei casi di infertilità maschile severa, dove la quantità o la qualità degli spermatozoi non sarebbe sufficiente per una FIVET convenzionale, o in situazioni in cui sia necessario un intervento più diretto per superare barriere alla fecondazione. La differenza sostanziale è che un unico spermatozoo viene iniettato all'interno di ogni ovocita da un operatore del Laboratorio IVF tramite una sottilissima pipetta. Questa procedura di micromanipolazione bypassa molte delle difficoltà che gli spermatozoi potrebbero incontrare nella fecondazione naturale o nella FIVET. Le fasi iniziali di stimolazione ovarica, del prelievo ovocitario e del monitoraggio sono simili a quelle della FIVET.
IMSI (Iniezione Intracytoplasmatica di Spermatozoi Morfologicamente Selezionati)
Negli ultimi 10 anni, i biologi hanno potuto utilizzare una nuova tecnica di micromanipolazione, denominata IMSI, che sta per "Iniezione Intracytoplasmatica di Spermatozoi Morfologicamente Selezionati" (dall’inglese Intracytoplasmic Morphologically selected Sperm Injection). La IMSI non è altro che una ICSI a cui è stata aggiunta una piccola variazione, ossia l’utilizzo di un maggiore ingrandimento durante la selezione degli spermatozoi. Questo ingrandimento, significativamente superiore a quello standard utilizzato per la ICSI, consente di selezionare al meglio gli spermatozoi privi di anomalie che potrebbero compromettere la buona riuscita del trattamento. L'obiettivo è migliorare ulteriormente i tassi di successo della fecondazione assistita, in particolare in casi di infertilità maschile complessa con alta incidenza di anomalie morfologiche degli spermatozoi. Studi come quelli di Moubasher A. et al., Teixeira D.M. et al., e Lo Monte G. et al., hanno approfondito se l'IMSI offra un esito migliore rispetto alla ICSI convenzionale, contribuendo all'evoluzione di queste tecniche.
Lo Sviluppo e la Valutazione Embrionaria
Dopo che la fecondazione è avvenuta con successo, inizia la fase dello sviluppo embrionario in laboratorio. Questo processo è attentamente monitorato dai biologi embriologi. Gli ovociti fecondati, ora zigoti, vengono lasciati sviluppare in condizioni ottimali. Dopo circa 24 ore dalla fecondazione, verranno valutate le prime divisioni cellulari. Questa valutazione si basa esclusivamente su criteri morfologici, dove gli embriologi osservano attentamente la simmetria delle cellule (blastomeri), la presenza e la quantità di frammentazione cellulare, e la velocità di divisione. Questo monitoraggio continuo permette di selezionare gli embrioni con il miglior potenziale di sviluppo e impianto. Lo sviluppo embrionario può proseguire per diversi giorni, generalmente da due a sette giorni dopo il pick-up ovocitario, prima del trasferimento nell'utero. Questa finestra di osservazione prolungata, fino allo stadio di blastocisti (giorno 5 o 6), può permettere una selezione più accurata degli embrioni, migliorando i tassi di successo dell'impianto.
Il Transfer Embrionario
Una volta che gli embrioni sono stati valutati e selezionati, si procede con una delle fasi più attese del percorso: il transfer embrionario. Questa procedura, che rappresenta il trasferimento degli embrioni nell’utero della paziente, sede dell’impianto definitivo, viene effettuata dopo circa 48-72 ore dal prelievo ovocitario o, nel caso di ICSI o coltura prolungata, da 2 a 7 giorni dopo il pick-up.
Il transfer embrionario è una procedura ambulatoriale, solitamente non dolorosa e che non richiede anestesia. Il medico aspira gli embrioni in un sottile catetere, insieme a una piccola quantità di liquido di coltura. Successivamente, inserisce il catetere nel canale cervicale, sotto guida ecografica addominale, fino ad arrivare a circa 1 cm dal fondo dell’utero, dove deposita delicatamente gli embrioni. L'ecografia consente di visualizzare il catetere e il punto esatto in cui gli embrioni vengono rilasciati, garantendo la massima precisione e aumentando le probabilità di successo dell'impianto. È un momento di grande emozione e speranza per la coppia, che viene accompagnato con la massima delicatezza e professionalità dal team medico.

Il Test di Gravidanza e l'Assistenza Post-Transfer
Dopo il transfer embrionario, inizia un periodo di attesa di circa 12-14 giorni prima di poter stabilire l’avvio della gravidanza. Questo avviene mediante prelievo di sangue venoso con dosaggio di valori plasmatici della β-hCG (gonadotropina corionica umana beta). L'ormone β-hCG viene prodotto dall'embrione poco dopo l'impianto nell'utero materno e la sua presenza nel sangue è il primo indicatore biochimico di una gravidanza. Un valore positivo, e il suo progressivo aumento nei giorni successivi, conferma il successo dell'impianto e l'inizio della gravidanza. Questo momento è carico di aspettative per i pazienti e la conferma positiva rappresenta il culmine di un percorso lungo e complesso.
L'Importanza dell'Approccio Multidisciplinare e Personalizzato
Il percorso della fecondazione in vitro di secondo livello è intrinsecamente complesso e richiede un'assistenza integrata e altamente specializzata. Un centro specializzato in Procreazione Medicalmente Assistita garantisce un’assistenza multidisciplinare per ogni fase del trattamento. Questo approccio coinvolge diverse figure professionali, tra cui ginecologi esperti in medicina della riproduzione, embriologi, anestesisti, psicologi e infermieri dedicati. Ogni membro del team contribuisce con la propria competenza a supportare la coppia, offrendo un approccio personalizzato.
L'approccio personalizzato è fondamentale, poiché ogni coppia presenta una storia clinica unica e esigenze individuali specifiche. Il team di esperti lavora per massimizzare le probabilità di successo, rispettando al contempo i desideri e le esigenze individuali di ciascuna coppia. L'adozione di tecnologie all'avanguardia, dalla diagnostica alla micromanipolazione dei gameti, è cruciale per ottenere i migliori risultati. L'impegno costante nella ricerca e nello sviluppo di nuove tecniche, come l'IMSI, testimonia la continua evoluzione di questo campo della medicina, sempre più orientato a offrire soluzioni efficaci e sicure per affrontare l'infertilità. L'intero processo, dalla prima visita al test di gravidanza, è gestito con la massima cura e attenzione, ponendo la paziente e la coppia al centro di ogni decisione e azione terapeutica.
tags: #fecondazione #2 #livello #anestesia